初次确诊非小细胞肺癌患者首次化疗后骨髓抑制危险因素的前瞻性研究
高小月, 周彩存, 顾 芬, 侯黎莉
(1. 同济大学附属上海市肺科医院肿瘤科,上海 200433; 2. 上海交通大学医学院附属第九人民医院,上海 200011)
约85%的肺癌为非小细胞肺癌(non-small cell lung cancer,NSCLC),是最常见的类型[4-5]。虽然近年来,靶向及免疫治疗发展迅速,但化疗在肺癌的治疗过程中仍占重要地位。化疗会产生较多不良反应,90%以上的化疗药物可出现骨髓抑制,表现为血红蛋白、白细胞和血小板等减少,是最常见且最严重的不良反应,且骨髓抑制可延迟或减缓化疗进程,甚至中止化疗,严重影响患者的后续治疗及生活质量。目前虽有文献报道骨髓抑制的危险因素,但多为回顾性研究,且鲜见报道初次确诊且首次化疗的NSCLC患者在第1化疗周期中发生骨髓抑制的危险因素,故本研究采用前瞻性研究的方法,且为避免多次化疗及化疗方案对骨髓抑制的影响,以初次确诊且首次吉西他滨联合顺铂(GP)方案化疗的NSCLC患者为研究对象,探讨第1个化疗周期中骨髓抑制的危险因素,为骨髓抑制的预测及预防提供依据,以期在第1个化疗周期时便可预防并减少骨髓抑制的发生,保证后续化疗的顺利进行。
1 资料与方法
1.1 一般资料
选取2017年1月—2017年12月同济大学附属上海市肺科医院肿瘤科初次确诊为NSCLC,拟行GP方案首次化疗的患者。纳入标准: (1) 经病理或细胞学证实,符合中国原发性肺癌诊疗规范(2015年版),初次确诊为NSCLC;(2) 按照美国国家综合癌症网络(NCCN,National Comprehensive Cancer Network)临床实践指南: NSCLC明确为TNM分期[10];(3) 拟采用GP方案首次化疗;(4) 化疗前肝肾功能、心电图均在正常范围,无严重骨髓、心、脑等器质性损害;(5) 生活质量评分(Kamofsky评分)60分以上;(6) 知晓病情并签署知情同意书,自愿参加本研究。排除标准: (1) 化疗前血细胞计数已发生Ⅱ级及以上骨髓抑制,暂缓化疗者;(2) 语言沟通障碍、理解力差;(3) 精神病患者,或不能自主和切题回答问题者。剔除标准: (1) 第1化疗周期内进行中药治疗者;(2) 未每周定期检查血常规者;(3) 随访过程中失访者。
本研究初始纳入180例研究对象,最终完成一整个化疗周期随访者165例。未发生骨髓抑制组63例,年龄38~75岁,平均(60.40±8.04)岁;骨髓抑制组102例,年龄41~76岁,平均(63.16±7.44)岁。165例研究对象中,男146例,女19例;肺癌家族史无143例,有22例;过敏史无152例,有13例;吸烟史有152例,无13例;吸烟指数(每日烟支数×吸烟年数)≤400为22例,400~1000 为95例,>1000为48例;有饮酒史130例,无35例;腺癌17例,鳞癌103例,其他45例;TNM分期Ⅰ期17例,Ⅱ期41例,Ⅲ期60例,Ⅳ期47例;有骨转移25例,无140例;未手术127例,手术38例;有糖尿病、高血压等合并症48例,无合并症117例;化疗前血红蛋白正常者122例,异常者43例;白细胞正常者126例,异常者39例;中性粒细胞正常值145例,异常者20例;血小板正常者113例,异常者52例。
1.2 治疗方法
所有患者均给予GP方案化疗,具体方案为吉西他滨以1000mg/m2的剂量,第1、8天静脉滴注;顺铂以75mg/m2的剂量,分第1、2、3天静脉滴注(避光),21d为1个化疗周期。所有患者化疗前均检验血常规,血常规符合化疗指标者方可实施化疗,否则暂缓化疗。化疗时给予水化,并常规给予5-HT3受体拮抗剂预防恶心呕吐等化疗不良反应,出院后告知患者每周检验一次血常规,如出现Ⅲ度及以上骨髓抑制,及时对症治疗。
1.3 调查及随访方法
首次化疗前,由本研究者采用统一问卷用语,向研究对象解释研究目的、内容及意义,采用自行设计的《基线资料调查表》,并结合病历,完善相关信息。检查各项目无漏后,回收问卷。
1.3.1 基线资料调查表 包括性别、年龄、吸烟史、吸烟指数、饮酒史、家族史、过敏史、病理分型、TNM分期、化疗前是否手术、有无骨转移、有无合并症、化疗前血常规等。
1.3.2 随访 采用门诊、电话和微信随访的方式每周定期随访患者的血红蛋白、白细胞、中性粒细胞、血小板计数并记录,随访至1个化疗周期结束。
1.4 评定标准
按照美国国立癌症研究院常见不良反应事件评价标准4.03版[11](National Cancer Institute Common Terminology Criteria for Adverse Events Version 4.03,CTCAE v4.03)评定骨髓抑制等级,以4项指标中等级最高的1项记为相应的骨髓抑制等级,并以整个化疗周期中每位患者出现的骨髓抑制最高分级纳入统计分析,见表1。
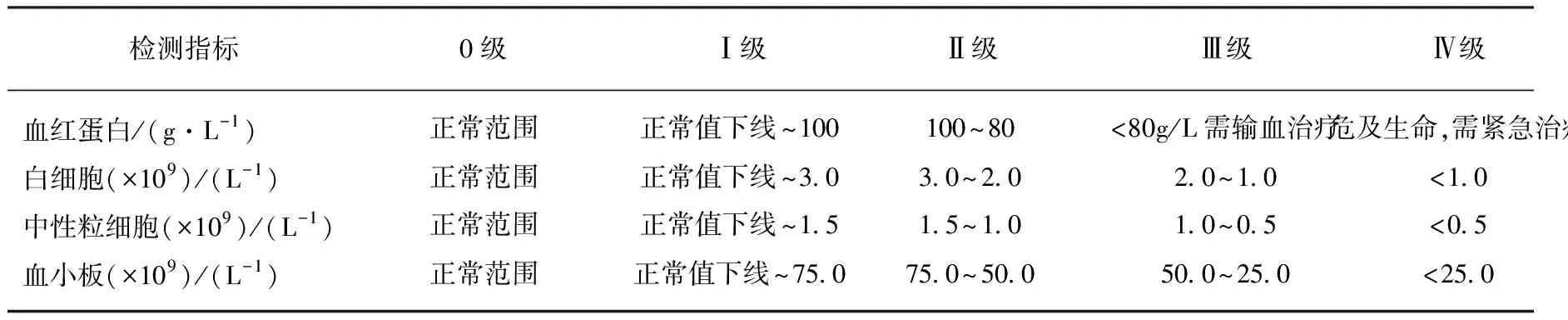
表1 CTCAE v4.03骨髓抑制分级评定标准
1.5 统计学处理

2 结 果
2.1 初次确诊且首次GP方案化疗后第1个化疗周期中骨髓抑制的发生情况
初始纳入180例患者,第1个化疗周期随访后,最终纳入165例,其中,因随访期间服用中药6例、未每周定期检查血常规6例、通信失访3例。未发生骨髓抑制组63例,骨髓抑制组102例,发生率为61.8%,其中骨髓抑制Ⅰ级47例,占发生骨髓抑制的46.1%,Ⅱ级39例,占38.2%,Ⅲ级14例,占13.7%,Ⅳ级2例,占2.0%。
2.2 第1个化疗周期骨髓抑制危险因素的单因素分析
采用χ2检验对各危险因素进行分析,性别、过敏史、吸烟史、饮酒史、病理分型、骨转移比较差异均无统计学意义(P>0.05),年龄、手术、TNM分期、合并症、化疗前血红蛋白、化疗前中性粒细胞、化疗前白细胞、化疗前血小板比较差异均有统计学意义(P<0.05),见表2。
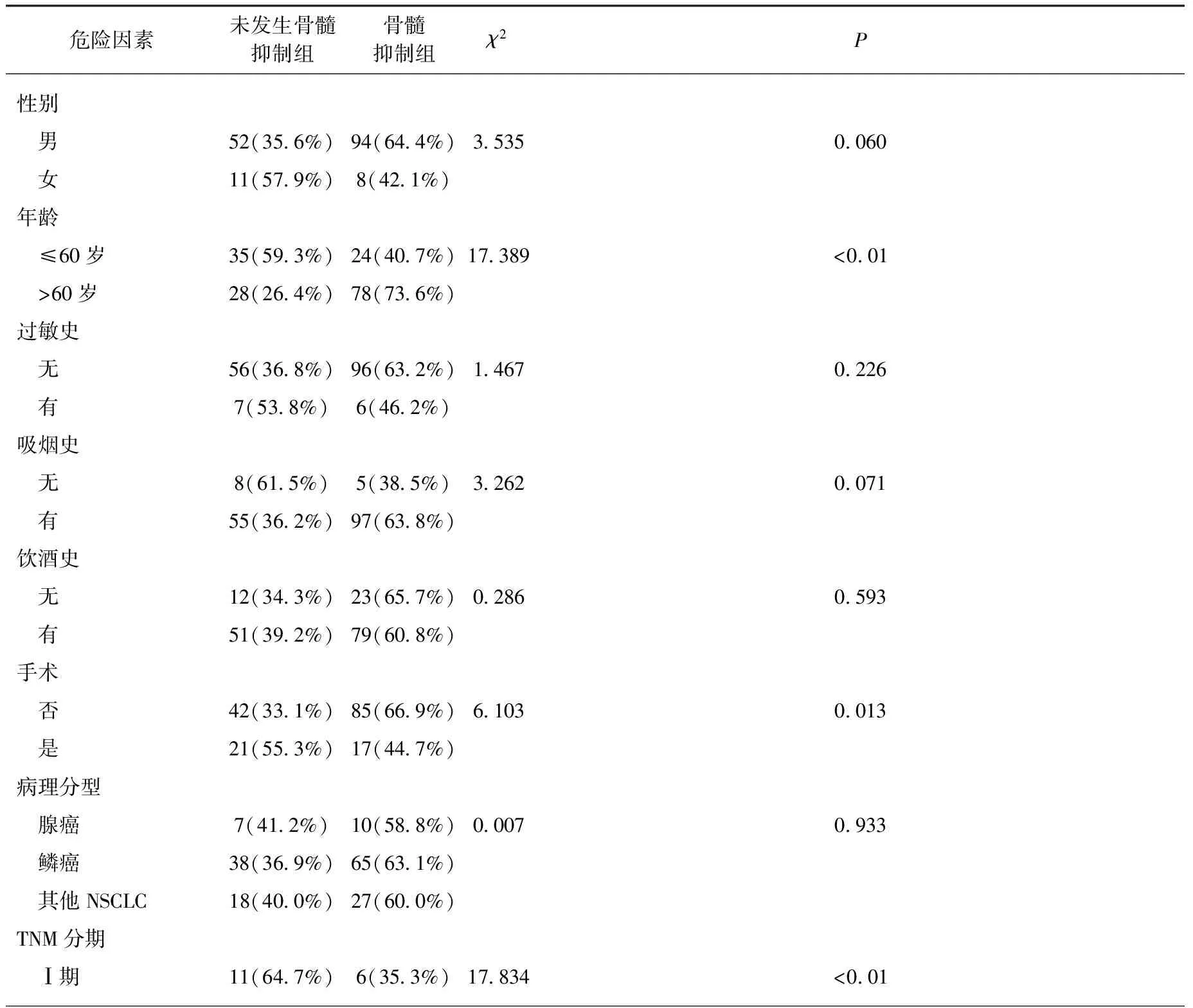
表2 第1个化疗周期骨髓抑制危险因素的单因素分析

(续表2)
2.3 初次确诊NSCLC患者第1个化疗周期中骨髓抑制危险因素的多因素分析
以是否发生骨髓抑制为因变量,单因素分析中有统计学意义的年龄、手术、TNM分期、合并症、化疗前血红蛋白、化疗前白细胞、化疗前中性粒细胞、化疗前血小板为自变量,进行Logistic回归分析,变量赋值表如表3所示。Logistic回归分析结果显示,年龄、TNM分期、合并症、化疗前血红蛋白是其危险因素。年龄>60岁的患者,发生骨髓抑制的风险更高(OR=2.743,95%CI为1.171~6.424);TNM分期越大,发生骨髓抑制的风险越高,Ⅲ期发生骨髓抑制的风险高于Ⅰ期(OR=7.328,95%CI为1.696~31.665),Ⅳ期发生骨髓抑制的风险高于Ⅰ期(OR=6.504,95%CI为1.340~31.555),但Ⅱ期发生骨髓抑制与Ⅰ期相比,差异无统计学意义(P>0.05);有合并症的患者发生骨髓抑制的风险更高(OR=3.663,95%CI为1.439~9.324);化疗前血红蛋白异常发生骨髓抑制的风险较高(OR=2.739,95%CI为1.034~7.257),见表4。

表3 变量赋值表
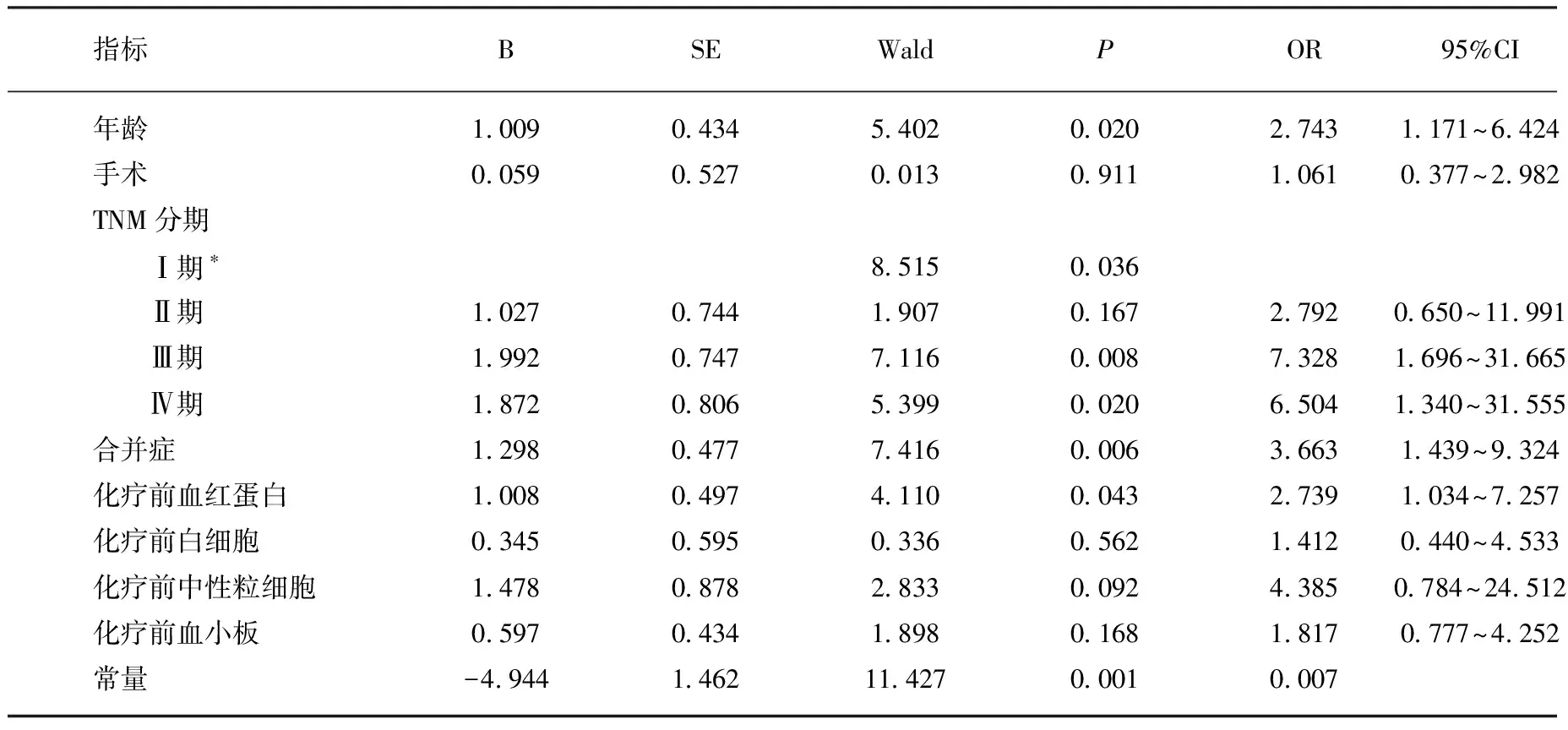
表4 第1个化疗周期骨髓抑制危险因素的多因素分析结果
*TNM分期自动生成哑变量,以I期为参考类别
3 讨 论
3.1 初次确诊且首次化疗患者骨髓抑制的危险因素更具针对性
有研究[12]显示,治疗天数长、化疗次数多,体内蓄积的药物量就多,血液毒性便会增加,所以本研究为避免多次化疗导致化疗药物在机体的累积效应、以及不同化疗药物所致血液毒性的不同,以初次确诊且首次化疗,化疗方案为GP的NSCLC患者为研究对象,确保研究的准确性及针对性。另外,虽有文献[13-14]报道骨髓抑制的危险因素,但多为回顾性研究,本研究采用前瞻性研究,对患者的第1个化疗周期进行随访,使研究结果更具针对性。
3.2 初确诊NSCLC患者第1个化疗周期中重度骨髓抑制的发生率较低
本研究显示,初次确诊且首次GP方案化疗的NSCLC患者,Ⅰ、Ⅱ级骨髓抑制的发生率为52.1%,Ⅲ、Ⅳ级骨髓抑制的发生率为9.7%。研究[15]报道,GP方案化疗时,Ⅲ级和Ⅳ级白细胞减少症的发生率为67%、血小板减少症的发生率为61%。另有研究[16]表明,GP方案化疗后Ⅲ级和Ⅳ级中性粒细胞减少、血小板减少和血红蛋白减少的发生率分别为58%、65%、30%;另有报道16%的患者出现Ⅲ级和Ⅳ级血小板减少,35%的患者出现Ⅲ级和Ⅳ级中性粒细胞减少[17]。这些研究报道的均为重度骨髓抑制,且研究对象为晚期NSCLC患者。本研究Ⅲ级、Ⅳ级重度骨髓抑制的发生率为9.7%,低于其他报道,可能与本研究以初次确诊的NSCLC为研究对象,且第1次化疗有关。
3.3 首次化疗患者骨髓抑制的危险因素异于多次化疗的患者
Logistic回归示,年龄、TNM分期、合并症、化疗前血红蛋白是其危险因素。大于60岁的患者发生骨髓抑制的风险较高,可能为年龄偏大的患者,机体功能下降,骨髓造血功能减弱,或对不良反应耐受性差,国外研究[18]亦表明年龄偏大是骨髓抑制的危险因素。TNM分期是首次化疗后骨髓抑制的高危险因素,与临床报道[19]中多次化疗一致,Ⅳ期的晚期NSCLC患者出现淋巴结、骨等部位的转移,相比早期NSCLC患者更易发生骨髓抑制,但骨转移并未纳入风险模型中,有待进一步验证。高血压、糖尿病等合并症的患者,首次化疗后发生骨髓抑制的风险较高,不同于报道中多次化疗后骨髓抑制的危险因素12,20]。另有研究[21]表明,化疗次数亦与NSCLC患者的预后及生存期相关,提示首次化疗与多次化疗的区别。骨髓以及造血微环境的损害,会导致造血干细胞功能受损,阻碍造血恢复,导致骨髓抑制的发生[22],本研究显示,化疗前血红蛋白异常,发生骨髓抑制的风险较高,可能与此有关。因化疗前血细胞情况属于本研究的危险因素之一,故纳入了化疗前稍低于正常值但可实施化疗的患者。另有研究[23-24]表明,第1个化疗周期时血细胞计数降低是发生骨髓抑制的危险因素,与本研究一致,提示可根据其血象预测骨髓抑制的发生,及早进行预防及干预。
3.4 高危人群可在首次化疗前使用预防性药物
有研究[18,25]表明,预防性使用集落刺激因子(colony-stimulating factor,CSF)能有效降低血象细胞的减少,并有效减少其并发症的发生,且第1个化疗周期开始前预防使用CSF,对减少血液毒性和促进全剂量后续化疗至关重要[26],所以本研究预测的第1个化疗周期骨髓抑制的危险因素,可对高危人群及时进行预防,保证后续化疗的顺利进行。另外,预防性使用促血小板生成素、促红细胞生成素及其他细胞因子如IL-11等,也可降低骨髓抑制,但临床中不常规预防,故可根据此危险因素模型,化疗前评估为高危人群的患者,在其首次化疗前使用CSF等,避免医疗资源的浪费及医疗成本的增高[27]。
综上所述,第1个化疗周期中,年龄>60岁,有高血压、糖尿病等合并症,化疗前血红蛋白异常,TNM分期为Ⅲ期、Ⅳ期的初次确诊NSCLC患者是骨髓抑制的高危人群。因此,医务工作者应在首次化疗前进行评估,针对高危人群在化疗开始前使用CSF等药物,并在化疗周期中严密观察,预防、降低骨髓抑制的发生,保证后续化疗的顺利进行。在本研究中,Ⅲ级、Ⅳ级骨髓抑制的样本量较小,为避免统计偏差,未对骨髓抑制的等级进行Logistic回归分析,后期将扩大样本量,并在高危人群首次化疗前,使用CSF等药物,以证实结果的科学性、可靠性。

