盐酸舍曲林联合阿司匹林对抑郁症患者自杀风险的影响
陈达宁,王艺明
(贵州医科大学附属医院心理科,贵阳 550002)
抑郁症是最常见的精神障碍之一,以心境低落、兴趣减低、精力下降为主要的临床特征,根据WHO疾病负担报道,抑郁症所致疾病负担在全球非感染性疾病中列首位,占10%,近似于所有癌症所致疾病负担(11%)[1]。2014年WHO的相关数据显示,我国每年有12万人死于自杀,自杀率为8.7每10万人;抑郁症是自杀的独立危险因素,约2/3的抑郁症患者有过自杀行为,他们自杀死亡的风险是健康人群的19倍[2]。有研究显示,抑郁症患者血清炎症因子干扰素(IFN)-γ、白细胞介素(IL)-10和神经生长因子(NGF)、NT-3 水平均显著高于健康人群[3]。有研究认为,炎症反应和炎性细胞因子在抑郁症患者的自杀行为中起着关键的病理生理作用[4]。抑郁症患者中的自杀未遂者血浆中IL-6水平明显高于健康人群,并认为可将血浆中IL-6水平作为抑郁症患者自杀的一个特征性标志[5]。有研究提出一些非甾体类抗炎药如阿司匹林或辛伐他汀等有抗炎作用的药物有助于抑郁症患者的治疗[6]。有研究提出采用阿司匹林短期治疗可改善抑郁症患者的症状,能有效缓解抑郁症状[7]。本研究目的在于探讨盐酸舍曲林联合阿司匹林治疗对抑郁症患者自杀风险的影响,观察其对抑郁症患者血清中炎性细胞因子的影响。
1 资料与方法
1.1 一般资料
选择2016年10月至2017年6月贵州医科大学附属医院心理科及贵州省第二人民医院心身病房住院部患者,年龄18~65岁。纳入标准:《疾病和有关健康问题的国际统计分类(第10次修订本)》(ICD-10)抑郁症的诊断;满足汉密尔顿抑郁量表(HAMD)≥20分、汉密尔顿焦虑量表(HAMA)≥21分者和焦虑自评量表(SAS)≥50分、抑郁自评量表(SDS)≥50分。排除标准:对阿司匹林、其他水杨酸盐,或药品的任何其他成分过敏;水杨酸盐或含水杨酸物质、非甾体抗炎药导致哮喘的历史;器质性精神病患者;一直服用五羟色胺再摄取抑制剂治疗的抑郁症患者,停药时间小于1个月;物质依赖;药源性抑郁;严重的心、脑、肝、肾功能损害及糖尿病;活动性消化性溃疡患;凝血功能障碍;处于妊娠期。研究分组及治疗:60例入组患者采用随机数字表法完成随机分入治疗组和对照组,每组30例。一组在常规盐酸舍曲林治疗基础上加用阿司匹林100 mg 每日1次口服;另一组单用盐酸舍曲林治疗作为对照。本研究经贵州医科大学附属医院伦理委员会批准,所有患者及其家属均签署知情同意书。
1.2 方法
1.2.1实验室指标 所有入组者在治疗前、治疗第2周末、治疗第4周末采清晨空腹血5 mL,经离心(3 000 r/min)15 min后取上层血清,用双抗体夹心酶联免疫吸附试验(ELISA)检测各组患者血清炎性反应指标:超敏C反应蛋白(hs-CRP)、IL-1β、IL-6、IFN-γ、IL-10水平。
1.2.2量表评分 使用贝克自杀意念量表(BSI-CV),包含自杀意念强度(BSI-CV1)和自杀倾向强度(BSI-CV2)进行评分检测;使用HAMD及HAMA进行评分。评分由2位主治医师以上职称的精神科专业医师评价完成。
1.3 统计学处理
2 结 果
2.1 两组患者基线比较
研究入组共60例,治疗组完成追踪26例,失访4例;对照组完成追踪27例,失访3例。7例受试者退出原因包括:1例外出就学,2例外出打工无法继续接受随访,2例随访期间发生呼吸道感染,1例意外妊娠和1例发生骨折;全部入组者均无药物或物质滥用,且均未出现牙龈出血、胃肠道出血、血尿等凝血功能障碍表现。两组从性别、年龄、起病年龄、发作次数、既往住院次数、文化水平(表1)、治疗前的病情严重程度来进行基线比较(表2),差异均无统计学意义(P>0.05)。两组患者治疗前的量表评分及炎性细胞因子浓度水平差异均无统计学意义(P>0.05),见表3。
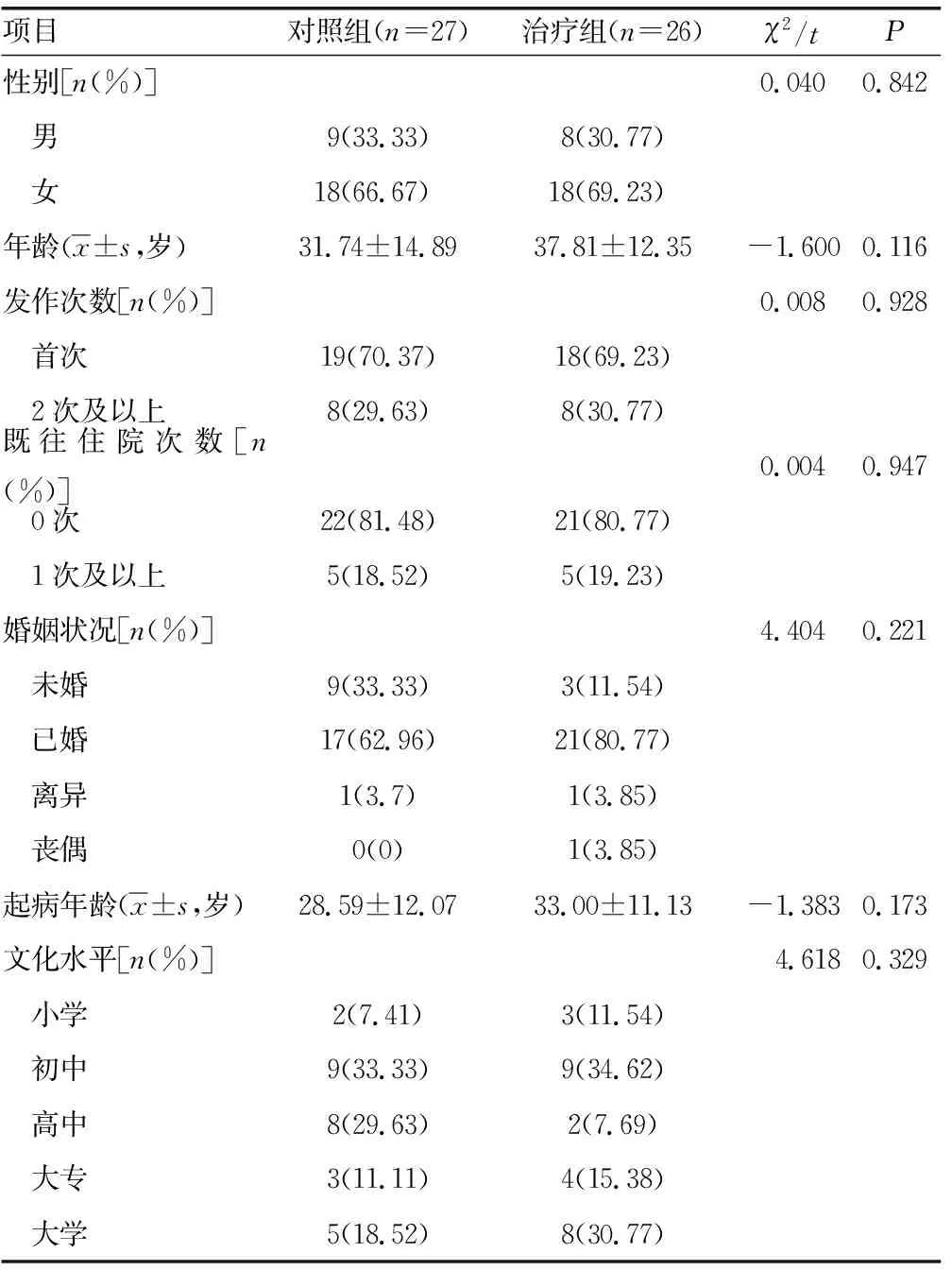
表1 两组患者基本信息比较
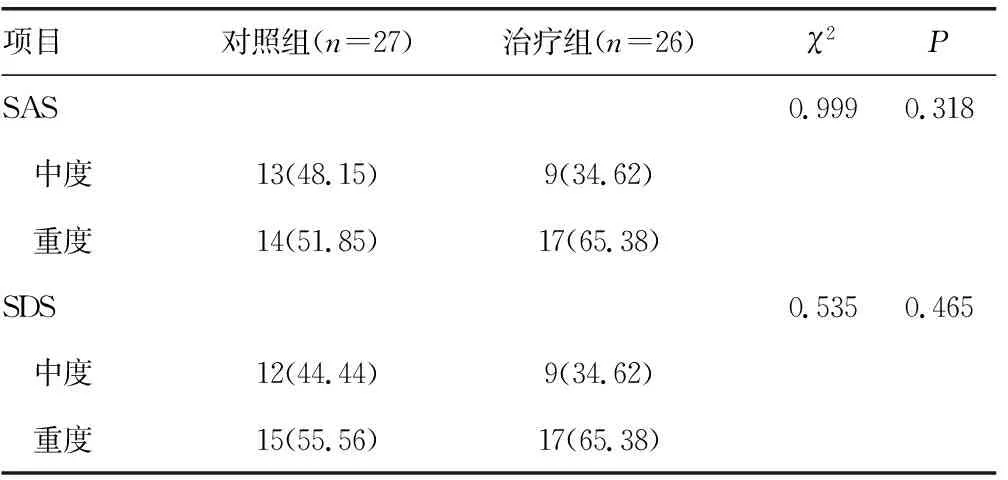
表2 两组患者治疗前SAS、SDS量表评分比较[n(%)]

表3 两组患者治疗前量表评分及实验室指标浓度水平比较
2.2 治疗后比较
有53例患者最后完成追踪,其中对照组27例、治疗组26例,两组患者基线匹配。两组患者在治疗过程中盐酸舍曲林用药的最大剂量比较见表4。
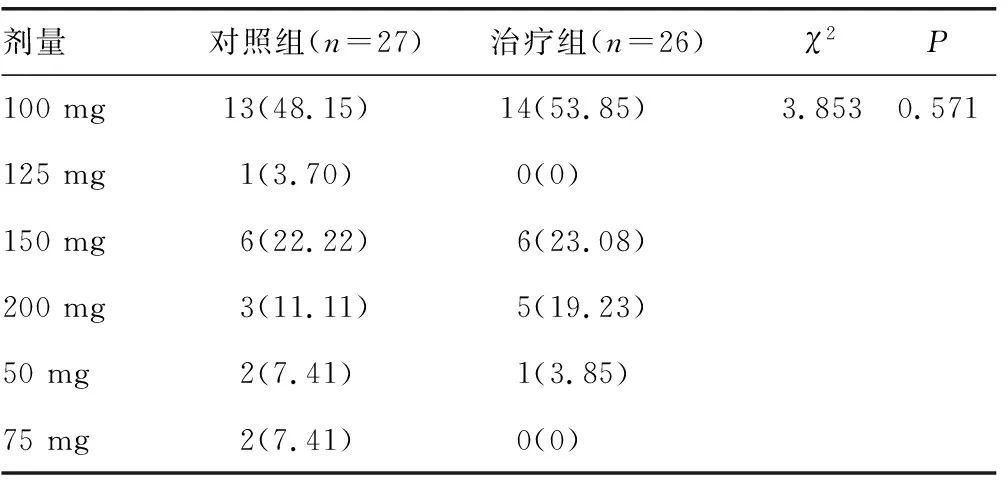
表4 两组患者在治疗过程中盐酸舍曲林用药的最大剂量比较[n(%)]
2.2.1两组之间各项量表减分率比较 结果表明与对照组比较,治疗组自杀意念强度和自杀倾向强度、焦虑程度在治疗第2周末和第4周末时减分率比较差异均有统计学意义(P<0.05),抑郁程度在第2周末和第4周末时减分率差异均无统计学意义(P>0.05),见表5。
2.2.2两组之间各项炎性细胞因子浓度水平比较 与对照组比较,治疗组IL-10水平的提高及IL-6水平的下降在治疗4周末时差异有统计学意义(P<0.05),见表6。
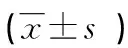
表5 两组各项量表减分率比较
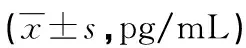
表6 两组各项炎性细胞因子水平比较
2.2.3相关性分析 IL-6水平与HAMA、HAMD评分呈正相关(P<0.05),但与BSI-CV1、BSI-CV2评分不存在相关性,见表7。

表7 IL-6水平与HAMA、HAMD、BSI-CV1、
3 讨 论
自杀是抑郁症最严重的行为结果,自杀风险的干预也是抑郁症急性期治疗的突出难点,但目前的抗抑郁治疗药物均存在短期内无法减低自杀风险,甚至有可能增加自杀风险的不足,另外抑郁症时炎性细胞因子的失衡可能进一步加重抑郁症的病情,导致抑郁症的治疗难度增加,故探索抑郁症急性期降低自杀风险的治疗方法,了解治疗中炎性细胞因子的变化情况对治疗具有积极意义。
本研究选择单用舍曲林与舍曲林联合阿司匹林比较治疗抑郁症,观察抑郁症患者BSI-CV、HAMA、HAMD量表评分变化来分析舍曲林联合阿司匹林对抑郁症患者的自杀风险及血清中炎性细胞因子的影响,为舍曲林联合阿司匹林治疗抑郁症患者的临床应用提供一定的理论依据。
3.1 盐酸舍曲林联合阿司匹林治疗对自杀风险的降低更明显
本研究发现,联合治疗组的治疗在抑郁症患者的自杀意念强度和自杀倾向强度及焦虑程度的改善方面更具优势。根据辛立敏等[8]、陈发展等[9]的研究结果,本课题组认为盐酸舍曲林联合阿司匹林治疗较舍曲林单药治疗能更好地控制抑郁症患者的焦虑症状,从而更有效地降低自杀风险,这与国内外的研究结果一致[10-12]。治疗组因焦虑程度下降更加明显,故而一定程度上对自杀风险的干预效果较对照组更有效,这提示阿司匹林在治疗抑郁症患者时对其焦虑症状的缓解与抗抑郁药物具有一定的协同作用,产生这一结果可能的机制是阿司匹林在短期的治疗过程中对CNS导致焦虑症状的炎性细胞因子或/和与自杀行为有关的炎性细胞因子的影响更加积极,因此治疗组对自杀行为的干预更加有效。
3.2 盐酸舍曲林联合阿司匹林治疗对抑郁症患者的部分炎性细胞因子浓度变化影响更明显
根据国外研究显示抗抑郁药物能降低IL-1β、IFN-γ及升高IL-4和IL-10,逆转抑郁症时免疫系统的失衡,IL-10 是一种多效性的生长因子,可以抑制促炎因子TNF-α、IL-1β、IL-6、IL-8 及 IL-12 的合成和分泌,抑制 caspase-3 介导的神经元凋亡,能改善神经炎症、认知障碍及神经退行性病变[13],本研究结果中IL-6的变化与之一致。IL-10水平经联合治疗上升情况较对照组明显,且亦说明阿司匹林在联合治疗中发挥其主要的药理药效学抗炎效果,对患者体内炎性细胞因子水平的变化起到了一定的作用,以利于神经免疫系统中炎性细胞因子的水平趋于平衡。
3.3 IL-6水平变化与HAMA、HAMD评分呈正相关
IL-6的过度分泌得到控制后可增加海马区域内5-HT和色氨酸的释放增加,从而减轻抑郁症状[14]。SLOTA等[15]和LI等[16]研究发现,NE通过刺激促炎细胞因子和金属蛋白酶的合成诱发炎症,β肾上腺素受体与IL-6、NE结合,从而增强细胞内活性氧簇活化 b-ADR-NAD (P)H氧化酶体系合成NF-kB 信号通路,同样,NE 与β2肾上腺素受体结合于T CD8+细胞,导致了IL-6 mRNA 表达增加和某些促炎细胞因子的血清水平升高。本课题组推测在治疗过程中,通过上述机制,IL-6的分泌得到控制后增加了大脑海马区域内5-HT的释放,从而使得抑郁症状得到缓解,故IL-6水平变化与HAMA、HAMD评分呈正相关。但IL-6水平并未与BSI-CV1、BSI-CV2评分直接相关,提示IL-6对自杀行为的干预并可能非直接作用,而是通过缓解抑郁症状、改善疾病行为间接影响自杀行为的发生,当IL-6的分泌得到更快抑制或平衡时,也可能间接的影响自杀行为发生的风险。
综上所述,本研究首次探讨了盐酸舍曲林联合阿司匹林对抑郁症患者自杀风险及炎性细胞因子的影响,研究结果提示盐酸舍曲林联合阿司匹林治疗对抑郁症患者炎性细胞因子的调整存在积极的影响,联合治疗对降低抑郁症患者的自杀风险可能有积极的作用。此外,联合用药并未增加患者发生出血事件的风险,对临床用药具有一定指导意义。

