小测验对以问题为基础学习教学效果的影响
以问题为基础学习(problem-based learning,PBL)是基于学生为中心的一种学习形式[1]。它将学生置身于一个或多个映射真实情境的问题之中,以积极的问题解决者的身份去解决问题,从而培养学生的批判思维和问题解决能力,同时使学生掌握课程要求的基础知识和基本技能[2]。多项研究表明,PBL教学相较于传统教学更能激发学生的学习兴趣,提高学生自主学习能力[3-5]。在PBL教学过程中,学生查阅文献资料、分析解决问题以及组织表达、团结协作等方面的个人能力起到重要的作用,但学生的学习内在学习意愿可能更为重要[6]。我校自2009年逐步开展PBL教学,在PBL医学教育方面取得了瞩目的成效,并培养了良好的PBL教学氛围[7]。但PBL教研室在教学中发现,PBL课程缺乏较客观的评价系统,除此以外,我国医学生的传统教育基础和传统医学教育背景使部分学生学习动机不够强烈。一些学生对课后查阅文献资料不太认真,导致上课时完全不在状态,发言不积极,讨论也不充分,严重影响小组的讨论和发言积极性,从而影响PBL的教学效果[8]。教学经验表明,学生往往对闭卷考试较为重视,对没有考试或者开卷课程会稍有放松[9]。本研究尝试提前向部分学生强调课程结束时有小测验,观察学生的课堂表现并对比小测验结果。
1 对象和方法
1.1 研究对象与分组
选取我校2015级临床医学专业125名本科学生作为研究对象(此级学生已经进行过一次PBL培训和2个PBL案例,总共6节课的学习),在2018年上学期第一次PBL教学中(即2017年3月16日—2017年4月22日),将其随机分为12个教学小组,每个小组为10~11人。对照组与试验组各6组学生,对照组63人,试验组62人,每组学生在性别、年龄、上学期PBL课程成绩方面比较,差异无统计学意义(P>0.05),具有可比性。见表1。
1.2 研究方法
选取PBL教学经验丰富的教师(PBL教龄大于1年,PBL带教案例大于2个),以PBL教研室撰写的消化道溃疡病例为教材,采用PBL教学法,基本模式和流程为:第一次课程:发放案例的第一幕,通过学生讨论,找出关键词,提出假设和问题,找到学习目标,课后学生自行检索资料;第二次课程:针对第一次课的学习目标进行讨论,然后发放案例的第二幕,继续找出关键词,提出假设和问题,找到学习目标,课后学生自行检索资料和总结整个案例;第三次课程主要为总结整个病例,画出思维导图,理清各个知识点间的联系,对整个课程进行总结。每次课程历时2个学时(每学时40分 钟),组员轮流担任主持与记录、总结工作,教师在此过程中以引导为主,避免讨论过程中学生偏离主题,同时记录学生表现。每一次课程结束时,先让学生自我评价和相互评价,然后教师对每个学生进行点评,对学生讨论的亮点进行表扬,同时指出此次讨论的不足之处。提前告知试验组学生PBL课程结束时将有小测验;对照组则不行告知。
1.3 评价方法
(1)完成消化道溃疡案例小测试:该小测试中,梗概性内容占60%,细节性内容占40%。小测验利用手机扫描二维码进入考试系统。考试时间为10分钟,时间到或者点击提交试验考试结束,系统自动为每一个学生评分和记录小测验用时。学生答题时间小于1分钟时为无效试卷。(2)教师对学生的评价:教师从5个方面评价学生①学习意愿和态度(20分);②知识信息收集(10分);③分析思考能力(40分);④沟通表达能力(15分);⑤团队合作(15分)。总分100分。
1.4 统计学方法
采用SPSS 24.0软件对数据进行分析处理,计量资料以(均数±标准差)表示,采用t检验;偏态资料以M(Q1,Q3)描述,采用曼-惠特尼秩和检验;计数资料以(n,%)表示,采用χ2检验,以P<0.05表示差异具有统计学意义。
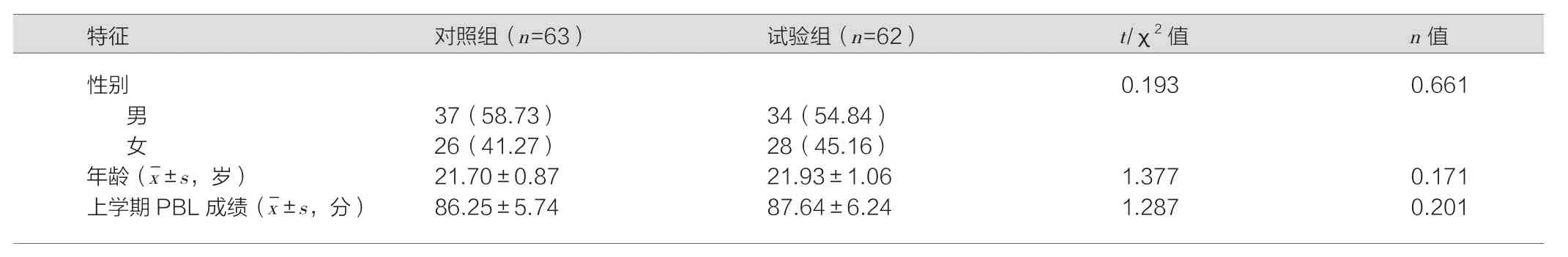
表1 学生基本特征
2 结果
2.1 基本情况
本研究利用手机答题方式回收小测验试卷125份,其中对照组回收63份试卷,试验组回收62份,未出现无效试卷。总体试卷回收率为100%。学生小测验平均分为(70.88±16.22)分,对照组为(63.06±15.95)分,试验组为(78.57±12.42)分,试验组得分更高,两组比较,差异具有统计学意义(P<0.05)。对照组平均耗时为352.00(243.00,437.00)s,试验组平均耗时为254.00(216.75,349.50)s,实验组耗时较少,差异有统计学意义(P<0.05),见表2。
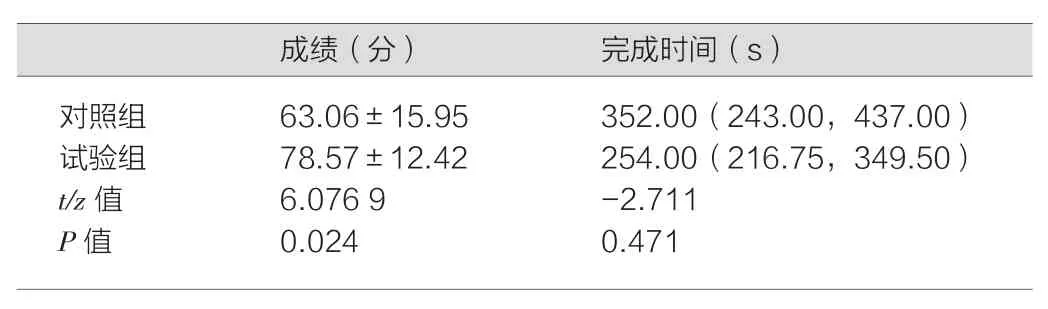
表2 2015级PBL小测验结果对比
2.2 教师对学生的评价
课程结束后,各教师根据学生上课表现进行成绩评价。对照组成绩为(86.00±5.12)分,试验组成绩为(85.92±5.33)分,两组比较,差异无统计学意义(t=0.085,P=0.699)。
3 讨论
自PBL在60年代中期在加拿大产生,80~90年代在美国和欧洲医学院快速的发展,PBL目前已成为国际上较为流行的一种教学方法。PBL是以提出问题为基础,学生积极参与资料查阅、文献检索等以解决问题为目的,教师引导、小组讨论为形式的教学方法。国外一项研究显示,在进入临床工作后的第1年,按PBL教学的学生具备的临床思维及处理问题的能力,需要传统教学的学生工作后3~5年才能具备[10]。自从2000年左右,我国将PBL引入医学教育课堂,发展势头迅猛,取得成效较好。我校其他学校相关研究表明,在医学教育中,PBL教学能够被大多数学生接受,并有助于学生培养学生的自学能力,协助能力和语言表达能力,拓展学生的知识面[7,11]。良好的PBL教学效果,需要学生全程和全情的参与,教师在PBL教学的主要作用是监控和引导学生学习的全过程,不可能像传统的医学教育那样只是依靠课堂知识的灌输[12]。在PBL教学中,一旦学生拒绝参与课堂讨论、课后查询资料和团队合作,特别是在课后没有认真查询和整理相关资料,PBL教学效果将得不到很好保障,学生常常会处于无话可说的冷场状态[13];另外PBL的评估完全依赖带教教师的主观评价,学生得不到更加直观的反馈。这些就直接导致部分学习内在驱动不足的学生在PBL教学中,继续遵照传统教学模式,完全“无为而学”,形成PBL课“0压力”下的“0动力”状态,而这种状态在小组中有可能存在蔓延倾向。
本研究利用学生在小测验前抱有一定的紧张和焦虑心理,让学生更加专注到PBL课后的学习中。根据老师上课的一些反映,提前得知PBL课程结束后有小测验的试验组学生,上课时发言更加踊跃,在上课时能提出更多观点,覆盖更全面的细节,这可能和学生在得知PBL课程会有小测验,在课后花了较多时间查询相关资料,整理了更多笔记,做了比较充足的准备。
小测验结果也提示,试验组学生在小测验中成绩明显优于对照组学生,考虑试验组的知识掌握程度更好,这和教师在课堂观察相符,但是由于PBL课程每个小组都对应不同带教教师,各个教师的对学生表现的评分尺度很难统一,这也是造成了教师对学生的评价差异性不显著可能原因。考虑试验组学生对知识掌握可能更熟练。除此以外,在此次小测验中,未出现答题时间小于一分钟的答卷,说明学生对此次测验重视程度颇高,不会因为是小测验而随意对待。
综上所述,小测验不仅可以作为PBL课堂的一种可以接受的考察形式,而且还可以作为一种提高学生学习动力、学习成绩和提高课堂表现的一种简单方法。

