无创呼吸机联合咪达唑仑治疗AECOPD患者疗效分析
刘华耀 吕博文 林嘉诚
广东省江门市新会区人民医院,广东江门 529100
慢性阻塞性肺疾病急性加重(AECOPD)呼吸道症状急性恶化,多由呼吸道感染所引起,且多伴有Ⅱ型呼吸功能衰竭[1]。气管插管机械通气因可迅速纠正低氧血症及高碳酸血症,是AECOPD治疗的有效措施,但气管插管可导致患者气管黏膜损伤,咽喉刺激,易引发通气后气管损伤、声嘶,增加呼吸机相关性肺炎(VAP)的发生率[2],且部分患者及家属对有创机械通气存在一定排斥性。机械通气在迅速纠正氧合的同时,可刺激中枢神经与副交感神经过度,导致患者睡眠障碍、焦虑、躁动意外的发生,镇静是机械通气的重要治疗方式,恰当的镇静可减轻患者的应激反应,缩短通气治疗时间,缩短住院时间,减少通气不良反应发生率[3-4]。本文分析了无创呼吸机联合咪达唑仑与气管插管机械通气联合咪达唑仑治疗AECOPD的疗效,现报道如下。
1 资料与方法
1.1 一般资料
将我院呼吸内科2016年1月~2017年8月收治的AECOPD患者80例作为研究对象,按照入组先后顺序采用奇偶数字表法分为研究组与对照组,每组各40例,对照组患者中男25例,女15例,年龄62~84岁,平均(69.5±9.3)岁,病程5~20年,平均(12.92±2.64)年,BMI 18.26~ 25.40kg/m2,平均(24.29±2.61)kg/m2,呼吸困难评分(Borg评分)4~9分,平均(7.24±1.62)分,伴Ⅱ型呼吸衰竭28例,急性加重诱因:感染18例,劳累11例,过敏7例,其他4例;研究组患者中男28例,女12例,年龄64~88岁,平均(70.2±9.6)岁,病程6~22年,平均(13.18±2.82)年,BMI17.86~ 25.21kg/m2,平均(24.06±2.83)kg/m2,Borg评分 5~ 9分,平均(7.50±1.81)分,伴Ⅱ型呼吸衰竭31例,急性加重诱因:感染20例,劳累8例,过敏6例,其他6例。两组患者在年龄、性别、病程、BMI、Borg评分、诱因等比较差异无统计学意义(P>0.05)。
1.2 纳入与排除标准
纳入标准:(1)均根据病史、临床体征及表现、实验室检查结果,符合2013年制定的《慢性阻塞性肺疾病诊治指南》[5]中关于AECOPD的诊断标准;(2)呼吸频率>25次/min,心率>110次/min;(3)符合机械通气指征;(4)机械通气时间>48h;(5)患者及其家属对治疗方案知情知悉并同意。排除标准:(1)终末期呼吸衰竭,上呼吸道梗阻;(2)伴有严重心、肝、肾脏器官病变,恶性血液病,恶性肿瘤等;(3)意识不清,机械通气不耐受,面部严重创伤、畸形患者;(4)精神疾病;(5)咪达唑仑禁忌者;(6)患者及家属拒绝本研究内容。
1.3 方法
常规治疗:吸氧、解痉平喘、抗感染、纠正酸碱失衡、水电解质失衡、吸痰、糖皮质激素吸入治疗、营养支持治疗等。对照组:在常规治疗基础上采用气管插管联合咪达唑仑(江苏恩华药业股份有限公司生产,H20143222,规格:10mL:50mg)镇静治疗,西门子MAQUET SERVO呼吸机,控制通气模式,潮气量6 ~ 8mL/kg,呼吸比 1:2,吸气流速4 ~ 8L/min,压力值8~14cm H2O,呼吸频率16~20次,待病情好转后,延长间歇停机时间,直至完全脱机,机械通气治疗期间采用咪达唑仑0.06~0.12mg/(kg·h)镇静处理,每4~6小时评估1次患者的镇静深度,维持目标Ramsay 3~4分,研究组:常规治疗基础上,采用BiPAP 无创呼吸机(美国凯迪泰公司;规格:ST-30型),采用口鼻面罩连接呼吸平台辅助呼吸,呼吸模式为S/T、TVV模式,呼吸参数:呼吸频率16~20次/min,呼吸时长1.0~1.2s,吸气压力初始值为6~8cm H2O,呼气压力4cm H2O,通气30min后逐渐增加吸气压力至16~24cm H2O,呼气压力4~6cm H2O,待病情好转后,逐步延长间歇停机时间,直至完全脱机,转为鼻导管吸氧治疗。无创呼吸机通气治疗时间采用咪达唑仑镇静治疗,采用Ramsay镇静评分,维持目标镇静分级3~4分,持续性泵入咪达唑仑0.04~0.08mg/(kg·h)。两组患者机械通气治疗期间均于治疗前、治疗72h后检测血气分析。
1.4 评价指标
1.4.1 血气指标 包含呼吸频率(RR)、心率(HR)、血氧分压(PaO2)、血氧饱和度(SpO2)、评价时间均为治疗前及治疗72h。
1.4.2 比较两组患者的机械通气时间、咪达唑仑药物应用量、住院时间。
1.4.3 比较两组患者治疗期间的并发症发生率,如VAP、谵妄。
1.5 统计学处理
采用统计学软件SPSS17.0对数据进行统计分析,计量资料以(±s)表示,采用 t检验,计数资料以百分数(%)表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者血气指标比较
两组患者治疗后的RR、HR及PIP均显著低于治疗前,治疗后的PaO2、SpO2均显著高于治疗前(P<0.05);研究组治疗后的PIP显著高于对照组治疗后(P<0.05)。见表1。
表1 两组患者治疗前后的生命体征、血气及机械通气指标比较(±s)

表1 两组患者治疗前后的生命体征、血气及机械通气指标比较(±s)
注:t,P均为治疗后两组比较统计值;与治疗前比较,①P<0.001,②P<0.05
指标 对照组(n=40) 研究组(n=40) t P治疗前 治疗后 治疗前 治疗后HR(次/min) 115.42±20.67 84.69±15.84① 116.28±21.41 85.16±16.29① 1.087 0.280 RR(次/min) 32.52±6.19 24.24±4.28① 32.84±6.60 24.69±4.69① 0.812 0.419 PaO2(mm Hg) 77.58±11.08 92.41±10.18① 78.15±11.64 91.80±10.62① 1.621 0.109 SpO2(%) 81.58±4.12 98.42±2.46① 82.05±4.26 98.10±2.32① 0.458 0.648 PIP(mm Hg) 33.05±4.35 26.54±3.49① 33.16±4.67 28.49±3.13② 2.631 0.010
2.2 两组患者机通气时间、咪达唑仑药物应用量及住院时间比较
研究组机械通气时间、咪达唑仑应用量及住院时间均显著低于对照组(P<0.05)。见表2。
表2 两组患者的机械通气时间、咪达唑仑药物应用量及住院时间比较(±s)

表2 两组患者的机械通气时间、咪达唑仑药物应用量及住院时间比较(±s)
组别 n 机械通气时间(d)住院时间(d)对照组 40 6.43±2.86 586.72±242.90 17.59±5.68研究组 40 5.17±2.41 507.69±185.42 14.28±4.25 t 2.131 2.722 4.101 P 0.036 0.008 <0.001咪达唑仑应用量(mg)
2.3 两组患者并发症发生率比较
研究组VAP发生率显著低于对照组(P<0.05)。见表3。
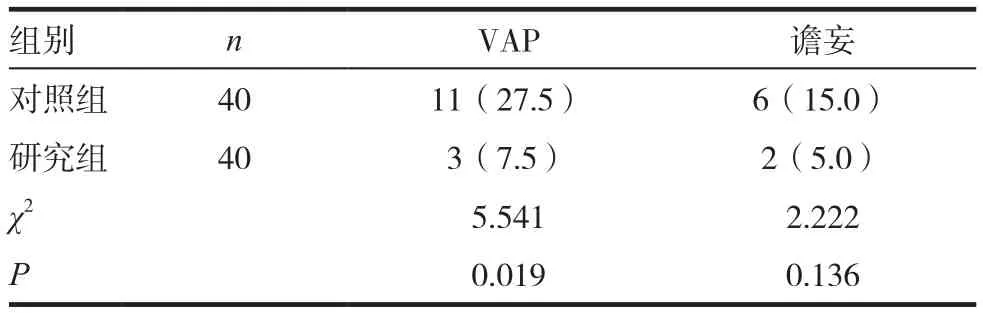
表3 两组患者治疗期间的并发症发生率比较[n(%)]
3 讨论
机械通气可提供AECOPD患者的吸气辅助,放大潮气量,辅助呼吸肌做功,降低呼吸肌做功,在迅速纠正血气指标的同时,可获得显著的气体交换效果,降低呼吸频率,延长呼吸时间,正压通气模式下,机械通气可增加患者气道及肺泡内压力,这对于改善AECOPD肺间质水肿,增加肺泡通气量有主要帮助。动脉血气分析是评估AECOPD患者机械通气治疗效果及预后的重要指标,多数学者[6-8]认为AECOPD患者短期内迅速纠正血气指标是治疗成败的决定性因素。本研究发现,两组患者治疗后的RR、HR及PIP均显著低于治疗前,治疗后的PaO2、SpO2均显著高于治疗前(P<0.05);研究组治疗后的PIP显著高于对照组治疗后(P<0.05)。提示无创机械通气与有创机械通气均可迅速纠正患者生命体征、血气指标及气道压力,促进AEOCPD的良性转归。PIP与患者起气道结构、呼吸机通气模式、呼吸参数及通气方式有关,气管插管机械通气经咽喉气管插管连接呼吸机,与无创呼吸机鼻面罩正压通气比较,可减少人体咽喉结构对气道的阻塞,因而PIP更低[9-10]。
本研究结果显示,研究组机械通气时间、咪达唑仑应用量及住院时间均显著低于对照组(P<0.05)。提示无创机械通气联合咪达唑仑与有创机械通气联合咪达唑仑比较,可缩短机械通气时间,降低镇痛药物应用量,缩短住院时间。AECOPD患者多伴有Ⅱ型呼吸衰竭,机械通气过程中往往呼吸较弱,人机协同性差,气管插管通气后由于低氧血症获得迅速纠正,导致因缺氧引发的中枢神经作用下降,自主呼吸功能下降,引发呼吸肌废用性萎缩,呼吸肌难以适应撤机;另外镇静剂咪达唑仑的应用可导致患者呼吸中枢适宜的神经驱动力下降,且呼吸中枢的驱动力与镇静药物应用剂量呈现负相关性,气管插管机械通气咪达唑仑应用量更大,撤机更为困难,导致有创机械通气时间延长。咪达唑仑是二氮类中相对水溶性最强的药物,其具有镇静、催眠、抗焦虑及肌肉松弛等作用,给药后起效快,半衰期短、无耐药性、不良反应少,常以静脉推注给药或微量泵把控输注给药维持机械通气患者良好的镇静效果。研究表明[11-12],咪达唑仑与丙泊酚、右美托咪定均可达到理想的镇静深度,预防机械通气过程中患者躁动、拔管的发生。咪达唑仑应用于镇静多以Ramsay评分3~4分为标准,该标准下机械通气患者即保留了自主意识,又不会因为管道刺激、外界环境影响导致睡眠不佳。气管插管机械通气下咪达唑仑应用剂量增加与气管插管刺激中枢交感、副交感神经兴奋,疼痛增加有关。无创机械通气在迅速纠正低氧及高碳酸血症,呼吸衰竭,改善氧合状况的同时,刺激更少,更有助于AECOPD患者自主呼吸功能恢复,撤机时间更短,并发症发生率低,因而住院时间更短。
VAP是机械通气常见的并发症,文献报道发生率约为10.0%~67.6%[13-14],气管插管机械通气由于口鼻分泌物经插管周围进入下呼吸道,呼吸机维护不当、胃食管反流、营养不良、免疫功能低下均可引发VAP[15]。本研究发现,研究组VAP发生率显著低于对照组(P<0.05),说明无创机械通气联合咪达唑仑与气管插管机械通气联合咪达唑仑比较可更好降低VAP的发生率。
总之,无创机械通气联合咪达唑仑与有创通气联合咪达唑仑镇静均可迅速纠正AECOPD患者的生化指标,但无创通气联合咪达唑仑拥有更低的机械通气时间、住院时间及药物应用量,可显著减少VAP发生率,值得应用。

