溺水后多器官曼氏裂头蚴病1例
钱秦明
曼氏裂头蚴病是由曼氏裂头蚴引起的人兽共患寄生虫病,在我国分布广泛,多见于浙江、福建、广东等地,在我省部分地区,野生蛙感染率高达26.59%[1]。人类往往是通过吞食未熟的蛙肉或蛇肉、饮用水或游泳时吞入带有原尾蚴的剑水蚤、伤口外敷生蛙皮或蛇皮而引起感染。曼氏裂头蚴寄生人体部位广泛,以皮下组织最为多见,其次为眼睛、口颌面部及脑组织器官。曼氏裂头蚴感染在儿童中较少见[2],多发部位更为罕见。本院2016年8月收治了1例曼氏裂头蚴病患儿,现结合文献报道如下。
患儿男,14岁。因“溺水后2h”收入我院。患儿2h前在水库中游泳时不慎溺水,约2min后被救起。当时面色发绀,多次呕吐中等量血性液体,约半小时后送至我院儿科急诊。入科时,患儿神志不清,血压低,面罩吸氧下经皮氧饱和度72%,即予气管插管及静脉滴注“速尿、甲强龙”等抢救处理后,收入重症医学科。经抗感染及补液支持治疗3d后病情好转,拔除气管插管后转入我科。患儿过去史、个人史、家族史无殊,无生食蛙肉、蛇肉病史。体检:体温 38.2℃,呼吸 36次 /min,心率 98次/min,血压 94/50mmHg;神志清,精神软,气促,三凹征阳性,全身无皮疹,浅表淋巴结无肿大,双肺可闻及明显细湿啰音,心律齐,未闻及杂音;腹软,无压痛,肝脾肋下未及,颈软,双侧布氏征、克氏征、巴氏征阴性。入科后,患儿反复发热,最高至39.5℃,伴阵发性咳嗽、气促、痰少,无头晕、头痛,无胸闷、心悸,无呕吐、腹泻,无腹痛、血便,无抽搐、皮疹。入科后血常规检查示WBC 23.7×109/L,中性粒细胞百分比82.2%,嗜酸性粒细胞百分比0%,C反应蛋白(CRP)29mg/L;ALT 194U/L,AST 69U/L,考虑溺水后继发细菌感染,予头孢曲松、沐舒坦静脉滴注及雾化、护肝对症处理后,患儿仍有反复发热、咳嗽,肺部啰音。入科后3d,痰中肺炎支原体-DNA阴性、沙眼衣原体-DNA阴性,痰培养提示肺炎克雷伯菌,对庆大霉素、丁胺卡那霉素均敏感;血培养阴性,根据药敏结果,改阿米卡星抗感染治疗,患儿仍有发热,热峰下降。入科后5d,复查X线胸片提示两肺纹理增多、模糊,可见散在斑片状密度增高影(图1),考度继发阳性细菌感染可能,加用万古霉素;同时,不能排除寄生虫,查胸部CT提示两肺见散在多发结节状斑片状密度增高影,伴多发小囊肿病灶(图2),腹部CT提示脾脏增大,腹膜后淋巴结增大(图3),头颅MRI提示小脑齿状核、双侧颞叶、右侧基底节区、左侧海马、双侧顶叶见多发片状长T2信号,部分病灶成环形,寄生虫感染首先考虑(图4)。脑脊液常规检查示白细胞136×106/L,中性粒细胞百分比80%,墨汁染色未见隐球菌,脑脊液生化及培养正常。血清曼氏裂头蚴抗体阳性,血清血吸虫、肺吸虫、肝吸虫抗体阴性,脑脊液曼氏裂头蚴抗体阴性。入科后8d,确诊为“溺水后吸入性肺炎(曼氏裂头蚴病)”,予吡喹酮[25mg/(kg·次),3次/d]抗寄生虫治疗2d,甲强龙抗炎、甘露醇降颅压等治疗,体温3d后恢复正常,但咳嗽、气促仍明显。入科第12天,患儿突发头痛,烦躁不安,随即抽搐,予地西泮针静脉推注后抽搐缓解。复查血常规WBC 26.6×109/L,中性粒细胞百分比88.8%,嗜酸性粒细胞百分比0%,CRP42mg/L,复查头颅MRI提示小脑齿状核、双侧颞叶、右侧基底节区、左侧海马、双侧顶叶见多发片状长T2信号,部分病灶成环形,增强后病灶呈轻中度环形强化,病灶周围有轻度水肿,考虑寄生虫性脑脓肿可能。之后患儿意识不清,双瞳孔对光反射迟钝,四肢肌张力增高。因病情危重再次转回我院重症医学科继续治疗。转回当晚,患儿出现反复抽搐,伴氧饱和度下降,体检发现双侧瞳孔不等大,立即予气管插管、呼吸机辅助呼吸,加用白蛋白、速尿降颅压及头部亚低温等治疗。次日,患儿深昏迷,伴高热,自主呼吸消失,深浅反射消失,双瞳孔散大固定,尿量增多,血钠、血糖增高,气管插管内有血性分泌物吸出,呼吸机参数逐步升高。与家属充分沟通后,家属考虑预后差,放弃治疗自动出院。最后诊断:脑曼氏裂头蚴病伴脑疝;吸入性肺炎(曼氏裂头蚴病);溺水。
讨论 曼氏裂头蚴是曼氏迭宫绦虫的幼虫,可移行并寄生于人体组织,称为曼氏裂头蚴病。该病传染源主要是猫狗,第一中间宿主是剑水蚤,第二中间宿主是蛙,转续宿主是蛇、鸟、猪等,人可以作为第二中间宿主、转续宿主或终宿主[3]。曼氏裂头蚴病感染途径主要有以下几种方式:(1)用生蛙肉敷于伤口或脓肿处,蛙肉内的裂头蚴经伤口或正常皮肤黏膜侵入人体;(2)吞食生的或未熟的猪肉、蛙肉、蛇肉等,裂头蚴穿过肠壁进入腹腔并移行至其他组织;(3)饮生水或游泳时吞入带有裂头蚴的剑水蚤引起感染;(4)经母体胎盘感染胎儿[3-4]。本例由于溺水时吸入带有裂头蚴的剑水蚤后引起感染。
曼氏裂头蚴病潜伏期长短不一,与感染方式有关,局部侵入者潜伏期较短,一般为6~12d;经消化道感染者潜伏期较长,可长达数年[5]。曼氏裂头蚴有很强的活动力和生存能力,切断的裂头蚴仍可沿体前部再生,移行至身体各部[6],在移行和寄生过程中引起局部炎症反应、嗜酸性肉芽肿,临床症状及危害程度视裂头蚴移行经过和寄生的部位而定。常见的寄生组织有眼、皮下、口腔颌面部、脑部,而内脏少见[3]。本例由于溺水时大量水进入呼吸道及消化道,裂头蚴经肺泡毛细血管及肠壁迅速吸收至血液循环,随血流播散至全身各脏器,故潜伏期短,溺水后11d血清曼氏裂头蚴抗体即呈阳性。本病例2次血常规中嗜酸细胞均为0,考虑也与疾病时间过短相关。
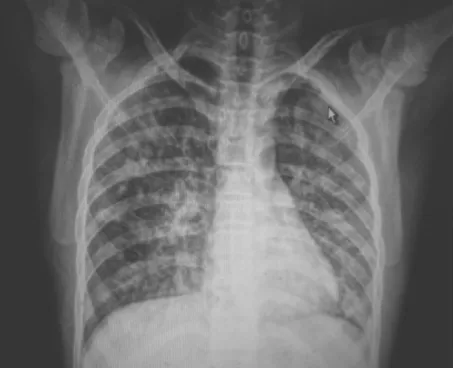
图1 患儿入院第5天的胸部X线

图2 患儿入院第5天的胸部CT

图3 患儿入院第5天的腹部CT

图4 患儿入院第6天的头颅MRI
本例经初步抢救病情稳定后,首先表现为吸入性肺炎症状,有发热、咳嗽、气促,数天后突发神经系统症状,头痛、抽搐、昏迷,继而出现脑疝表现,瞳孔不等大,对光反射迟钝,自主呼吸消失。其头颅MRI表现符合脑裂头蚴病MRI病灶的特点,多为环、套环或不规则缠绕状增强灶[7-8]。但本例没有“绳结状”强化灶的特点,可能与血行播散,颅内病灶形成时间短,裂头蚴尚未在脑组织内移行有关。本例肺部CT表现为两肺散在多发结节状斑片状密度增高影,伴多发小囊肿病灶,为裂头蚴由肺泡毛细血管侵入肺间质形成的肉芽肿囊包,与肺部真菌感染病灶较为相似,故本例亦应用抗真菌药物。血清或脑脊液的免疫学检测是本病的重要诊断依据[9],结合本例的流行病学史、临床表现及头颅及胸部影像特点,尤其是其血清曼氏裂头蚴循环抗体阳性,故临床诊断脑曼氏裂头蚴病、吸入性肺炎(曼氏裂头蚴病),符合国内外学者提出的诊断该病的依据[1,10-11]。国内外多见脑裂头蚴病影像学报道及病例报道,但未见肺裂头蚴病的影像学及病例报道。本例溺水后短期内引起脑及肺部同时受累,且病灶广泛,实属罕见。
对于曼氏裂头蚴病,治疗较为棘手,主要靠手术摘除,手术中应注意务必将虫体(尤其是头部)取干净,这样才能彻底根治[12]。不宜手术者,口服吡喹酮有效[13],在保守驱虫治疗时,应注意虫体裂解加重炎症反应可能。由于本例颅内及肺内病灶多,病情进展快,无手术指征,故采用内科治疗。本病例给我们的启示是,在曼氏裂头蚴病高发区,对于溺水患儿,若影像学上出现多器官特征性环状、套环或不规则缠绕状增强灶,应警惕本病可能,予相应的检查,并尽早抗寄生虫治疗。特别当脑部出现多发性病灶时,应及时采取综合治疗,避免脑疝的发生。

