程序性死亡受体-配体1(PD-L1)表达与可切除胰腺癌患者预后的关系
李俊昊 余天柱 高珊珊 刘霄宇 浦 宁 李长煜 陈 颐 纪 元 楼文晖 王小林
(1上海市影像医学研究所 上海 200032; 2复旦大学附属中山医院介入治疗科,3普外科,4病理科 上海 200032)
胰腺导管腺癌是恶性程度最高的肿瘤之一,全世界每年有26万人死于胰腺癌[1],并且发病率逐年上升[2]。胰腺癌起病隐匿,通常确诊时已经发生转移[3],加之术后复发率高、放化疗效果不佳[4],故胰腺癌患者预后极差。因此,探索新的胰腺癌治疗方式和预后因子对提高胰腺癌的诊治水平和改善患者生存期尤为重要。
程序性死亡受体-配体1(programmed cell death-ligand 1,PD-L1)是程序性细胞死亡蛋白1(programmed cell death protein 1,PD-1)的配体,主要表达于免疫细胞和肿瘤细胞。PD-1是活化的T细胞、B细胞、单核细胞以及树突细胞细胞膜上的跨膜受体[5]。正常组织中,机体可通过PD-L1和PD1调节免疫系统的功能。而在癌症患者体内,肿瘤细胞表面的PD-L1与PD1+CD8+T细胞结合后,活化的T细胞失去免疫功能。癌细胞能够躲避免疫系统的攻击,从而发生免疫逃逸[6]。因此,目前普遍认为PD-L1表达阳性是肿瘤患者预后不良的标志。最近有研究报道,PD-L1表达阳性的肿瘤组织中存在大量肿瘤浸润淋巴细胞,表现出良好的预后[7]。这似乎提示我们,PD-L1阳性并非只代表肿瘤发生免疫逃逸,同时也是肿瘤组织内存在大量肿瘤浸润淋巴细胞的标志。除此之外,临床上已经使用PD1/PDL1抑制剂治疗晚期黑色素瘤[8-9]、非小细胞肺癌[10-11]和肾癌[12]等肿瘤,能有效延长肿瘤患者总体生存期。
因此,PD-L1与肿瘤的发生、发展以及治疗密切相关。作为一种新型可预测肿瘤患者预后的因子,PD-L1在判断胰腺癌预后方面的研究相对较少。本研究旨在探讨PD-L1表达与胰腺癌临床特征之间的关系,以及判断胰腺癌预后的价值。
资 料 和 方 法
研究对象收集2015年7月至2017年8月复旦大学附属中山医院胰腺外科68例行胰腺癌根治术并进行PD-L1病理染色的患者资料,所有患者术后病理证实为胰腺导管腺癌。将入组患者按照PD-L1染色结果分为PD-L1阳性组和PD-L1阴性组。入组标准:(1)首次行肿瘤根治性切除术;(2)根据手术病理确诊为胰腺导管腺癌;(3)肿瘤组织行PD-L1染色;(4)随访和临床资料完整。排除标准:(1)合并或既往有其他肿瘤病史;(2)胰腺神经内分泌肿瘤、腺鳞癌、转移癌等非胰腺导管腺癌。通过电话、短信、邮件、信件对患者生存时间进行随访,随访截止到2017年10月24日,结局事件为患者死亡。总生存期(overall survival,OS)定义为从行胰腺癌手术开始到随访终止日期或患者死亡的时间。
免疫组化染色采用免疫组织化学SP142二步法进行检测。对肿瘤组织石蜡标本进行连续切片,厚度4 μm。胰腺癌组织经二甲苯脱蜡和乙醇水化后,室温3%过氧化氢溶液孵育15 min,PBS溶液漂洗3次,每次5 min。后将切片置于柠檬酸盐缓冲液(pH 6.0)中99 ℃水浴加热,抗原修复20 min,温度降至室温后PBS溶液漂洗,方法同上。5%BSA室温封闭30 min,兔抗人PD-L1多克隆抗体,4 ℃孵育过夜。次日,PBS漂洗,方法同上,SP142二抗室温孵育20 min,PBS漂洗,方法同上。DAB显色剂染色8 min后蒸馏水冲洗,终止显色。苏木精复染50 s,自来水冲洗返蓝,梯度乙醇脱水,二甲苯透明,中性树胶封片。
结果判定免疫组化切片均由2名资深病理医师双盲独立观察评估,请第3位病理医师评估,以两个相同结果为准。PD-L1以细胞质或细胞膜出现黄至棕褐色颗粒为阳性显色。PD-L1表达采用半定量积分法,结合染色强度和阳性细胞百分比来评定阳性表达病例。低倍镜下观察5个随机高倍视野(×400),染色强度分级如下:无着色为0分,淡黄色为1分,棕黄色为2分,棕褐色为3分;阳性细胞密度分级为:阳性细胞数≤10%为1分,10%~50%为2分,>50%为 3分。通过乘积法计算所得结果≥3分为判定为阳性。肿瘤与肿瘤间质中任意一项阳性则认为是PD-L1表达阳性。
统计学分析应用SPSS 22.0软件对68例患者随访数据进行统计分析。通过χ2检验分析68例患者PD-L1表达和性别、年龄、原发部位、肿瘤大小、血管侵犯、神经侵犯、淋巴结转移、切缘状态及患糖尿病情况等临床病理特征之间的关系。采用Kaplan-Meier方法分析PD-L1生存曲线,并对曲线进行log-rank检验。通过Cox比例风险模型进行单因素和多因素分析,P<0.05为差异有统计学意义。考虑到混杂因素影响,且本研究样本量不大,单因素分析中P<0.1为差异有统计学意义。
结 果
PD-L1表达与胰腺导管腺癌患者临床基本参数的关系纳入68例患者,年龄40~79岁,其中男性32例,女性36例,分为PD-L1阳性组(51例)和阴性组(17例)。分析两组患者在性别、年龄、肿瘤部位、肿瘤大小、TNM分期、血管侵犯、神经侵犯、淋巴结转移、手术方式、手术切缘以及糖尿病患病情况之间的差异。结果显示,PD-L1表达与患者的性别、年龄、肿瘤部位、肿瘤大小、TNM分期、血管侵犯、神经侵犯、淋巴结转移、手术方式、手术切缘以及糖尿病等病理特征无关(表1)。
PD-L1表达在可切除胰腺导管腺癌预后判断中的价值68例患者中死亡12例,失访6例,生存50例。阳性组平均生存时间(19.4±1.4)个月,阴性组平均生存时间(11.4±0.8)个月。采用Kaplan-Meier法绘制生存曲线,log-rank检验评估PD-L1在预后判断OS方面的价值。阳性组生存时间明显长于阴性组(图1)。
Cox回归模型分析影响预后的危险因素采用Kaplan-Meier法对影响术后生存时间的风险因素进行分析,log-rank检验结果显示:PD-L1表达P=0.013、肿瘤大小P=0.013和淋巴结转移情况P=0.077。将上述3个危险因素纳入Cox比例风险模型进行多因素分析发现,PD-L1表达(HR=0.170,95%CI:0.038~0.761,P=0.020)、肿瘤大小(HR=3.542,95%CI:1.121~11.193,P=0.010)与淋巴结转移情况(HR=5.179,95%CI:1.474~18.195,P=0.019)均为胰腺导管腺癌患者术后生存时间的独立影响因素(表2)。
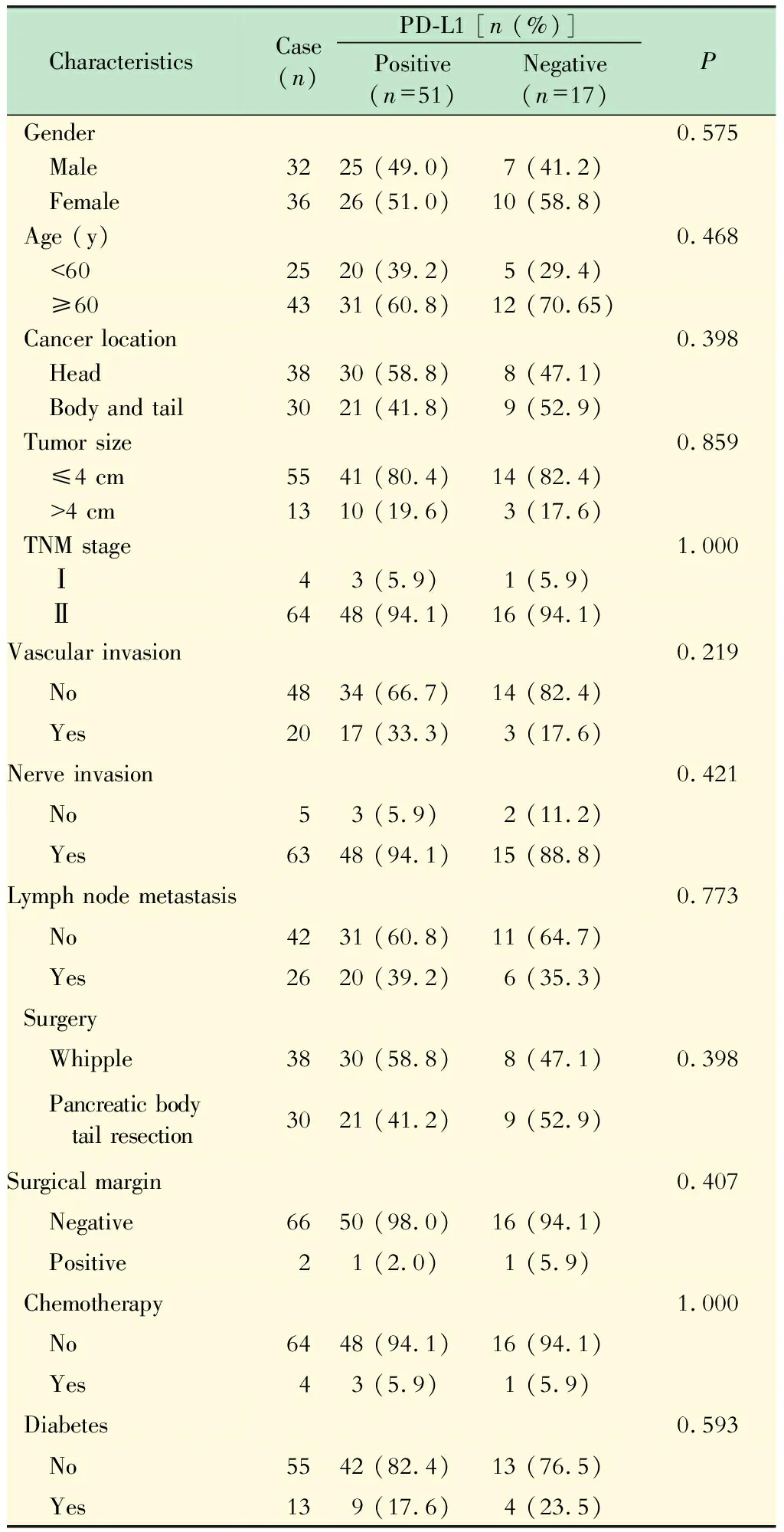
表1 PD-L1表达与胰腺导管腺癌患者临床基本参数的关系Tab 1 The correlation between clinicopathologic characteristics and PD-L1 expression in patients with resectable pancreatic adenocarcinoma (n=68)
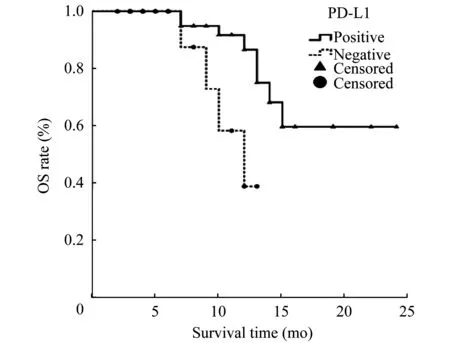
图1 胰腺导管腺癌患者生存曲线分析Fig 1 Survival curve of patients with resectable pancreatic adenocarcinoma

CharacteristicsMultivariate analysisHR (95%CI)PPD-L1 (positive/negative)0.170 (0.038-0.761)0.020Tumor size (>4 cm/≤4 cm)3.542 (1.121-11.193)0.010Lymph node metastasis (yes/no)5.179 (1.474-18.195)0.019
HR:Hazard ratio.
讨 论
我们分析了68例可切除胰腺癌患者PD-L1表达情况与临床病理特征的关系。在68例胰腺癌患者中,PD-L1阳性患者51例,占总数的80.9%。χ2检验分析结果提示,PD-L1表达情况与临床病理特征无关。采用Kaplan-Meier法绘制PD-L1生存曲线,PD-L1阳性组患者的生存时间明显长于PD-L1阴性组患者,log-rank检验结果显示差异有统计学意义(P=0.013)。采用Kaplan-meier法对影响术后生存时间的风险因素进行分析。结果显示:PD-L1表达(P=0.013)、肿瘤大小(P=0.013)和淋巴结转移情况(P=0.077)差异均有统计学意义(P<0.10)。将上述3种危险因素进行多因素分析发现,PD-L1表达情况、肿瘤大小和淋巴结转移情况均为术后胰腺癌患者OS的独立影响因素。因此,PD-L1与可切除胰腺癌预后密切相关,这提示我们需要对PD-L1低表达的胰腺导管腺癌患者进行密切的临床观察与干预。同时,PD-L1作为一个辅助判断预后的指标可为临床医师提供更多信息,有利于提高胰腺导管腺癌患者术后的整体生存率。由于本研究纳入病例数目不多,结果不可避免地会存在一些偏倚。在今后研究中我们将积极与其他单位展开合作,通过扩大样本量和提高研究人员的理论水平进一步完善研究。
近年来,PD-L1表达与肿瘤预后关系的研究主要集中于乳腺癌、肺癌、胃癌、淋巴瘤、直肠癌、肾癌等肿瘤,PD-L1表达与胰腺癌预后关系的研究相对较少。以往,PD-L1表达阳性被认为是肿瘤预后不良的因素,包括非小细胞肺癌、肾癌、黑色素瘤、多形性胶质母细胞瘤、结肠癌、头颈部鳞状细胞癌和卵巢癌[4,13-18]。而最近报道的三阴性乳腺癌与之前研究结果相反,PD-L1表达阳性患者相对PD-L1阴性患者的预后较好,多因素分析证实PD-L1阳性是三阴性乳腺癌OS的独立影响因素[19]。同样,结肠直肠癌[20]和黑色素瘤[21]的研究也表明PD-L1阳性患者的预后较好。这些报道与我们的研究结果一致,PD-L1是影响术后胰腺癌患者OS的独立因素,PD-L1阳性的胰腺导管腺癌患者总体生存时间较长。
胰腺癌PD-L1表达与预后之间的关系目前仍存在争论。Birnbaum等[22]认为,肿瘤组织PD-L1染色阳性与胰腺癌预后不良有关。我们分析这一相反的结论,可能是不同病理类型胰腺癌PD-L1的表达情况不同造成的。Birnbaum等[22]的研究对象包括胰腺导管腺癌在内的所有病理类型的胰腺癌,而我们的研究对象只纳入胰腺导管腺癌患者。其他病理类型胰腺癌与胰腺导管腺癌相比,PD-L1表达情况和预后均有差异,故可能得出相反的结论。此外,有学者认为肿瘤组织表达PD-L1预后较差与肿瘤免疫逃逸有关。既往也有报道指出,肿瘤组织PD-L1表达与肿瘤浸润淋巴细胞也存在相关性,例如:PD-L1阳性的非小细胞肺癌中存在大量肿瘤浸润淋巴细胞[23],而PD-L1阳性黑色素瘤出现肿瘤浸润淋巴细胞的比例高达98%[8]。由于肿瘤浸润淋巴细胞参与的抗肿瘤炎症反应是机体的保护机制,因此我们假设:PD-L1阳性胰腺癌患者预后较好,可能与肿瘤浸润淋巴细胞介导的抗肿瘤炎症反应有关。这一假设与PD-L1参与肿瘤免疫逃逸的传统观点不同,或许可以解释胰腺导管腺癌PD-L1阳性患者OS长于阴性患者。这一假设正确与否需要进一步的基础研究加以证实,这是我们今后开展下一步研究的方向。

