儿童免疫性血小板减少症患者外周血B淋巴细胞亚群变化的研究*
刘纯岳,方俊粤,林帝金,鲍蕴文,陆晓红,林向华
(中山大学孙逸仙纪念医院检验科,广州 510120)
免疫性血小板减少症(immune thrombocytopenia,ITP)是一种适应性自身免疫性出血性疾病,通常被认为是一种儿童型良性疾病,在15岁以下儿童中发病率为2~5人/10万[1]。近期有研究指出ITP可能与内源性B细胞功能亢进有关,从而产生多种特异性的抗体,包括针对血小板(platelet,PLT)的抗体[2],这有可能也是ITP的潜在发病机制之一。ITP患儿体内B淋巴细胞亚群的不同分化状态在疾病的发生发展中可能发挥着较为重要的作用,而目前B淋巴细胞亚群在儿童ITP中的变化国内外研究较少,本研究拟通过ITP患儿外周血中B淋巴细胞亚群的变化,探索ITP患儿的免疫机制,为临床ITP的诊治、监测及判断预后提供依据。
1 材料与方法
1.1 研究对象 选取2017年1~12月中山大学孙逸仙纪念医院收治的ITP患儿51例,ITP患儿诊断标准符合文献[3]。其中初诊未治疗(U-ITP)患儿以ITP诊断收治入院,主要以发热、皮肤瘀点、瘀斑为主要临床症状,所有病例中并未发现内脏及颅内出血。体格检查与影像学检查并未见明显异常。所有病例血细胞形态无异常,并未经过免疫性治疗,进行EB病毒相关抗体检测且均为阴性,均排除其他继发性血小板减少症,如低增生性白血病、以PLT减少为首发血液学异常的再生障碍性贫血、遗传性血小板减少症、继发于其他免疫性疾病,以及感染和药物因素等。纳入本研究的ITP患儿均使用糖皮质激素(2 mg/kg/d),根据病情严重程度,部分患者加用丙种球蛋白(400 mg/kg/d×5d)。完全缓解ITP(R-ITP)患儿符合ITP预后标准,PLT≥100×109/L,并且增加不少于基础PLT的2倍,且无出血表现[3]。其中初诊未治疗组(untreated ITP,U-ITP)患儿21例,男性12例,女性9例,中位年龄4岁(1~9岁),均未接受免疫性治疗,PLT<100×109/L;完全缓解组(remission ITP,R-ITP)患儿30例,男性16例,女性14例,中位年龄6岁(1~12岁),均接受过免疫性治疗,PLT≥100×109/L,且脱离输血支持;同期健康体检儿童组(normal control,NC)25例,男性10例,女性9例,中位年龄6岁(2~13岁)。各组年龄、性别差异均无统计学意义(F=5.112~8.624,均P>0.05)。
1.2 试剂与仪器 FITC标记的小鼠抗人CD38单克隆抗体、PE标记的小鼠抗人CD27单克隆抗体、PC5标记的小鼠抗人CD19单克隆抗体、PC7标记的小鼠抗人CD45单克隆抗体,各抗体同型对照、溶血素均购自美国Beckman Coulter公司。流式细胞仪为Navios Flow Cytometer,美国Beckman Coulter产品。
1.3 方法 50 μl新鲜外周血中加入10 μl FITC标记的CD38抗体、5 μl PE标记的CD27抗体、5 μl PC5标记的CD19抗体和5 μl PC7标记的CD45抗体,避光孵育15 min。加入500 μl溶血素,避光10 min。402×g离心5min,弃上清,500 μl磷酸盐缓冲液(PBS)震荡混匀,再次离心,弃上清,加入500 μl PBS重悬细胞,制成所需的单细胞悬液后上机检测。应用Beckman Coulter公司的Kaluza Analysis流式分析软件对获取的数据进行分析。首先在CD45/SSC散点图上圈选淋巴细胞,在淋巴门下以CD19/SSC散点图上圈选CD19+细胞为总B淋巴细胞群体;然后在CD38/CD27散点图上分析CD19+B细胞中各亚群的分布情况。

2 结果
2.1 流式结果分析 见图1。U-ITP患儿、R-ITP和NC外周血B淋巴细胞亚群流式分析图:精确设门下的不同B细胞亚群的表面抗原表达为初始B 细胞(CD19+CD27-CD38-)、记忆B细胞(CD19+CD27+CD38-)和浆母细胞(CD19+CD27++CD38++)。
2.2 U-ITP,R-ITP及NC的B淋巴细胞亚群表达情况比较 见表1。U-ITP与R-ITP及NC相比,总CD19+B细胞、记忆B细胞和浆母细胞的百分率升高,差异有统计学意义(F=7.543~9.588,P<0.001)。初始B细胞百分率降低,差异有统计学意义(F=5.058,P<0.01)。R-ITP与NC相比,B淋巴细胞各分群差异均无统计学意义(F=0.842~1.258,均P>0.05)。
2.3 ITP患儿PLT计数与B淋巴细胞亚群相关性分析 ITP患儿PLT计数与总CD19+B细胞百分率呈负相关,与记忆B细胞百分率呈负相关,与浆母细胞百分率呈负相关,与初始B细胞百分率呈正相关,差异均有统计学意义(r=0.444~0.318,P<0.05)。
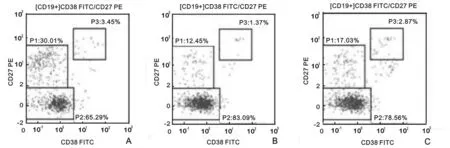
注:A图为U-ITP B淋巴细胞亚群流式分析图;B图为R-ITP B淋巴细胞亚群流式分析图;C图为NC B淋巴细胞亚群流式分析图。P1:记忆B细胞;P2:初始B细胞;P3:浆母细胞。
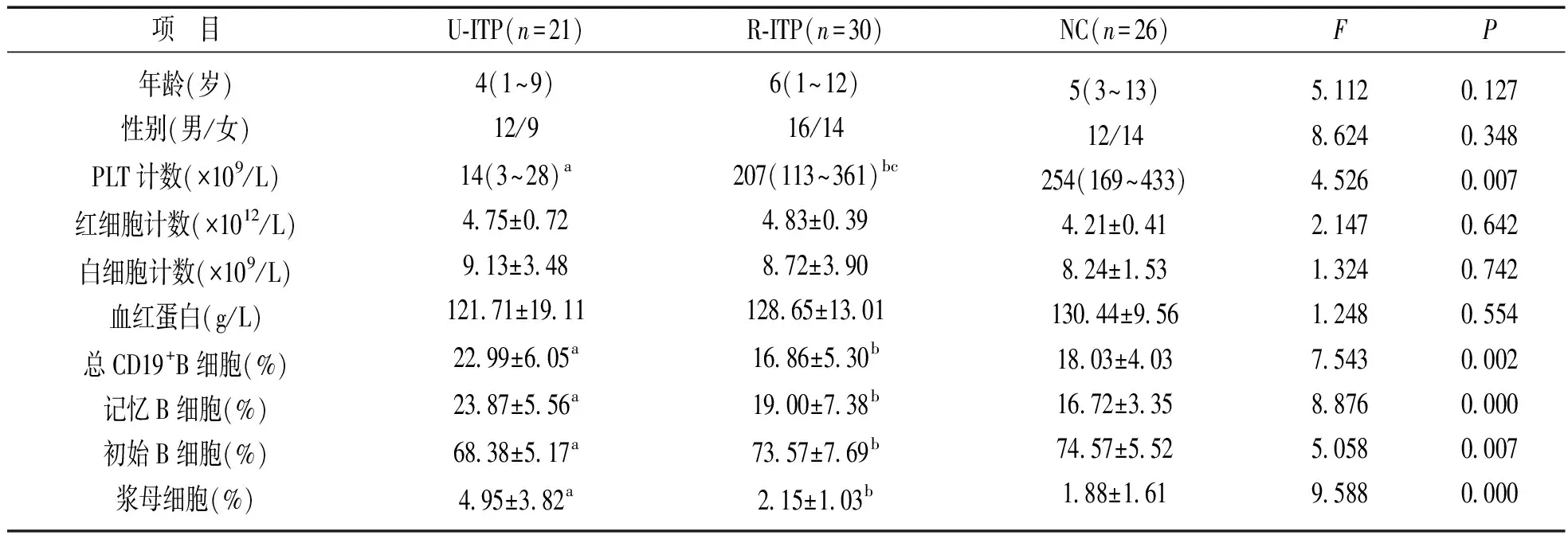
表1 U-ITP,R-ITP及NC的临床和实验室特征
3 讨论
根据相关文献,ITP的发病机制被证实是复杂多样的,涉及多种免疫功能上的异常,如产生血小板生成素或血小板生成素受体等自身抗体[4],细胞毒性T淋巴细胞介导的血小板溶解[5],T辅助细胞反应平衡的失调[6,7],调节性T细胞亚群减少或功能失调[8],细胞因子分泌失调[9]等。在这些病理因素中,对产生血小板抗原特异性自身抗体的自体反应性B细胞的研究仍处于初级阶段。B细胞的发育分化是一个有序的过程,初始B细胞被从骨髓运送到脾脏后,B细胞受体信号促使初始B细胞继续发育,最后成熟定居于淋巴滤泡,成熟B细胞在受到抗原刺激后分化为记忆性B细胞和浆细胞。近年来,B细胞在ITP发病机制中的作用日益受到重视。
最近有研究表明,急性ITP患者与健康对照组相比,其总CD19+B细胞的百分率是明显升高的[10]。本研究显示,ITP初诊组患儿CD19+B升高,与文献报道一致,其原因可能与B淋巴细胞过度增殖和凋亡减少有关[11]。有研究发现脾脏对维持ITP患者中的外周血记忆B细胞稳态是必不可少的,这反映在脾切除的ITP患者中总CD19+CD27+记忆B细胞数量的减少[12]。此外,Lyu等[13]发现ITP患者循环CD27+记忆B细胞的百分率升高和CD27-初始B细胞的百分率下降。这些研究表明,ITP患者中B淋巴细胞亚群的分布的确存在异常。本研究根据CD38,CD27,CD19三个指标将人外周血B细胞大致分为初始B细胞、记忆B细胞和浆母细胞三个亚群,结果显示U-ITP相比R-ITP和NC组,外周血总CD19+B细胞、记忆B细胞和浆母细胞明显升高,而初始B细胞则明显降低,差异均具有统计学意义,经过免疫性治疗后B淋巴细胞亚群的变化趋于正常范围,与上述研究结果一致。初始B细胞分化为记忆B细胞,本研究初始B细胞在U-ITP中比例明显降低,而记忆B细胞比例明显升高,可能是由于记忆B细胞的过量产生导致初始B细胞消耗过多。CD27+记忆B细胞,可快速分化成抗原依赖性和非抗原依赖的浆母细胞,具有抗原递呈、分泌细胞因子等功能,可提高机体自身免疫性[14,15]。记忆B细胞的产生时间具有一定的滞后性,浆母细胞由记忆B细胞最终分化而来,前者可产生大量不同类型的自身抗体,造成组织损伤。所以记忆B细胞及浆母细胞比例的增加可能是ITP发病机制及疾病进展的重要因素。而Warnatz等[16]发现ITP患者的外周血记忆B细胞的百分率是减少的。其原因可能因为本研究主要研究对象是儿童患者,选择的B 细胞表面标记不完全一致。本研究还发现ITP患儿U-ITP组的PLT计数与总CD19+B细胞百分率、记忆性B细胞百分率、浆母细胞百分率均呈负相关,与初始B细胞百分率则呈正相关。提示ITP患儿外周血PLT计数的变化与ITP发病及疾病进展相关。此外,尽管我们的数据具有显著统计学差异,但研究中的样本数据偏少,未来还需要增加病例数进一步研究证实我们的结论。
综上所述,本研究通过检测ITP患儿外周血B淋巴细胞亚群,发现B淋巴细胞亚群在ITP患儿体内分布存在异常,提示B淋巴细胞亚群的变化在ITP疾病的发生和发展中可能发挥着重要作用,可以为临床疾病监测及判断预后提供重要参考依据。

