胆囊结石合并急性胰腺炎早期和延期腹腔镜胆囊切除术临床疗效分析
黄军伟 陈钦寿 潘思波 李大生
胆囊结石是发病率较高的普外科疾病, 患者通常合并急性胰腺炎[1,2]。LC是公认的临床首选治疗方案, 但在手术时间的选择上仍存在较大争议。本院对94例胆囊结石合并急性胰腺炎患者分别实施早期LC和延期LC治疗, 观察其治疗效果。现报告如下。
1 资料与方法
1. 1 一般资料 选取2015年1月~2018年1月本院收治的70例胆囊结石合并急性胰腺炎患者作为研究对象, 根据手术时机不同分为观察组与对照组, 各35例。所有患者符合中华医学会胰腺外科学组提出的《急性胰腺炎临床诊断及分级标准》。排除肝肾功能不全和妊娠哺乳期患者。对照组男20例, 女15例;年龄23~71岁, 平均年龄(47.32±7.89)岁;腹胀合并恶心10例、呕吐15例、上腹痛32例。观察组男21例,女14例;年龄22~69岁, 平均年龄(45.98±7.67)岁;腹胀合并恶心11例、呕吐16例、上腹痛30例。两组患者年龄、症状、性别等一般资料比较, 差异无统计学意义(P>0.05), 具有可比性。
1. 2 方法 积极为患者补液, 合理应用抗生素预防感染,动态监测生命指标和体征变化。观察组行早期LC:入院后5 d内行LC治疗。对照组行延期LC:持续1~2周的常规治疗, 第8~12周, 患者的病情稳定后行LC治疗。手术治疗方法:采用气管插管复合麻醉, 取左侧卧位, 头部比双足略高,充分暴露胆囊三角(Calot三角)区与胆囊, 常规建立压力为10~12 mm Hg(1 mm Hg=0.133 kPa)的气腹, 应用四孔胆囊切除术, 查看患者的胆总管、胰腺、肝脏和胆囊之间的解剖关系, 腹腔的渗血和粘连情况。①解剖Calot三角区, 将胆囊管剥离后再用结扎夹和自动结扎钳(Hem-o-lok)结扎。②分离胆囊动脉并夹闭, 顺行法切除胆囊。使用生理盐水彻底冲洗患者的腹腔, 积极做好术后防感染措施。
1. 3 观察指标及判定标准 比较两组患者的手术指标(术中出血量、手术时间)以及术后1 d和4 d的实验室指标(血淀粉酶、尿淀粉酶、ALT+AST、碱性磷酸酶)。血淀粉酶的正常值为0~100 U/L;尿淀粉酶的正常值为0~1200 U/L;ALT+AST的正常值为0~80 U/L;碱性磷酸酶的正常值为0~150 U/L。
1. 4 统计学方法 采用SPSS19.0统计学软件对数据进行统计分析。计量资料以均数±标准差(±s)表示, 采用t检验;计数资料采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
2. 1 两组患者术后1 d和4 d实验室指标比较 术后1 d, 两组患者血淀粉酶、尿淀粉酶、ALT+AST、碱性磷酸酶等实验室指标比较差异无统计学意义(P>0.05)。术后4 d, 两组患者血淀粉酶、尿淀粉酶、ALT+AST、碱性磷酸酶等实验室指标均优于术后1 d, 差异有统计学意义(P<0.05)。术后4 d, 观察组患者血淀粉酶、尿淀粉酶、ALT+AST、碱性磷酸酶等实验室指标与对照组比较, 差异无统计学意义(P>0.05)。见表1。
2. 2 两组患者手术指标比较 观察组患者手术时间显著短于对照组, 差异有统计学意义(P<0.05);观察组患者术中出血量略高于对照组, 差异无统计学意义(P>0.05)。见表2。
表1 两组患者术后1 d和4 d实验室指标比较( ±s, U/L)
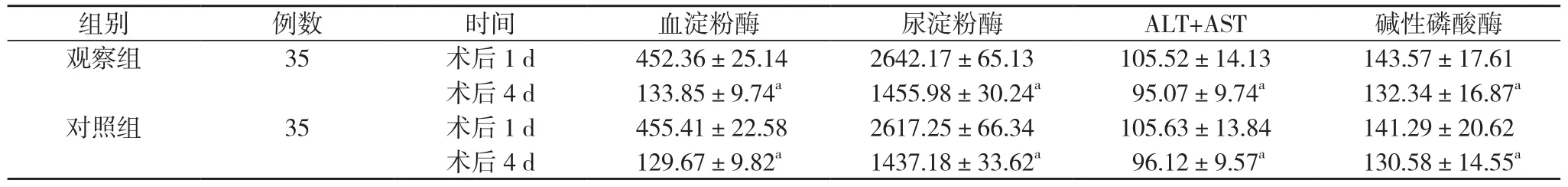
表1 两组患者术后1 d和4 d实验室指标比较( ±s, U/L)
注:与本组术后1 d比较, aP<0.05
组别 例数 时间 血淀粉酶 尿淀粉酶 ALT+AST 碱性磷酸酶观察组 35 术后1 d 452.36±25.14 2642.17±65.13 105.52±14.13 143.57±17.61术后 4 d 133.85±9.74a 1455.98±30.24a 95.07±9.74a 132.34±16.87a对照组 35 术后1 d 455.41±22.58 2617.25±66.34 105.63±13.84 141.29±20.62术后 4 d 129.67±9.82a 1437.18±33.62a 96.12±9.57a 130.58±14.55a
表2 两组患者手术指标比较( ±s)
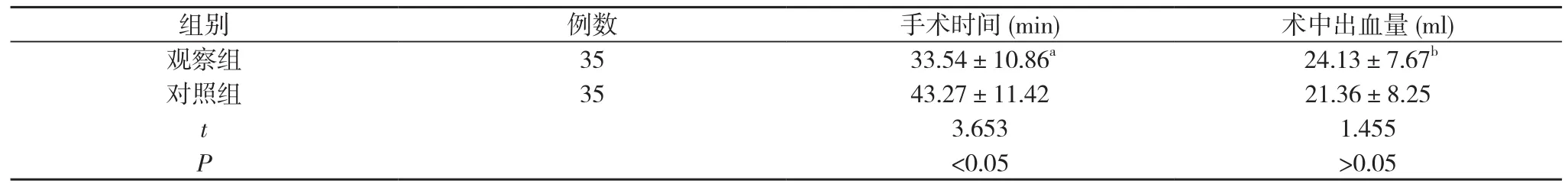
表2 两组患者手术指标比较( ±s)
注:与对照组比较, aP<0.05, bP>0.05
组别 例数 手术时间(min) 术中出血量(ml)观察组 35 33.54±10.86a 24.13±7.67b对照组 35 43.27±11.42 21.36±8.25 t 3.653 1.455 P<0.05 >0.05
3 讨论
数据表明[3], 若患者的胆囊结石直径<5 mm, 则急性胰腺炎的发病率为26%。充分表明急性胰腺炎的发生和胆囊的微小结石密切相关。另有资料显示[4], 胆囊结石合并急性胰腺炎患者的胰腺炎病情有效控制后, 但未接受手术治疗, 复发率为63%。中华医学外科学提倡通过外科手术治疗胰腺炎,尤其是急性胰腺炎合并胆道梗阻的患者, 更适合早期手术治疗或急诊手术治疗[5,6]。对于合并重症胰腺炎、胆道感染的患者, 则要早期手术, 减少并发症发生。如果患者不合并胆道梗阻, 则可以采用非手术保守治疗。
胆囊结石合并急性胰腺炎的发生机制为胆囊结石通过胆管排出的过程中, 嵌在肝胰壶腹(Vater壶腹)部, 也可能在胆管部位堵塞, 引起胆汁返流, 因此发作急性胰腺炎[7]。LC是临床治疗的首选方案, 具有微创、并发症发生率低、复发率低、术后恢复快等优势, 如今, 该术式已经广泛应用于临床, 且治疗效果理想[8]。但对于手术的时机选择却始终存在争议, 有学者认为[9], 延期手术比早期手术的效果更好, 原因为患者可以接受更为详细和全面的临床检查, 进一步明确发病原因, 可避免胆道探查。而且延期手术首先控制病情,防止胰腺炎症状朝着更为严重的趋势发展, 术后更利于患者恢复。也有学者[10]在研究中发现, 早期手术的平均住院时间为(6.14±1.28)d, 明显短于延期手术的(17.02±2.85)d。说明早期手术减少了患者的治疗费用, 术后恢复效果更好。本研究结果显示, 术后4 d, 两组患者血淀粉酶、尿淀粉酶、ALT+AST、碱性磷酸酶等实验室指标均优于术后1 d, 差异有统计学意义(P<0.05)。术后4 d, 观察组患者血淀粉酶、尿淀粉酶、ALT+AST、碱性磷酸酶等实验室指标与对照组比较,差异无统计学意义(P>0.05)。观察组患者手术时间(33.54±10.86)min显著短于对照组的(43.27±11.42)min, 差异有统计学意义(P<0.05)。观察组患者术中出血量(24.13±7.67)ml略高于对照组的(21.36±8.25)ml, 差异无统计学意义(P>0.05)。说明无论是早期LC还是延期LC, 都具有良好的治疗效果, 临床应结合患者的病情、体征、健康状况等具体资料合理选择手术时机。

