血NT-pro BNP/PAB对老年慢性心力衰竭患者急性发作的预测价值
王学东 刘晟熙
慢性心力衰竭(chronic heart failure,CHF)是老年人群的常见疾病,65岁以上老年人CHF患病率超过10%。急性心衰患者预后较差,患者院内病死率为4%~12%,多数患者有CHF病史,为CHF急性发作,是CHF患者的重要死亡原因之一[1-2]。N端前钠肽(NT-pro BNP)是急慢性心衰诊断及预后评估的常用指标,与左心室射血分数(LVEF)呈显著相关性,但是NT-pro BNP与患者年龄、容量负荷、体质量、肾功能及饮食习惯关系较为密切[3]。前白蛋白(PAB)半衰期2 d,是营养状态监测的灵敏指标,PAB水平降低可能与心血管系统疾病患者预后不良相关,但在CHF预后评估中缺乏相关研究[4]。本次研究旨在观察PAB及NT-pro BNP/PAB对CHF患者急性发作的预测价值。
1 资料与方法
1.1 一般资料 选取2016年1月至12月我院收治的156例老年CHF患者作为研究对象,男92例,女64例,年龄65~80岁,平均年龄(71.3±6.2)岁。患者按照美国纽约心脏病学会(NYHA)进行心功能分级:其中Ⅰ级32例,Ⅱ级41例,Ⅲ级45例,Ⅳ级38例。
1.2 纳入标准 所有患者均符合以下标准:①患者年龄≥65岁。②明确诊断为心力衰竭。③患者预计生存期≥12个月。④患者均签署知情同意协议并自愿参与本次研究,研究经医院伦理委员会审批,符合医学伦理学原则。
1.3 方法 收集患者的一般临床资料,包括性别、年龄、合并疾病(高血压病、高脂血症、糖尿病及冠心病等)、身体质量指数[BMI,体重质量(kg)/身高(m)2]、收缩压(SBP)及舒张压(DBP)。所有患者均于清晨经外周静脉抽取空腹血5 mL,采用日立7020型全自动生化检查仪[日立仪器(上海)有限公司]进行血生化检测,记录患者前白蛋白(PAB)及NT-pro BNP水平。所有患者在血流动力学稳定的情况下行彩色多普勒超声心动图检查[西门子ACUSON S2000型全数字彩色多普勒超声诊断系统]左室射血分数(LVEF)及心排血量(CO)。所有患者均接受为期12个月的随访,每月进行一次电话或门诊随访,随访主要终点为心衰再次入院。所有患者均按照《中国心力衰竭诊断和治疗指南2014》[5]进行标准化治疗。
1.4 统计学处理 对文中所得数据进行统计学处理,采用SPSS 16.0软件进行分析,计量资料用()表示,比较采用单因素方差分析,计数资料采用χ2检验,P<0.05为差异具有统计学意义。患者出现心衰的危险因素分析采用Logistic回归分析,P<0.05为差异有统计学意义。
2 结果
2.1 不同NYHA分级患者临床资料比较 不同NYHA分级患者的性别、合并疾病、年龄、BMI及血压的差异无统计学意义(P>0.05,表1)。
表1 不同NYHA分级患者临床资料比较[n,()]
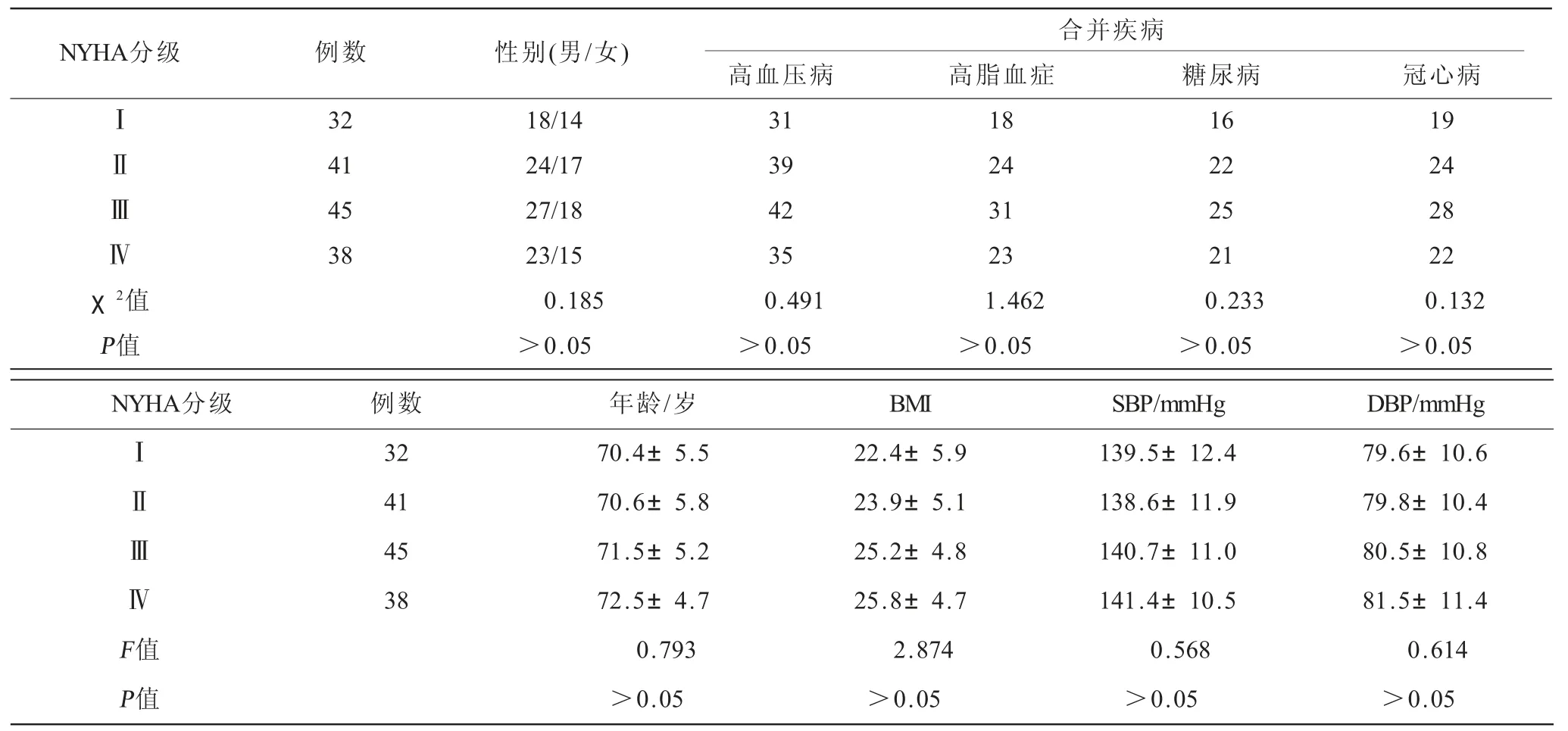
表1 不同NYHA分级患者临床资料比较[n,()]
注:1 mmHg=0.133 kPa。
NYHA分级 例数 性别(男/女) 合并疾病高血压病 高脂血症 糖尿病 冠心病Ⅰ32 18/14 31 18 16 19Ⅱ41 24/17 39 24 22 24Ⅲ45 27/18 42 31 25 28Ⅳ38 23/15 35 23 21 22 χ2值 0.185 0.491 1.462 0.233 0.132 P值 >0.05 >0.05 >0.05 >0.05 >0.05 NYHA分级 例数 年龄/岁 BMI SBP/mmHg DBP/mmHgⅠ32 70.4±5.5 22.4±5.9 139.5±12.4 79.6±10.6Ⅱ41 70.6±5.8 23.9±5.1 138.6±11.9 79.8±10.4Ⅲ45 71.5±5.2 25.2±4.8 140.7±11.0 80.5±10.8Ⅳ38 72.5±4.7 25.8±4.7 141.4±10.5 81.5±11.4 F值 0.793 2.874 0.568 0.614 P值 >0.05 >0.05 >0.05 >0.05
2.2 不同NYHA分级患者PAB、NT-pro BNP及LVEF比较 不同NYHA分级患者NT-pro BNP、LVEF及NT-pro BNP/PAB的差异具有统计学意义(P<0.05),PAB的差异无统计学意义(P>0.05,表2)。
表2 不同NYHA分级患者PAB、NT-pro BNP及LVEF比较()

表2 不同NYHA分级患者PAB、NT-pro BNP及LVEF比较()
NYHA分级 例数NT-pro BNP/(pg·mL-1) PAB/(mg·mL-1) (NT-pro BNP/PAB)/(pg·mg-1) LVEF/%Ⅰ323 193.51±1 083.74 221.53±53.50 15.31±5.74 61.40±6.30Ⅱ415 567.81±987.32 209.13±14.67 30.81±6.01 58.70±5.10Ⅲ457 012.67±1 852.74 192.43±47.65 39.97±6.42 52.20±5.70Ⅳ389 172.84±2 753.51 180.31±51.94 50.81±5.93 47.30±4.50 F值5.931 1.946 9.885 5.413 P值 <0.05 >0.05 <0.05 <0.05
2.3 不同NYHA分级患者随访期间用药及预后比较 不同NYHA分级随访期间使用ACEI/ARB、BBR及硝酸酯的患者数量差异无统计学意义(P>0.05),使用利尿剂及地高辛/西地兰的患者数量差异具有统计学意义(P<0.05)。不同NYHA分级患者心衰发生率差异具有统计学意义(P<0.05,表3)。

表3 不同NYHA分级患者随访期间用药及预后比较(n)
2.4 患者心衰急性发作危险因素的Logistic多因素分析 对患者急性心衰发作的危险因素进行分析:BMI>28 kg/m2及NT-pro BNP/PAB>50 pg/mg是心衰急性发作的危险因素 (P<0.05),利尿剂使用与心衰发作呈负相关(P<0.05),性别、年龄、NYHA分级、LVEF、ACEI及地高辛/西地兰与心衰急性发作无显著相关性(P>0.05,表4)。

表4 患者心衰急性发作危险因素的Logistic多因素分析
3 讨论
NT-pro BNP是由心肌细胞分泌的通过细胞拉伸进入血液循环的无生物活性多肽,主要由肾脏清除。正常情况下,NT-pro BNP主要来源于心房组织,循环水平较低,当心室容量改变、心室壁张力增加及心肌缺血缺氧等病理生理情况下,NT-pro BNP水平明显升高[6-7]。既往研究发现,不同NYHA分级的CHF患者的NT-pro BNP水平具有明显的组间差异,但是不同患者NT-pro BNP水平个体差异较大,NT-pro BNP测量受到性别、年龄、体质量等多种因素影响,利尿剂、血管活性药物等均对循环NT-pro BNP水平产生较大影响,尽管NT-pro BNP在CHF患者危险程度分级中具有良好的应用价值[8-9],但临床上尚缺乏NT-pro BNP预测CHF急性发作的临界值。本次研究中,随着NYHA分级的升高,老年心衰患者NT-pro BNP水平显著增加,与既往研究结果一致[10]。但在多因素分析中,校正性别、年龄、BMI及用药等因素后,NT-pro BNP>8 000 pg/mL与心衰发作无明显相关性。
部分心衰患者可出现以营养不良及炎症反应为特征的“消耗综合征”,提示患者预后不良。NYHAⅢ~Ⅳ级的严重CHF患者营养不良的发生率超过30%,老年人发生率更高[11-12]。营养不良与老年CHF密切相关,是患者出现不良事件的独立危险因素:PAB<160 mg/mL患者半年内死亡率明显升高[13]。老年心衰患者出现营养不良的发生与多种因素相关:包括患者外周循环缺血瘀血,患者胃肠道功能减弱,食欲及消化功能均出现不同程度的减退;心衰患者免疫功能减退,容易出现反复感染,炎症反应使蛋白消耗增加。心衰患者肝功能减退,蛋白合成减少,慢性炎症导致的消耗增加,患者PAB水平降低,PAB水平与心衰严重程度明显相关。Cabassi等人的研究发现,在NT-pro BNP升高的老年CHF患者中,PAB预测患者危险事件的准确性增加[14]。本次研究首次对NT-pro BNP/PAB比值对老年CHF患者急性发作的预测价值进行分析:随着NYHA分级的升高,老年CHF患者的NT-pro BNP/PAB水平显著升高。校正性别、年龄、BMI及用药等潜在影响因素后,NT-pro BNP/PAB>50 pg/mg与CHF急性发作具有明显的相关性。NT-pro BNP与PAB联合有利于识别需要营养支持的一般状态较差的高危CHF患者,NT-pro BNP/PAB升高提示患者预后不良。NT-pro BNP/PAB升高提示患者病情较重,在治疗过程中病情未明显好转,患者急性发作的风险较高。
本次研究对CHF急性发作的危险因素进行分析,肥胖(BMI≥28 kg/m2)为心衰急性发作的危险因素,肥胖患者心脏负荷增加,患者更容易出现心室重构;患者代谢紊乱的发生率增加,导致心室壁损伤、血管狭窄及心肌供血减少,故不良事件发生风险增加[15]。但研究中,ACEI的使用与心衰急性发作无明显相关性,与既往研究存在差异[16]。
综上所述,本次研究首次以NT-pro BNP/PAB作为观察指标,对其应用价值进行分析,但是研究样本量较小,且随访时间较短,NT-pro BNP/PAB在老年CHF患者预后评估中的作用有待于进一步研究。

