肠道准备关键点指导方案在老年患者结肠镜检查中的应用研究*
张媛媛,钮美娥,汪茜雅,陈卫昌
(1.常州大学制药与生命科学学院 护理学院,江苏 常州 213164;2.苏州大学附属第一医院护理部,江苏 苏州 215006;3.苏州大学附属第一医院 消化内科,江苏 苏州 215006)
由于我国人口老龄化的不断发展以及老年人肠道病变发生率的逐渐增高,老年人口占结肠镜检查患者中的多数。目前,欧美国家和国内的消化专家均建议50岁以上或有家族史的40岁以上人群常规进行结肠镜检查,以早期发现并清除大肠息肉,达到预防大肠癌的目的[1-2]。充分的肠道准备被证明是成功进行结肠镜检查的必要条件[3]。然而,国内外多项调查显示,高龄是肠道准备不充分的独立危险因素[4-5]。老年患者作为一个特殊群体,在肠镜预约时,患者很可能没有充分理解肠道准备相关内容。此外,在肠道准备过程也容易遗忘相关要点,从而导致其饮食与用药依从性在很大程度上被降低,难以达到满意的肠道准备质量[6]。目前,临床工作中尚未形成详细和规范化的肠道准备指导方案,相关指导内容均过于笼统和格式化,老年患者难以充分理解并严格遵守复杂的肠道准备过程。因此,根据老年患者理解性与记忆性差的特点,本研究拟通过肠道准备关键点指导方案在老年患者中的应用,帮助患者改善肠道准备依从性,提升老年患者的肠道清洁效果及对肠道准备的满意度,从而为临床工作提供循证依据。现报道如下:
1 资料与方法
1.1 一般资料
本研究选取2017年2月-2017年9月于苏州大学附属第一医院消化内镜中心进行结肠镜检查的206例老年患者。纳入标准:①符合世界卫生组织(world health organization,WHO)对老年人的年龄划分标准(≥60岁),无语言沟通障碍;②行结肠镜检查的门诊患者;③知情同意并自愿参加本次研究。排除标准:①认知功能障碍或者精神障碍及不合作者;②有严重的肢体活动障碍;③有结直肠手术史;④严重的肠梗阻或肠腔狭窄;⑤合并有其他严重的慢性疾病者。按照研究时间进行分组,2017年2月-2017年5月入选的患者为对照组,2017年6-2017年9月入选的患者为干预组。两组患者的年龄、性别和基础疾病等一般资料比较差异均无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 对照组 所有患者在预约登记时会接受常规的肠道准备指导。内镜中心的1名工作人员详细告知患者肠道准备的重要性、肠道准备的具体流程和方法,以及准备过程中可能出现的副作用及处理方法并给患者1份细节告知单。告知患者在肠镜检查前1 d只能进少渣饮食,且检查当天的早、中餐需禁食,检查当日早晨7点将3袋聚乙二醇电解质散溶入3 L温开水中开始服用,每10 min服药250 ml,2 h内服完[7],每次服药间歇期缓慢步行5~8 min,并顺时针按摩腹部以促进胃肠道蠕动,加快肠腔粪便的排出。检查当日11∶00后禁止饮水,以排出清水便为肠道准备终点。所有的结肠镜检查均安排在下午13∶00~15∶00完成。
1.2.2 干预组 患者在预约登记时会接受常规的肠道准备指导。此外,在肠道准备期间,专门的研究人员会根据肠道准备关键点指导方案的具体内容,在关键指导时机以电话形式再次指导老年患者进行相应的肠道准备并针对不符合某一准备环节的患者给予及时的补救指导。本课题组前期以文献回顾、现况调查、质性访谈及多家三甲医院的肠道准备告知单等资料为基础,初步构建了老年结肠镜检查患者肠道准备关键点指导方案,然后对全国7个省市临床医学、临床护理、护理教育3个领域的14名专家经过2轮德尔菲专家咨询进行方案修正,最终确立老年结肠镜检查患者肠道准备关键点指导方案,包括:①3个肠道准备关键点:饮食准备;服药及活动准备;对肠道清洁度判断及肠道不清洁补救;②4个关键指导时机:检查前1 d早上8点;检查前1 d晚上7点;检查前4 h;检查前1 h;③7项关键指导内容;④4项肠道准备判断标准及4项对应的补救措施[8]。
1.3 观察指标
本研究的首要终点评价指标为肠道准备的合格率,次要终点评价指标包括:肠道准备依从性情况、不良反应发生率、患者对肠道准备方案的满意度、再次接受肠镜检查的意愿和进镜/退镜时间等。
1.3.1 肠道准备合格率 肠道准备充分率采用国际公认的渥太华肠道准备评分量表(Ottawa bowel preparation scale,OBPS)进行评估。根据Ottawa评分体系,患者的肠道准备评分<6分为合格,≥6分被评定为不合格。OBPS于2004年由ROSTOM等[9]发表,该量表将结肠分成3段(直肠-乙状结肠、横结肠和降结肠、升结肠和盲肠)进行评分,评分按照清洁-最差依次分为5级。具体内容:极好(0分),肠腔内无液体残留;良好(1分),少量液体残留,但不需要吸引;一般(2分),较多液体伴微量固体残留,需要吸引;较差(3分),大量固体粪渣残留,需要冲洗和吸引:极差(4分),需要重新进行肠道准备。此外,该量表还加入全结肠内的液体量评分:0分,少量液体;1分,中量液体;2分,大量液体。3个结肠段评分与整个结肠内液体评分之和为肠道清洁效果的得分。OBPS的总分为0~14分,分数越低代表肠道准备效果越好。经验证,该量表一致性和可靠性较好,Pearson相关系数为1.89,组内相关系数为0.94[10]。
1.3.2 结肠镜检查患者基本信息调查问卷 以前期查阅的大量文献、质性访谈为基础,经消化内科临床与护理方面的专家共同商讨确定结肠镜检查患者肠道准备期间的调查问卷,其包括五部分内容:①第一部分为患者的一般资料,主要有年龄、性别、文化程度、体质指数(body mass index,BMI)、预约-检查的间隔时间、糖尿病史、腹部手术史、慢性便秘史和结肠镜检查次数等情况;②第二及第三部分为肠道准备过程中饮食、服药准备及运动依从性情况;③第四部分为患者服药期间不良反应情况,当患者出现以下行为之一时即被认为是肠道准备不依从:肠道准备期间不遵守饮食要求;服药期间步行时间<30 min;服药总量<80%[11];④第五部分为患者对肠道准备过程满意度及再次接受肠镜检查意愿情况:应用Likert 5分评分法对患者的满意度进行评估(1分代表非常满意;5分代表完全无法忍受)。
1.4 质量控制
①本研究制定了详细的指导内容、评价标准及补救措施,研究人员在干预前接受专门的培训,保证严格执行所制定的指导方案;②干预由1名研究者独立完成,采用一对一的干预形式。在干预过程中,研究人员按照指导方案内容详细指导患者进行肠道准备,并通过电话询问,以及时评价患者的行为是否符合标准,给予适时的指导和补救;③患者的肠道清洁度由操作医生和护士在不知道实验内容和实验对象分组的情况下,根据量表条目进行分别评分,最终结果取两者的平均值。评分者在研究开始前均经过统一规范的培训,确保能够熟练掌握OBPS评估量表的使用。因此,可充分保证组间评分客观性。
1.5 统计学方法
本研究用SPSS 20.0软件进行统计分析。计量资料以均数±标准差(±s)表示,计数资料以率(%)表示。符合正态分布且方差齐性的计量资料比较用两独立样本t检验;不符合正态分布或方差齐性的计量资料比较采用两组计量资料秩和检验(Mann-WhitneyU检验);计数资料采用χ2检验或确切概率法;等级资料采用秩和检验,P<0.05为有差异统计学意义。
2 结果
2.1 两组患者肠道准备质量及肠镜检查时间比较
研究结果显示,干预组的肠道准备合格率明显高于对照组(P<0.01)。此外,干预组患者的OBPS总分优于对照组(P<0.01),进镜时间也短于对照组(P<0.01)。见表 1。
2.2 两组患者肠道准备依从性及不良反应的比较
结果显示,干预组不依从饮食、服药及运动的比例均低于对照组,组间比较差异有统计学意义(P<0.01)。干预组服药期间发生恶心和腹胀的情况也低于对照组(P<0.01)。见表 2。
2.3 两组患者肠道准备满意度及再次接受肠镜检查意愿的比较
干预组对肠道准备过程非常满意或满意的患者比例明显多于对照组(74.76% vs 51.46%),感觉一般为22.33% vs 34.95%,不满意或非常不满意为2.91% vs 13.59%,两组的总体满意程度差异有统计学意义(P<0.01)。此外,干预组愿意再次行肠镜检查的患者比例也明显高于对照组(P<0.01)。见表3。
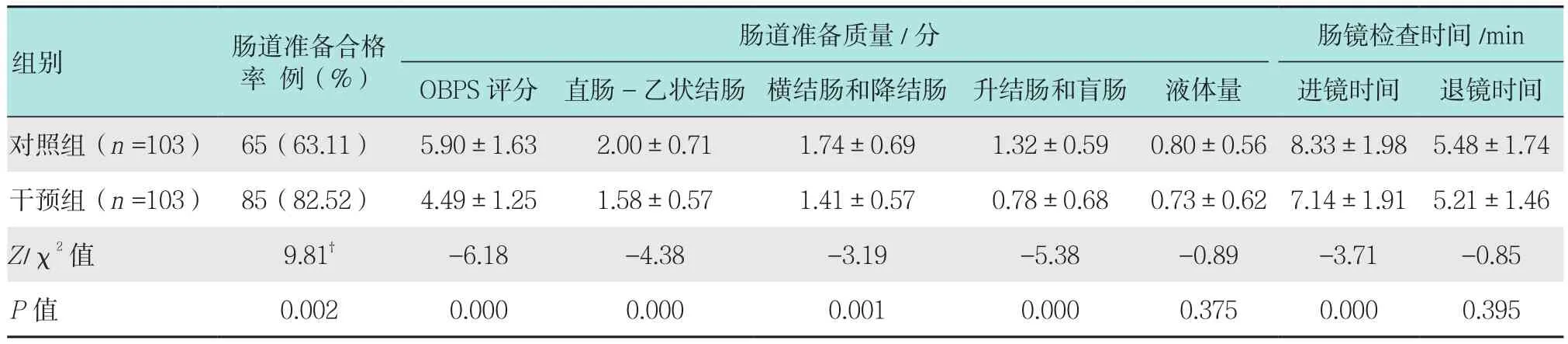
表1 两组患者肠道准备质量及肠镜检查时间比较Table 1 Comparison of bowel preparation quality and colonoscopy time between the two groups

表2 两组患者肠道准备依从性及不良反应情况比较 例(%)Table 2 Comparison of bowel preparation compliance and adverse reactions between the two groups n(%)

表3 两组患者肠道准备满意度及再次接受肠镜检查意愿比较 例(%)Table 3 Comparison of bowel preparation satisfaction and willingness to repeat colonoscopy between the two groups n(%)
3 讨论
3.1 肠道准备关键点指导方案对肠道清洁度及检查过程的影响
临床上结肠镜的诊疗效果很大程度上取决于肠道准备质量的好坏[12]。然而调查发现,老年结肠镜检查患者总体的肠道准备质量较差,从而影响到结肠相关病变的检出率[5-6]。这可能与老年患者结肠传输功能逐渐减弱、年龄增长导致难以理解肠道准备内容等有关。因此,要给予老年患者足够的重视,通过有效的干预方法提高其对肠道准备的认知度和依从性,从而改善其肠道准备质量。
本研究结果显示,干预组的肠道准备合格率明显高于对照组(P<0.01),进镜时间也明显短于对照组(P<0.01)。目前,临床上主要依靠口头和书面告知相结合的形式对肠镜患者进行肠道准备指导[13]。然而,由于日常门诊人数众多、环境嘈杂,护理人员对每个人的健康教育时间有限,使得患者不能很好地去理解肠道准备期间的注意事项,加之肠道准备又比较繁琐,仅依靠一次口头告知和一张宣教传单不足以有效指导老年患者进行正确的肠道准备[14]。本研究针对老年患者理解性与记忆性差的特点,在循证的基础上构建了肠道准备关键点指导方案。考虑到老年患者文化水平较低,难以使用微信等社交软件进行交流沟通,本研究选择在关键肠道准备指导时机,以电话形式对老年患者进行一对一的肠道准备指导。这样不仅能够强化受检者的正确行为意识,并且通过与患者的电话沟通,还能够及时评估患者在该时机下的肠道准备行为是否符合标准并给予相应的补救指导。
3.2 肠道准备关键点指导方案对肠道准备依从性的影响
近年来,国内外大量研究表明,肠道准备的关键在于使患者严格遵守肠道准备流程[15]。一项调查研究也显示,不依从饮食准备、不依从服药准备、服药期间的步行时间<30 min均是导致老年患者肠道准备不充分的独立危险因素[16]。因此,提高结肠镜诊疗患者的肠道准备依从性是保证肠道清洁的关键。本研究结果显示,干预组患者饮食依从性、服药依从性、运动依从性均优于对照组(P<0.01)。LIU等[17]所做的一个单盲随机对照试验表明,在检查前1 d对患者进行详细的电话再教育可以明显提高患者对肠道准备的依从性(P<0.01)。LEE等[18]的研究同样表明,在肠镜检查前2 d将预约时告知的肠道准备内容通过短信的形式再次提醒患者,患者的饮食依从性、服药依从性得到了极大的改善。本研究制定的指导方案对于不同关键点下应该何时进行什么指导内容进行了充分的描述,便于临床护士在肠道准备关键时间点通过电话形式提醒并指导患者完成相应的关键事件,从而可以克服老年人理解力及记忆力差的特点,最终有效地改善患者的肠道准备依从性。此外,本方案中还增加了肠道准备环节的判断标准及对应补救措施,当患者某一准备环节不符合标准时,可通过及时有效的补救措施来弥补,从而充分保证患者的肠道准备依从性。
3.3 肠道准备关键点指导方案对不良反应发生率的影响
目前,复方聚乙二醇电解质散是国内外首选的肠道清洁剂[7]。然而,FANG等[19]对409名结肠镜检查患者的调查显示,服用聚乙二醇电解质散的患者容易出现恶心、呕吐和腹胀等不良反应。PARRABLANCO等[20]研究认为,肠道准备过程中不良反应的发生,不仅会降低患者的服药耐受性,并且可能会影响肠道清洁的效果。本研究结果显示,肠道准备关键点指导组的患者服药期间发生恶心和腹胀的情况远低于对照组(P<0.01)。有研究发现,患者因缺乏正确的肠道准备知识而错误地服用肠道清洁剂是引起不良反应发生率高最主要的原因[21]。在肠道准备过程中,患者如果短时间内服用清肠剂速度过快,胃内压会迅速升高,从而会反射性地引起恶心和腹胀等症状。本研究将预约时一次性告知的肠道准备内容分次传递给患者,便于患者理解记忆,从而增加患者肠道准备的正确行为,降低了不良反应的发生率。
3.4 肠道准备关键点指导方案对肠道准备满意度及再次接受肠镜检查意愿的影响
本研究发现,干预组的总体满意程度及愿意再次行肠镜检查的患者比例均优于对照组(P<0.01)。西班牙学者的一项干预性研究显示,在肠道准备期间通过专业的肠道准备软件给予患者肠道准备知识的指导,干预组患者的肠道准备满意度评分高于常规指导组(P<0.01),再次行肠镜检查的意愿也得到极大提升[22]。近年来,行结肠镜检查的人数在逐年递增,然而内镜室医护人员的资源却相对不足。因此,门诊护士对每个患者的宣教时间是有限的,一旦医务人员对受检者提出的疑问没有回答到位,受检者便会因此感到不满。此外,门诊患者在肠道准备期间与医护人员之间缺少有效的沟通途径,一旦患者遇到问题时便不知如何寻求指导和帮助,更会加重其内心的焦躁与不满。本方案中采用统一规范的语言描述,有利于护士科学规范、有计划性、针对性地对老年患者进行充分详细的肠道准备指导,通过电话沟通的形式使得医务人员和患者之间存在良好互动,可以分担患者对检查的担忧和恐惧,从而提升其对肠道准备的满意度及再次接受肠镜检查的意愿。
综上所述,在肠道准备期间根据肠道准备关键点指导方案对老年患者进行指导可以有效提高患者的肠道准备合格率,缩短进镜时间;改善患者的肠道准备依从性并且降低不良反应的发生率;提升患者对肠道准备的满意度及再次接受肠镜检查的意愿。本干预方案高度契合老年结肠镜检查患者的实际需求,便于实施推广,具有较好的临床实用价值。然而,本研究还存在以下不足有待完善:样本量的选取仅限于一家三甲医院的消化内镜中心,其研究结果代表性不全。在以后的研究中,应扩大样本量,进行多中心、大样本的调查与干预,从而使研究结果更具有代表性与说服力。

