关节镜下关节外操作治疗顽固性网球肘*
李琪,李豹,赵章伟,杨国敬,蔡春元
(温州医科大学附属第三医院 骨科,浙江 瑞安 325200)
顽固性网球肘在骨科门诊中并不少见,经过多次封闭和保守治疗,6个月以上仍未见好转的网球肘称之为顽固性网球肘。对顽固性网球肘的治疗,像其他关节部位外科手术一样,也逐渐倾向关节镜微创化。关节镜下关节内操作治疗顽固性网球肘为目前主流[1-4];COLEMAN等[5]认为,目前的关节镜下手术实际为通过关节内途径处理关节外病变,会增加手术的时间,并有潜在的神经血管损伤风险。笔者行关节镜下关节内操作治疗顽固性网球肘的部分患者术后仍遗留残余症状和肱骨外上髁的残余压痛。所以,笔者认为,关节内操作对肱骨外上髁及肌腱附着点并未完全直视,残余症状和压痛可能源自对肱骨外上髁清理范围不够。本研究设计术式:在肱骨外上髁压痛点利用关节镜技术首先进行关节外操作,然后再进行关节内探查清理。此术式操作更加直观,相对安全,治疗21例顽固性网球肘获得良好效果。现报道如下:
1 资料与方法
1.1 一般资料
2015年9月-2017年11月连续收治顽固性网球肘患者21例(21例肘)。其中,男8例,女13例,年龄33~62岁,平均43岁;左肘9例,右肘12例,患者出现外侧肘关节痛,静息痛,握物无力感,曾接受保守及至少2次封闭(包括小针刀)等治疗,保守治疗时间7~41个月,平均15.0个月,效果差,影响患者的生活及工作;查体:Mills征(+),肱骨外上髁区域压痛明显;肱骨外上髁X线显示正常或有毛糙感,磁共振成像(magnetic resonance imaging,MRI)显示外侧异常高信号;术前术后评估资料完整。排除肘关节部位骨折、肘关节骨性关节炎及肘关节明显活动障碍者。
1.2 手术方法
标记肱骨外上髁区域压痛最明显的部位;21例均予以全身麻醉;术中体位均为侧卧位,患肢置于肘托上,上止血带;标记肱骨外上髁、鹰嘴和内上髁等骨突及尺神经(图1)。由肘后正中入路进钝头穿刺锥,沿皮下向外上达外上髁已标记的压痛点处进关节镜,在外上髁压痛点上2 cm作操作入路(图2),关节镜下清理外上髁(图3A)、逐步转向外侧,汽化刀紧贴骨质,切断桡侧腕短伸肌腱(extensor carpi radialis brevis,ECRB)等(图3B),清理打磨毛糙骨质(图3C),刨削器一边刨削吸引变性组织,一边逐步探进前侧,进入关节前室(图3D),换导向交换棒(图3E),此原操作入路改为关节镜观察入路,进镜观察前室(图3F),如有滑膜增生或游离体需要清理,可行近端内侧入路作操作通道,或交换入路操作之(图3G)。最后钝头穿刺锥再次进肘后正中入路,进入肱桡关节后方探查有无滑膜增生或皱襞形成,若有,予以清理(图3H和I)。关闭切口,棉垫及弹力绷带包扎,术毕。
1.3 术后功能锻炼
术后无需固定,可即刻进行指、腕活动,术后2或3 d可进行肘关节全范围活动;力量训练或劳动术后3周内应避免,4~6周开始逐步进行。

图1 术前肘部标记Fig.1 The elbow mark before surgery
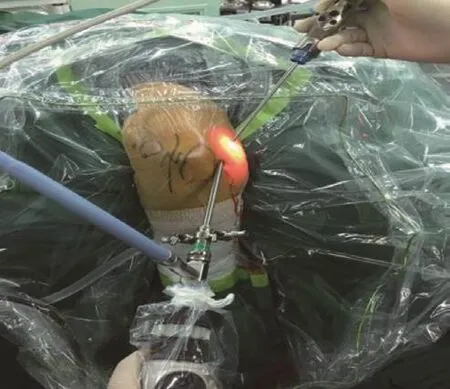
图2 在外上髁压痛点的观察通道和操作通道Fig.2 Observation channel and eration channel near the tenderness point of lateral epicondyle
1.4 观察项目与方法
术后麻醉苏醒后观察患者是否有严重的神经血管并发症,术后观察有无皮肤坏死。由专人完成随访。术后第6个月询问有无综合握力减弱影响劳动工作。采用视觉模拟评分法(visual analogue scale,VAS)、Mayo功能评分(Mayo elbow performance score,MEPS)及压痛点压痛程度评价患者术前状态;采用VAS评分、Mayo功能评分、压痛点压痛程度及满意度等评价患者术后效果。VAS评分是将疼痛的程度用0~10共11个数字表示,0表示无痛,10表示最痛,患者根据自身疼痛在11个数字中挑选一个数字代表疼痛程度。0分:无痛;3分以下:有轻微的疼痛,能忍受;4~6分:患者疼痛并影响睡眠,尚能忍受;7~10分:患者有渐强烈的疼痛,疼痛难忍,影响食欲,影响睡眠。Mayo功能评分包括:①疼痛:无(45分),轻度(30分),中等(15分),严重(0分);②运动范围(肘关节活动度):运动弧100°以上(20分),弧50~100°(15分),弧50°以下(5分);③稳定性:稳定(10分),中度不稳定(5分),极不稳定(0分);④日常生活功能:梳头(5分),吃饭(5分),个人卫生(5分),能对衬衫(5分),穿鞋(5分)。满意度评估分3个等级,非常满意:患者自觉无明显疼痛,恢复原来劳动和工作;满意:患者肘部偶尔感疼痛或不适,但进行劳动或重体力劳动仍有酸痛不适;不满意:出现并发症或肘部症状未得到解决。压痛点压痛程度以同一术者右手拇指近似相同力道按压肱骨外上髁区域压痛最明显点引起患者疼痛,反应程度分4个等级:重度(3分),中度(2分),轻度(1分),无压痛(0分)。

图3 关节镜下手术过程Fig.3 Arthroscopic procedure
1.5 统计学方法
所有数据采用SPSS 17.0统计学软件进行分析,计量资料采用均数±标准差(±s)表示,VAS评分、Mayo评分及主要压痛点压痛程度术后与术前比较采用配对t检验。以P<0.05为差异有统计学意义。
2 结果
所有患者切口均一期愈合,无神经损伤及皮肤坏死等严重并发症。21例均获随访,随访时间6~26个月,平均17.3个月。21例患者术后Mayo评分较术前增加,VAS评分较术前下降。压痛点压痛程度较术前下降。手术满意度:非常满意19例,满意2例,不满意0例,术后第6个月无综合握力减弱影响劳动工作的主诉。见附表。
附表 患者手术前后疗效比较 (n =21,分,±s)Attached table Comparison of curative effect before and after operation (n =21,score,±s)

附表 患者手术前后疗效比较 (n =21,分,±s)Attached table Comparison of curative effect before and after operation (n =21,score,±s)
时间 VAS评分 Mayo功能评分 压痛点压痛程度术前 4.45±1.27 62.61±7.98 2.75±0.47术后 0.53±0.59 93.62±5.27 0.31±0.49 t值 16.23 -20.51 15.54 P值 0.000 0.000 0.000
3 讨论
网球肘,其病理改变非炎症,更倾向于血管纤维增生和肌腱退变。目前认为,网球肘疼痛产生的主要来源是ECRB腱的起点周围[6]。有研究认为,在网球肘中,ECRB总是受累,指总伸肌(extensor digitorum communis,EDC)在35%的病例中受累,而桡侧腕长伸肌(extensor carpi radialis longus,ECRL)很少受累[7]。临床上网球肘的手术治疗中有一种常用的方法,即为松解桡侧腕短伸肌在肱骨外上髁的附着点[8]。关节镜手术能全面把握关节内情况并作出相应处理,其创伤小,恢复快,切口更加美观,有着传统切开无法比拟的优势[9-10]。但不处理关节内病变,患者术后会遗留不适症状。顽固性网球肘的关节镜手术目前主要以关节内操作为主流,从近端内侧入路进镜,观察外侧关节囊,然后破开关节囊或从破裂的关节囊进入,寻及ECRB及其在肱骨的附着点,切断并清理变性肌腱;但ECRB肱骨附着点偏向外后,从近端内侧入路是很难看清肱骨附着点全貌的[2],而且EDC和ECRL处于被忽略状态,操作上依赖于划痕试验原则[7](认为单纯的刨削器清创就能使一些病变的组织轻易地被清除而留下不完整但质量好的健康肌腱组织)。因此,近端内侧观察通道下的清理显得盲目和大致估计。COLEMAN等[5]认为,目前的顽固性肱骨外上髁关节镜下手术实际为通过关节内途径处理关节外病变,会增加手术的时间,并有潜在的神经血管损伤风险。而关节镜下关节外操作类似于传统切开的微创化,在较早前的国内外文献均有提到,对肱骨外上髁肌腱附着点的处理,关节镜通道和操作个体差异较大[11-12]。
笔者认为,关节内操作的部分术后患者仍遗留肱骨外上髁周围的部分压痛及残存症状,究其原因可能是关节内操作的肱骨外上髁部位清理范围不够。临床上顽固性网球肘患者在肱骨外上髁的压痛部位也有差异,有些偏前,有些偏后;笔者认为,偏前的关节内操作处理ECRB效果较好,偏后的可能累及EDC和ECRL,关节内操作范围不够,遗留压痛和残存症状。笔者从患者肱骨外上髁压痛最明显处着手,通过清理打磨皮质解决此处的变性组织,继而切断ECRB肌腱等附着点,进一步刨吸变性组织,这样解决了作为主要矛盾的关节外操作;在刨削器刨吸过程中逐步探进前室,换导向棒进镜观察,若有滑膜增生等异常情况,则镜下视野中由外向内建立近端内侧入路进行操作或观察,最后进行肱桡关节后方探查清理,这样解决了作为次要矛盾的关节腔内操作。关节内外各步骤及转换点操作均在关节镜视野内,在操作上相对安全。关节内操作首先要建立近端内侧入路,但有的医院钝头穿刺锥混用于膝肩肘踝、过于粗大(一般使用4 mm,30°关节镜)或有些女性患者骨骼较小,一次性建立近端内侧入路的成功率较低,多次的穿刺易造成组织损伤。优先进行关节外操作在一定程度上避免了此类情况,且手术开始前不需要用生理盐水注射扩张肘关节,节省了手术时间。进行关节内探查时由ECRB附着处切断点附近探入前侧,进镜观察,需要操作时在镜下视野内由外向内建立近端内侧入路。关节外操作完成后从内侧入路观察外侧关节囊似乎还是完整的,这说明之前的操作的确是在关节外进行,从逻辑上也说明单纯关节内操作内侧观察通道下无法清理得现在这么彻底。从21例顽固性网球肘的手术实践上,治疗效果明显,治疗后VAS评分、Mayo评分和主要压痛点压痛程度均较术前明显改善,无不满意病例,无综合握力减弱影响劳动工作的主诉。从麻醉方式看,全身麻醉能创造良好的肌松效果,手术结束即刻判断神经有否损伤。在具体手术操作上,在关节外部分采用低水压,可将进水阀门打开一半或更少,以避免皮下膨胀;注意及时止血保持视野清晰;在进行切断ECRB肌腱附着点和刨吸变性组织操作上,汽化刀及刨削刀口均应大部或斜大部对着骨质面,刨削刀口斜背靠变性肌腱,这样能刨吸进不健康变性组织,避免误伤健康组织,在接近远侧操作时要避免误伤外侧副韧带,必要时做内翻试验,镜下观察组织紧张度变化。SOIHEIM等[4]认为,关节内操作时动作要谨慎,在进行切断ECRB肌腱附着端附近时,汽化刀尖端要能被清晰看到,刨削器在去除变性组织时要带着很小的吸引力,垂直于肌腱方向来回小范围摆动;而判断变性组织的依据,一是根据镜下观察的信息,二是依据划痕试验原则。笔者认为,SOIHEIM等[4]的关节内操作经验在关节外操作时也应该被吸取和借鉴。
综上所述,笔者以肱骨外上髁压痛处为首先着手点,利用关节镜在关节外处理关节外主要病变,在完全视野下清理变性组织、切断ECRB肱骨附着点和打磨骨皮质等,然后处理关节内次要病变,临床效果满意,比通过单纯关节内途径处理关节外病变更为直观、安全、易操作。

