能谱CT淋巴结短长径比和动脉期碘基值联合诊断胃癌淋巴结转移性的价值
张益兰,史 讯,许 凤
(1.江苏医药职业学院医学影像学院,江苏盐城 224007;2.江苏省盐城市第一人民医院影像科 224000; 3.江苏医药职业学院继续教育学院,江苏盐城 224007)
CT作为胃癌根治性切除术前N分期的主要检查方法,其对评估胃癌淋巴结转移性的灵敏度较高[1-2]。但常规CT主要通过观察淋巴结基本特征如形状、大小与包膜外侵犯等方面,以对淋巴结转移进行评估,其诊断的特异度较低[3]。而能谱CT成像在近几年来逐渐应用于诊断肿瘤与定性分析淋巴结等,已有研究报道其在胃癌病理分型与TNM分期中的作用[4-6]。但目前此类研究报道多为定性研究,有关其定量参数诊断价值的研究报道较少。为此,本研究将江苏省盐城市第一人民医院94例胃癌患者作为研究对象,均行腹部CT平扫与能谱增强扫描,将手术病理结果作为金标准,比较能谱CT成像在胃癌非转移性与转移性淋巴结中各项参数情况,以分析能谱CT淋巴结短长径比和动脉期碘基值联合诊断胃癌淋巴结转移性的价值。
1 资料与方法
1.1一般资料 将江苏省盐城市第一人民医院2015年1月至2017年6月收治的94例胃癌患者作为研究对象,均通过胃镜病理确诊,且均行腹部CT常规平扫与能谱CT增强扫描检查,病例取材与影像所见之间均为一对一对照,患者既往均无放化疗病史,且均具备完整的临床资料。其中,男57例,女37例;年龄25~86岁,平均(55.06±6.35)岁;病理类型:分化型胃癌39例,其中中分化腺癌27例,高分化腺癌6例,腺鳞癌4例,神经内分泌肿瘤2例;未分化型胃癌55例,其中印戒细胞癌8例,低分化腺癌39例,未分化癌3例,黏液腺癌5例。
1.2方法
1.2.1CT检查方法 嘱患者禁食12 h,并于检查前10 min内口服温开水约800 mL,同时进行屏气呼吸训练。检查仪器为能谱Discovery CT GSI机(美国GE公司,Healthcare),从膈顶到耻骨联合上缘均为检查范围;将非离子型碘佛醇作为造影剂,并通过高压注射器于肘前静脉注入,剂量为2.0 mL/kg,流速为4.0 mL/s;动脉期扫描启动后,静脉期延迟1 min。其中,扫描参数设置如下:CT平扫自动调制管电流,管电压为120 kVp;能谱CT增强扫描为90 kVp、150 kVp(0.5 ms瞬时切换),按照患者体质量指数(BMI)的情况调整管电流,一般为280~600 mA,螺距为1.5。扫描视野均为40 cm,显示视野为20 cm。
1.2.2CT图像重建与评估 通过标准算法进行平扫重建,其中层厚为1.5 mm,层间距为1.0 mm。于后处理工作站上,通过compare功能,测量常规平扫和动、静脉期单能图像碘基图的情况,并确保不同时期各图像感兴趣区大小、位置、形状和层面的一致性。最小测量阈值取最大径2 mm,对淋巴结常规平扫和动静脉期CT值、短径、长径、短长径比及动静脉期碘基值的情况进行测量。由本院两名资深的放射科医师对图像进行测量与评估。
1.2.3病理对照及观察指标 将手术病理结果作为金标准,术前分析CT图像上淋巴结的显示情况,观察其大小、形状及位置等特点。术中通过CT图像观察患者胃周淋巴结的情况,并标记已清扫的淋巴结,确保CT图像显示淋巴结和切除送检淋巴结的一致性。记录胃癌淋巴结常规平扫和动静脉CT值、短径、长径、短长径比及动静脉期碘基值等情况。
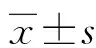
2 结 果
2.194例患者淋巴结的检出情况 94例患者中,手术与病理确诊无淋巴结转移25例(26.60%),发生淋巴结转移69例(73.40%)。术中检出淋巴结1 079枚,而CT图像检出淋巴结558枚,包括非转移性淋巴结216枚,转移性淋巴结342枚。典型病例见图1、2。
2.2胃癌非转移性与转移性淋巴结各参数比较 胃癌转移性淋巴结的短径和短长径比均明显高于非转移性淋巴结(P<0.05),但两组淋巴结长径比较差异无统计学意义(P>0.05),且胃癌转移性淋巴结的平扫CT值和动、静脉期CT值及其碘基值均明显高于非转移性淋巴结(P<0.01),见表1。
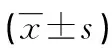
表1 胃癌非转移性与转移性淋巴结各参数比较

A:胃窦原发灶;B:大弯侧淋巴结(箭头处);C:小弯侧淋巴结(箭头处)

A:贲门原发灶;B:小弯侧转移淋巴结(箭头处);C:贲门右侧转移淋巴结(箭头处)

图3 各参数诊断胃癌淋巴结转移性的ROC曲线图
2.3各参数诊断价值的ROC曲线分析 对表1中具有统计学意义的7个指标(即短径、短长径比、平扫CT值、静脉期CT值、动脉期CT值、静脉期碘基值及动脉期碘基值)均进行ROC曲线的绘制与分析。各参数ROC曲线下面积(AUC)、灵敏度与特异度见表2、图3。
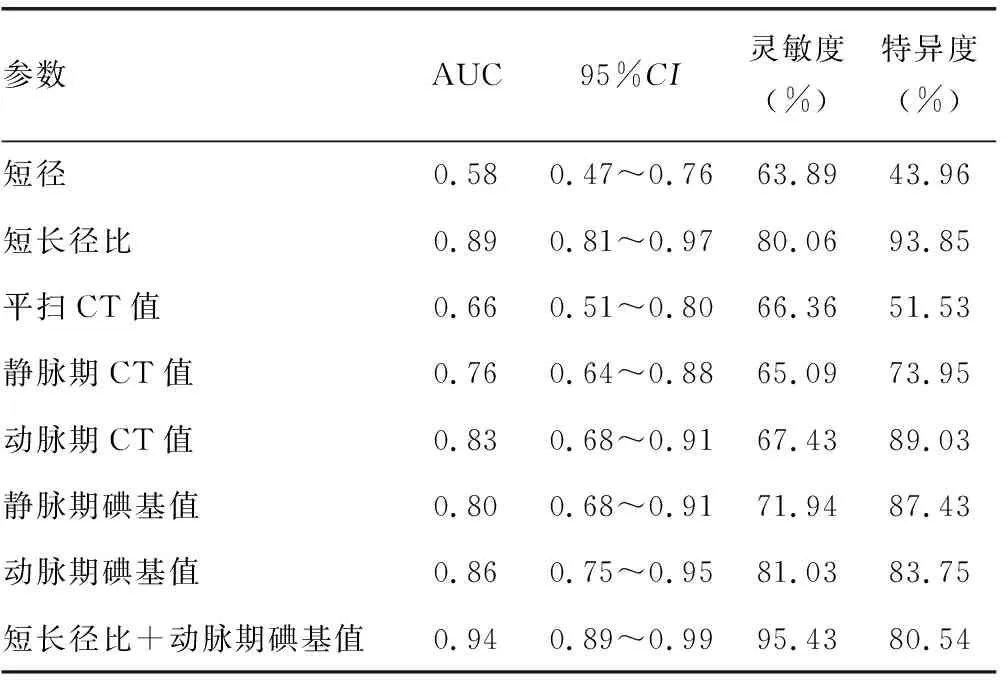
表2 各参数的ROC曲线分析
3 讨 论
淋巴结转移作为胃癌的主要转移途径之一,根治性切除术中若不能彻底清除转移的淋巴组织,则容易引起术后复发,并且术后发生转移的风险较高,但如果盲目清除未转移性的淋巴结,则会引起淋巴系统的免疫屏障破坏,使得术后不良反应和病死率较高。所以,如何在术前有效评估胃癌淋巴结是否转移及其数目、范围、程度等以选择更为合适的治疗方案、提高临床疗效及预后效果,仍是目前临床研究的热点。
CT作为目前判断胃癌淋巴结是否转移重要的检查手段之一,其有着准确性高且快捷等优势。能谱CT单源双能成像能够进行单能成像与物质分离,其通过多参数成像模式能够较为直观且全面地评估病灶情况[7]。并且,在传统CT形态学的基础上,能谱CT单源双能成像能够更为有效地诊断肿瘤及定性分析淋巴结的情况,使得诊断准确性明显提高[8]。虽目前亦有诸多报道能谱CT单源双能成像在诊断肿瘤与定性分析淋巴结的研究[9-10],但其对评估胃癌淋巴结转移的研究尚未形成一致看法。有研究指出,相比健康人群,胃癌患者在常规CT检查上出现区域良性淋巴结的发生率较高,同时相比早期胃癌,进展期胃癌患者更易出现[11],结果提示将淋巴结大小作为定性诊断的价值较低。而既往研究报道,淋巴结的大小作为其定性分析的主要指标,诊断标准定在胃外淋巴结短径超过8 mm、胃周淋巴结短径超过6 mm时有着良好的准确性[12]。本研究发现,胃癌非转移性与转移性淋巴结长径的比较并无明显差异。且淋巴结短径对诊断胃癌转移性淋巴结的AUC仅为0.58,提示其诊断价值较低。其原因可能为胃癌直径较小的淋巴结亦有着较高的转移率,并且直径较大的淋巴结亦有可能是良性增生而导致。短长径比是反映淋巴结大小形态学指标之一,本研究发现,短长径比评估胃癌淋巴结转移性的灵敏度为80.06%,特异度为93.85%,与既往研究报道较为一致[13]。
肿瘤细胞浸润淋巴结时,可呈现膨胀性生长等特点,并且肿瘤细胞替代正常的免疫细胞与淋巴细胞后导致其血供与组织结构出现极大的变化,进而引起淋巴结受肿瘤细胞浸润的X线衰减值出现明显的改变[14]。相比正常淋巴结,转移淋巴结CT值在增强扫描后变化更为明显。而X线特有的硬化效应在传统CT成像时亦有可能减弱CT值的变化情况,而能谱CT可避免X线硬化效应并提供更为准确且稳定的CT值[15]。本研究发现,相比平扫CT值与静脉期CT值,动脉期CT值诊断效能较高。可能因大部分胃癌患者肿瘤组织在动脉期强化较为明显,并且其转移淋巴结的强化特点类似于原发病灶。能谱CT碘基值在鉴别淋巴结性质中具有较高的评估价值。本研究发现,动、静脉碘基值能有效判断胃癌淋巴结的转移状况,对动、静脉碘基值进行ROC曲线绘制与分析发现,相比静脉碘基值,动脉碘基值AUC较大。同时,胃癌转移性淋巴结的短径和短长径比均明显高于非转移性淋巴结,且胃癌转移性淋巴结的平扫CT值和动、静脉期CT值及其碘基值均明显高于非转移性淋巴结。短长径比和动脉期碘基值联合诊断的价值最高,可能因动脉期碘基值既是反映淋巴结组织血供的主要指标,亦不受扫描射线与组织原有密度的影响。
综上所述,能谱CT淋巴结短长径比和动脉期碘基值联合诊断胃癌淋巴结转移性具有较高的灵敏度,二者联合诊断的价值较高。但本研究仅探讨能谱CT单源双能成像各功能参数在诊断与评估胃癌淋巴结转移性中的价值,尚未对不同病理类型的胃癌患者进行分组探讨,今后仍需进一步扩大病例数以更深入探讨能谱CT单源双能成像的价值。

