快速康复理念运用于腹腔镜胃癌根治术的效果观察分析
谭 勤,周 丹(德阳市人民医院,四川618000)
胃癌是常见恶性肿瘤疾病,与人们的饮食习惯及生活习惯息息相关,具有高发病率和高病死率,对患者的日常生活及工作会造成严重影响,使患者生活质量明显降低[1⁃2]。目前,手术是胃癌常见的一种治疗方式,也是唯一一种可以根治性的治疗方式。随着社会医疗水平及服务质量的不断提高,患者在住院期间不再只是满足于生理上的需求,心理上的需求更是患者所期望的。围手术期护理是一种基于常规护理发展而来的护理模式,主要通过从各个阶段的全面护理来达到减少术后不良反应、提高生活质量的目的[3]。因此,在围手术期护理过程中不仅要做到手术创伤小,同时还要提高患者康复过程的舒适度,以达到快速康复的目的。本研究探讨了快速康复理念在腹腔镜胃癌根治术围手术期护理中的应用效果,现报道如下。
1 资料与方法
1.1 一般资料 选取2017年5—12月本院进行腹腔镜胃癌根治性术的80例患者为研究对象,按编号随机分为对照组和观察组,各40例。所有患者年龄小于70岁,无严重心肺疾病及严重肝肾功能不全,随机血糖控制在3.9~7.8 mmol/L,术前均经胃镜活检确诊为胃癌,无其他并发症发生,手术方式均采取腹腔镜胃癌根治术。根据患者年龄、疾病严重程度、营养状况受损状况进行营养评分,2组营养评分均小于3分,无营养不良的风险。2组性别、年龄、临床分期等比较,差异均无统计学意义(P>0.05),具有可比性。见表 1。

表1 2组患者一般资料比较
1.2 护理方法
1.2.1 对照组 (1)术前:入院时采用营养评估量表评估患者有无营养不良风险,根据营养评分结果采取相应的干预措施,包括对患者及其家属的健康教育和恰当的营养支持,完善术前常规检查,做好术前准备,术前3 d指导患者做深呼吸、吹气球等促进肺部功能的运动。术前3 d进少渣饮食,术前1 d进流质饮食,术前禁食12 h,禁饮8 h,术前1 d责任护士详细介绍术前准备方法、手术方式、麻醉方式、腹腔镜微创手术优点、术中体位及术后注意事项,取得患者配合,手术日晨安置胃管、尿管。(2)术中:预防性使用抗菌药物,全身麻醉,注意保暖。(3)术后:术后常规肠外营养,静脉输注卡文,待肛门排气后拔出胃管,进食少许清流质,主要还是以肠外营养为主;尿管常规3~5 d拔出,腹腔引流管无引流液引出时即可拔出;患者能耐受疼痛时不给予止疼药,不能耐受疼痛时给予止痛药。根据患者意愿确定下床时间及次数,护理人员不采取干预措施。
1.2.2 观察组 (1)术前:同对照组采取相应的干预措施,完善常规检查,取得患者配合。做好术前准备,安置胃管,胃肠营养管,不彻夜禁饮禁食。避免以往术前长时间禁食禁水措施,术前6 h开始禁食,术前2 h给予500 mL、10%葡萄糖补充能量,缓解患者术前饥饿,减轻生理应激[4]。(2)术中:术中预防性使用抗菌药物,通过使用毛毯、保持室温24℃、液体加温、用40℃生理盐水冲洗腹腔等措施维持患者的正常体温。(3)术后:可行超前镇痛,超前镇痛是在伤害性刺激作用于机体之前采取一定的措施,降低中枢及外周神经敏感性以消除或减轻术中术后疼痛,减少机体不良反应的方法[5⁃6]。术后常规安置镇痛泵,动态评估患者的疼痛情况,每天进行疼痛评分,若评分大于3分,优先采用两侧足三里穴位贴镇痛贴以减轻疼痛,若疼痛仍不能耐受,则采取追加药物止痛措施来缓解疼痛。术后1 d拔出保留尿管,待胃管引流液颜色变浅及量小于50 mL时拔出胃管,常规术后2 d拔出,腹腔引流管引流量小于50 mL即可拔出。肛门排便排气前给予肠外营养及肠内营养,主要以肠内营养为主,术后1 d经胃肠营养管缓慢滴入生理盐水500 mL,无不适,于术后第2天经胃肠营养管行肠内营养治疗,用肠内营养泵匀速滴入肠内营养制剂(如瑞代、瑞先),滴入过程中肠内营养泵还可以加热肠内营养制剂,减少患者不适感。肛门排便排气后给予口服营养粉,最后拔出胃肠营养管,饮食循序渐进,逐渐过渡到半流质饮食到软食。术后鼓励患者早期下床活动,良好的镇痛及早期拔出引流管,为患者早期下床活动奠定了基础,术后当天床上翻身,抬腿活动,术后1 d开始下床活动,并使用空气压力波按摩下肢,促进下肢血液循环,预防静脉血栓。术后2 d,根据患者实际情况确定下床活动时间及次数,护理人员督促,以保证活动量。术后当天指导患者有效咳嗽咳痰,同时指导患者咳嗽时用手捂着伤口,以免增加腹部张力,避免因伤口疼痛而产生无效咳嗽咳痰。
1.3 统计学处理 采用SPSS19.0软件进行统计和分析,计数资料以率或构成比表示,组间比较采用χ2检验;计量资料以表示,组间比较采用t检验;P<0.05为差异有统计学意义。
2 结 果
2.1 2组术后相关指标比较 观察组住院时间、术后首次排气时间、术后下床活动时间明显优于对照组,差异均有统计学意义(P<0.05)。见表 2。
表2 2组术后相关指标比较(±s,d)

表2 2组术后相关指标比较(±s,d)
n组别对照组观察组4040住院时间7.9±0.75.2±0.8术后首次排气时间4.9±0.81.6±0.7术后下床活动时间3.6±0.90.7±0.4
2.2 2组术后并发症发生情况比较 观察组术后并发症总发生率明显低于对照组,差异有统计学意义(P<0.05)。见表 3。
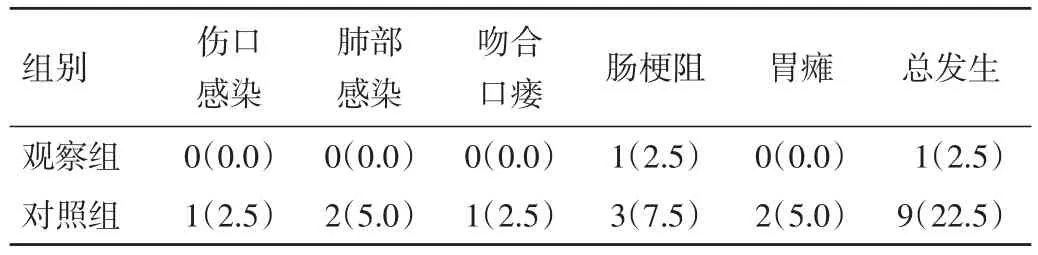
表3 2组术后并发症发生情况比较[n(%)]
3 讨 论
随着环境因素及饮食因素的影响,胃癌的发病率逐年增加,对于此类恶性肿瘤,早期发现、早期治疗、早期切除病灶不仅有利于患者快速康复,同时也有利于提高患者术后生活质量,延长生存时间。快速康复外科护理是近些年来在外科领域逐渐发展成熟的新型护理干预模式,其服务理念是尽可能避免或减少由于手术对机体造成损伤,降低患者应激反应的发生,加快患者的康复进程[7⁃8]。快速康复外科不是一种新的手术方式,也不是一门独立的学科或外科学的分支,其本质就是围手术期(包括术前、术中、术后)医疗护理处理程序和方法的一种创新,通过全面优化的围手术期处理及治疗方法,最终实现外科手术患者零疼痛、低风险、低费用的目标。快速康复外科是临床治疗中的重要组成部分,推广微创技术和先进的麻醉技术,通过一系列有效措施的组合,产生协同效果,将手术伤害降到最小[9]。
目前,快速康复外科理念已经广泛应用于普通外科、泌尿外科、骨科、妇科等众多外科手术领域,可以显著缩短患者住院时间、降低并发症发生率和再住院率[10]。在胃癌围手术期过程中应用快速康复外科理念,不仅可以有效减少对患者不利的因素,减少术前、术中、术后患者的不适,而且还能减少并发症的发生,加速患者术后的康复,缩短住院时间,减少住院费用。有研究显示,术后强有力的止痛及尽量减少使用各类引流管,或尽早拔除引流管,不仅利于减少术后并发症,减少意外拔管的发生,同时也有利于降低感染的发生率,增加患者舒适度,促进患者康复[11]。除此之外,在围手术期护理过程中,患者感知疼痛前及时给予镇痛措施,术后患者能对护理人员所嘱咐的床上翻身、咳嗽咳痰、下床活动、早期进食等护理措施高度配合,基本上能达到完全执行,从而减少术后并发症的发生。对于胃癌患者,传统准备术前1 d进流质饮食,禁食12 h,禁饮8 h,术前机械性灌肠,并且常规长时间放置胃管及各种引流管,这些措施都会增加患者不适感。有研究报道,胃癌患者术后早期恢复经口饮食,能有效避免术后腹部感染[12-13]。缩短禁饮禁食时间、早期恢复进食不仅可以增加胃肠道蠕动,使胃肠道蠕动变得有力而有规律,减少胃瘫及肠梗阻等并发症发生,同时也可以减轻患者不适感,提高患者满意度。快速康复外科护理重点是术后康复锻炼,根据患者个体恢复情况及体质状态,护理人员应制订针对性康复活动目标,如早期指导患者有效的按摩治疗,在避开切口、力度适当的情况下通过顺时针腹部按摩以促进切口愈合[14]。患者受手术应激反应后,机体功能都处于减弱的状态,因此术后的功能锻炼是必不可少的。快速康复理念中的超前镇痛,为患者的肢体功能锻炼、肺部功能锻炼及肠道功能锻炼奠定了基础,患者可以依据快速康复理念中的护理要点进行术后的功能锻炼,早期下床活动,有效的咳嗽咳痰,预防下肢静脉血栓、肺部感染的发生,加速患者的术后康复。
综上所述,将快速康复外科理念运用到腹腔镜胃癌根治术围手术期中,不仅可以促进患者肠道功能恢复,减少并发症发生,同时也可以减少患者住院时间、降低住院费用、促进患者的早期康复,值得临床上推广。

