综合康复训练对老年吞咽障碍患者并发症及康复效果的影响
李 军 李毓新 吉 智
(郑州大学附属南阳医院神经内科,河南 南阳 473000)
吞咽障碍可继发于各种原因所致的颅脑损伤、吞咽通道炎症或者肿瘤及全身衰弱等,可严重影响患者营养和水分的摄取,从而影响患者健康〔1〕。本研究探讨综合康复训练对老年吞咽障碍患者并发症及康复效果的影响。
1 资料与方法
1.1临床资料 2011年4月至2014年9月西安医学院第二附属医院收治的老年吞咽障碍患者105例,依据患者入院顺序进行编号,随机分为对照组51例,观察组52例,患者均使用标准吞咽功能评价量表(SSA)确定吞咽困难。排除同时存在认知障碍或者其他原因不能配合治疗者;排除严重肝肾功能障碍或其他脏器功能障碍者;排除临床资料不完整者;排除随访丢失者。两组性别、年龄、病程、原发病均有可比性(P>0.05)。见表1。
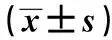
表1 两组基本资料比较
1.2方法 对照组实施常规护理。鼓励患者自主刷牙,且在三餐后漱口,对于配合较差的患者每天3次进行口腔护理,并清除口腔和鼻腔内的分泌物;对于不能采取坐位进食的患者,在进食时抬高床头≥30°,且在进食后30 min内不可降低床头,必要时可以进行鼻饲。每2 h为患者进行一次翻身和拍背。观察组在对照组基础上给予康复训练。每天进餐前进行空吞咽动作〔2〕,每次10下;进餐时向左右方转头,并同时进行吞咽,每餐3次;进餐后交替后仰和前屈颈部,并在颈部前屈的过程中完成空吞咽,以清理残留于咽部的食物。进餐时食物的形状应从糊状物开始逐渐向半固体、固体食物过渡,直至正常饮食,食物的量以一口量为原则,从每次3~4 ml开始,逐渐增加量。
1.3并发症 以患者在吞咽过程中出现咳嗽、窒息症状,有肺部炎症体征,影像学检查肺部存在炎性阴影,痰培养阳性为出现了吸入性肺炎;以体重指数(BMI)男性<20 kg/m2,女性<19 kg/m2,或者血红蛋白(Hb)<100 g/L,或血清白蛋白<32 g/L为营养不良。
1.4标准吞咽功能评价量表(SSA) 检查患者的意识状态、控制颈部的能力、呼吸功能、双唇闭合情况、软腭于东调节及咽反射和主动咳嗽的功能;嘱患者吞咽5 ml清水3次,观察咽喉动作及是否有喘鸣;如果上述检查都没有异常,则再次给予患者60 ml清水进行吞咽,观察所需时间及是否有咳嗽等反应。根据检查结果进行评分,分值越高吞咽功能越好〔3〕。
1.5吞咽生命质量量表(SWAL-QOL) 从患者的进食时间、症状出现频率、食欲状况、进食状况、心理状况、社交状况、睡眠状况等11个方面44个项目对患者生活质量进行评价,每个项目由差至好分为5个等级,分别计1~5分,得分越高,生活质量越好〔4〕。
1.6统计学处理 采用SPSS13.0软件行t、χ2检验。
2 结 果
2.1并发症 观察组并发症发生率明显少于对照组(P<0.05),见表2。
2.2SSA及SWAL-QOL评分 两组治疗前SSA和SWAL-QOL评分差异无统计学意义(P>0.05)。治疗2、3、4 w时,观察组SSA得分均明显高于对照组(P<0.05);观察组治疗4 w时SWAL-QOL得分明显高于对照组(P<0.01),见表3。

表2 两组并发症发生情况比较〔n(%)〕
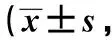
表3 两组治疗前后SSA及SWAL-QOL评分比较分)
3 讨 论
吞咽功能障碍一方面会导致患者饮食障碍而不能摄入足够的营养,另一方面容易使患者在吞咽食物的过程中发生误吸而引起肺炎,甚至出现突然窒息而导致死亡〔5〕。
无论是吞咽障碍本身还是由此引起的并发症,都会对患者的生活质量造成严重的不良影响。因此积极改善患者的吞咽功能,减少并发症的发生具有重要的意义〔6〕。对患者开展吞咽功能训练,可以扩大大脑吞咽皮质代表区的面积,并刺激与吞咽相关的动作在大脑皮质的运动区,改善相关肌肉的控制能力和协调性,从而顺利进行吞咽〔7〕。在对患者进行功能训练的同时,为患者量身定制适宜的饮食。既要考虑到能量与营养素的需求,又要选择合理的烹煮方法,既要充分加工食物以利于消化,又要避免过度烹煮导致的营养流失或者生成有毒物质在体内过度聚积。而且在进行训练的过程中,患者可以切身感受到吞咽功能的一点点进步,从而坚定治疗的信心,积极主动的配合康复训练〔8〕;加上在对患者进行指导和训练的过程中,护理人员可以更多地与患者进行交流,及时发现患者的不良情绪,进行疏导,因此有利于提高患者的生活质量。
综上,对老年吞咽障碍患者进行综合康复训练,不仅可以改善患者吞咽功能、降低并发症发生率,还可改善患者生活质量,可以作为老年吞咽障碍的常规护理内容以辅助临床治疗。

