脂蛋白相关磷脂酶A2与脑梗死患者血脂及颈动脉病变的关系
刘芹芹 张荣林 孙 明 陈 洁
(南京大学医学院附属鼓楼医院集团宿迁市人民医院神经内科,江苏 宿迁 223800)
血脂异常与颈动脉病变是缺血性脑卒中的重要危险因素〔1,2〕。而导致缺血性脑卒中的颈动脉病变主要包括颈总动脉或颈内动脉的内膜增厚或斑块形成〔3〕。近年研究表明,血浆脂蛋白相关磷脂酶(LP-PL)A2具有促动脉粥样硬化作用〔4〕,但其与血脂及颈动脉病变的关系尚未明确。本研究探讨LP-PLA2能否成为脑梗死高危患者的筛查标志物和潜在治疗靶标。
1 资料与方法
1.1一般资料 选取2016年1~12月入住南京医科大学附属脑科医院神经内科的脑梗死住院患者63例,其中男39例,女24例;年龄50~84岁,平均67.7岁。均经头颅磁共振成像(MRI)证实存在颈动脉系统脑梗死病灶。对照组为同期体检者67例,其中男39例,女28例,年龄44~84岁,平均66.9岁。均经头颅MRI证实不存在脑梗死病灶。两组年龄、性别、体重指数(BMI)及冠心病史差异无统计学意义(P>0.05)。脑梗死组吸烟史、高血压史、糖尿病史、糖化血红蛋白水平均高于对照组,差异有统计学意义(P<0.05),见表1。
1.2方法 所有病例于入院24 h内禁食12 h以上,晨间空腹取静脉血。血脂水平使用日本日立全自动生化分析仪及配套试剂检验。测定血TG、TC、HDL-C、LDL-C、Apo A、ApoB及Lp(a)。血浆LP-PLA2通过试剂盒测定。
应用飞利浦彩色多普勒超声诊断仪,对所有研究对象进行检查。检查内容包括血管解剖形态、内膜厚度、有无斑块、斑块回声性质及大小。探头频率7~12 MHz。受检者取仰卧位,头部偏向检查对侧,充分暴露颈部,依次检查颈总动脉主干、颈动脉分叉及颈内动脉,观察血管走行,管壁是否光滑,测量内-中膜(IMT)厚度及有无粥样硬化斑块存在,记录斑块部位、大小、内部回声及形态特点。正常的颈动脉壁呈典型的“双线征”,即平行的强回声带被一低回声或无回声带锁分离,两线之间的距离为IMT,正常值≤1.0 mm,目前普遍将颈总动脉IMT>1.0 mm视为粥样硬化斑块形成。根据超声表现,将斑块分类:脂质型、纤维型、钙化型斑块为稳定性斑块,纤维脂质型斑块及溃疡型斑块为不稳定性斑块〔5〕。
1.3统计处理 使用SPSS16.0统计软件进行t检验、χ2检验、单因素方差分析(ANOVA)、LSD-t检验及Pearson分析。
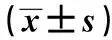
表1 两组一般资料、血脂及LP-PLA2比较
TC:总胆固醇,TG:三酰甘油,HDL-C:高密度脂蛋白胆固醇,LDL-C:低密度脂蛋白胆固醇,Apo:载脂蛋白,Lp(a):脂蛋白a
2 结 果
2.1两组血脂水平及血浆LP-PLA2比较 脑梗死组TG、LDL-C、ApoA、LP(a)、LP-PLA水平均显著高于对照组(P<0.05),但两组TC、ApoB、HDL-C水平差异无统计学意义(P>0.05),见表1。
2.2颈动脉超声表现比较 脑梗死组左颈总动脉平均IMT厚度〔(1.17±0.27)mm〕、右颈总动脉平均厚度〔(1.06±0.22)mm〕显著高于对照组〔(0.98±0.25)、(0.98±0.23)mm,t=-4.152,-2.025,P=0.000、0.045〕。 脑梗死组无斑块9例,稳定性斑块21例,不稳定性斑块33例;对照组无斑块17例,稳定性斑块31例,不稳定性斑块19例,两组差异有统计学意义(χ2=8.038、8.130、7.092,P=0.018、0.017、0.008)。脑梗死组出现颈动脉狭窄者〔18例(28.6%)〕显著高于对照组〔7例(10.4%),χ2=6.866,P<0.05〕。
2.3血浆LP-PLA2与血脂水平的相关性 以200 ng/ml为界定值将所有受试者分为正常组(LP-PLA2≤200 ng/ml)和异常组(LP-PLA2>200 ng/mL)。异常组LDL-C、ApoA水平显著高于正常组(P<0.05),见表2。Pearson相关性分析发现血浆LP-PLA2水平与TG、LDL-C、ApoA、LP(a)水平存在正相关(r=0.189、0.226、0.202、0.222,P=0.031、0.010、0.021、0.011),而与TC、ApoB、HDL-C无明显相关性(r=0.146、0.056、0.113,P=0.098、0.527、0.202)。
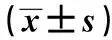
表2 正常组与异常组血脂水平比较
2.4血浆LP-PLA2与颈动脉病变的相关性 异常组颈动脉IMT增厚程度更加严重,且出现颈动脉斑块及颈动脉狭窄的数量更多(P<0.05),见表3。按照斑块的性质将所有受试者分为无斑块组、稳定斑块组及不稳定斑块组。无斑块组及稳定斑块组血浆LP-PLA2水平〔(189±104)、(212±110)ng/ml〕差异无统计学意义(P>0.05),而不稳定斑块组〔(265±132)ng/ml〕较上述两组明显升高(P<0.05)。且整体比较差异有统计学意义(F=3.741,P=0.026)。
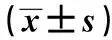
表3 正常组与异常组颈动脉IMT厚度、颈动脉斑块及狭窄比较
3 讨 论
LP-PLA2是磷脂酶超家族中的一员,主要由成熟的巨噬细胞和淋巴细胞分泌,其分泌受炎症介质的调节,自1995年被成功克隆后,逐渐发现它与动脉粥样硬化的形成和粥样斑块稳定性密切相关〔6〕。血液循环中LP-PLA2以与脂蛋白颗粒结合的形式存在,其中70%~80%与LDL结合,其余20%~30%与HDL或极低密度脂蛋白结合。LP-PLA2的活性主要与LDL有关,不同LDL亚型LP-PLA2活性不同,其中在小而密的LDL中活性最高,而体积小、密度高的LDL在血浆停留时间更长,并且与更强的致动脉粥样硬化的作用有关。 二者结合后可通过促进脂蛋白氧化、内皮细胞功能障碍及粥样斑块形成和进展等各个环节促进动脉斑块形成〔7〕。
目前普遍认为,颈动脉粥样硬化是引起脑梗死的基础病理,可导致一系列颈动脉病变如IMT增厚、斑块形成及动脉狭窄。而血脂异常是导致颈动脉粥样硬化最重要的原因。血液中高浓度的TC及TG可通过破裂的斑块表面或通过直接渗入进入斑块内部,增加斑块内部脂质成分含量,致使斑块不稳定化。LDL-C可通过氧化、糖化等损伤内皮细胞及平滑肌细胞启动和维持血管壁的炎症反应,使动脉粥样硬化得以发展,同时,内膜中的巨噬细胞可吞入LDL-C形成泡沫细胞,使得斑块不稳定性进一步增加〔8〕。本研究结果提示,纠正血脂代谢异常在脑梗死防治中仍占有重要意义。实际上,随着年龄增长及基础疾病如高血压病、糖尿病的存在导致的血管内皮细胞损伤都会导致血管壁发生病变,促使颈动脉硬化及斑块形成〔9~11〕。本文结果还提示脑梗死的发生与IMT增厚及斑块的存在密切相关。
与既往研究结果相同〔12〕,本文结果证实血浆LP-PLA2升高是脑梗死的高危因素。同时发现血浆LP-PLA2水平与TG、LDL-C、ApoA、LP(a)相关,其中相关性最强的是LDL-C,侧面反映了血清LP-PLA2主要存在于致动脉粥样作用的脂蛋白中,或者LDL-C作为颈动脉病变的危险因子至少部分归因于LDL与LP-PLA2的结合。
综上,血浆LP-PLA2水平升高不仅意味着血脂异常、颈动脉病变的危险性增高,还意味着斑块的不稳定性正在增加。检测血浆LP-PLA2水平有利于筛查脑梗死高危患者,更有利于监测脑梗死患者高危因素的预防及治疗效果。未来研究如能进一步揭示LP-PLA2参与上述改变的病理生理机制,将成为脑梗死重要的防治靶标。

