原发性膀胱淋巴瘤1例
包有娟,丁 赫,朱雪萍,茅瑾瑜
上海市普陀区人民医院超声医学科,上海 200060
1 资料
患者,女性,84岁,因“头晕不适,诊断为高血压病原发性高血压3级(极高危组)、2型糖尿病、冠心病及缺血性心肌病型”入院就诊。行常规超声检查发现:膀胱三角区见低、强混合性回声区,范围约27 mm×21 mm×7 mm,形态欠规则,彩色多普勒血流成像(color Doppler flow imaging,CDFI)显示点状血流信号。超声诊断:膀胱混合回声占位性病变,需要进一步检查(图1)。CT增强扫描:膀胱壁略增厚,增强后未见异常强化,静脉期膀胱壁呈线样强化。CT诊断:慢性膀胱炎?(图2)。尿培养示:大肠埃希菌感染。经内科治疗好转后转入泌尿外科,行局部麻醉下膀胱镜检查术。术中所见:膀胱三角区、两侧壁和前壁弥漫性广基滤泡样新生物,多处取膀胱黏膜组织活检,病理学诊断为黏膜相关淋巴组织(mucosa-associated lymphoid tissue,MALT)淋巴瘤(图3)。
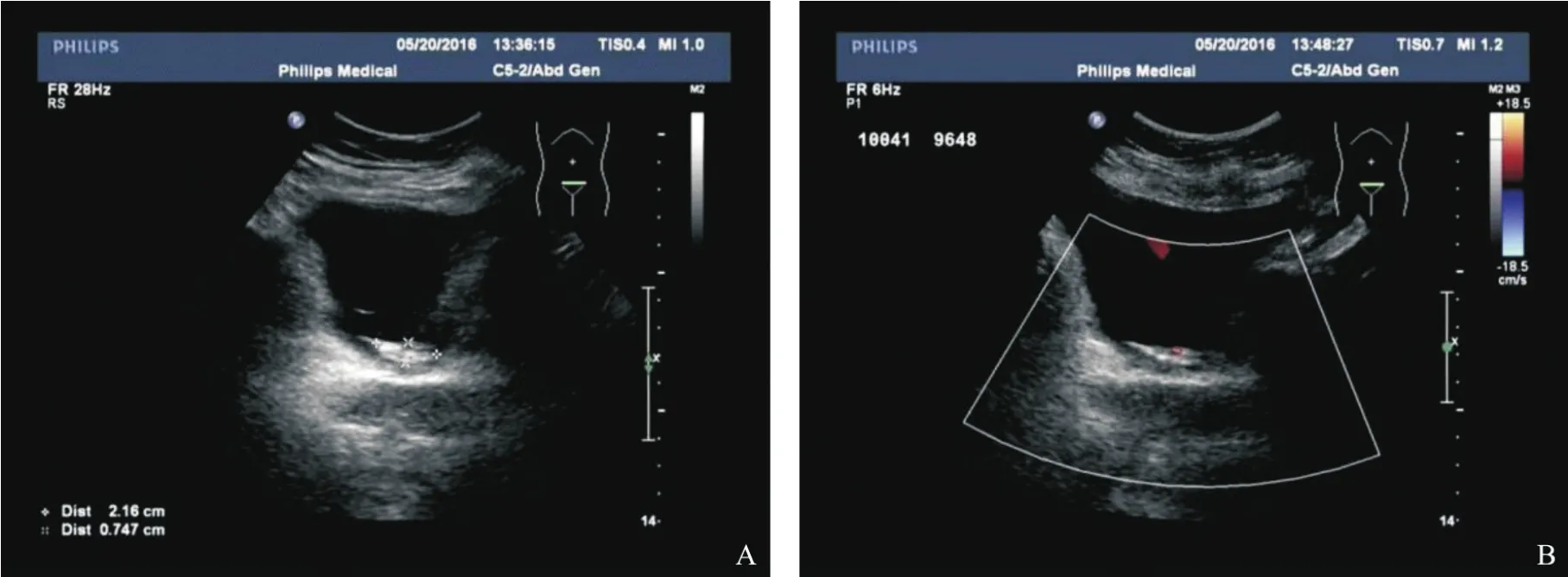
图1 膀胱淋巴瘤超声表现
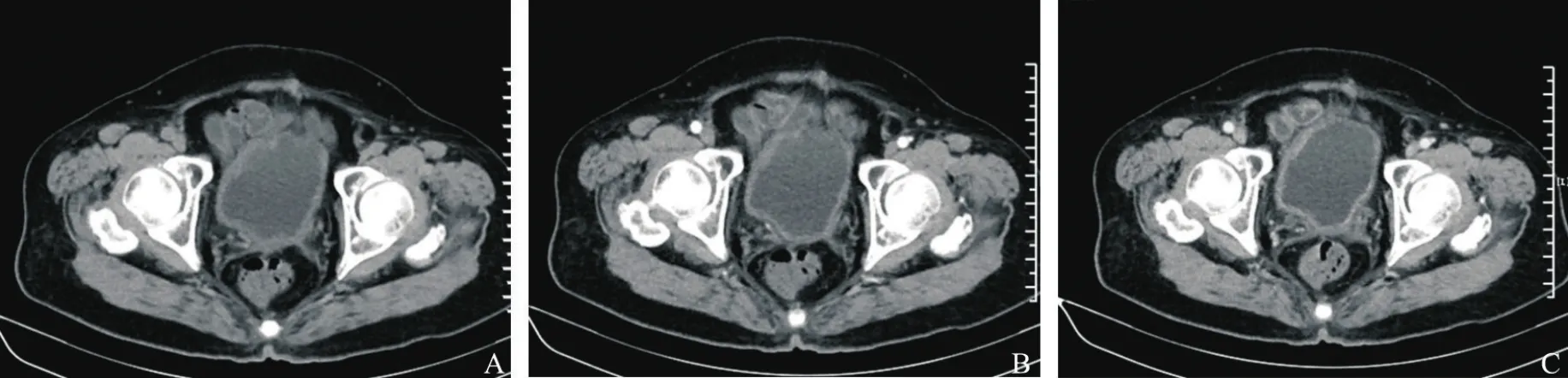
图2 膀胱淋巴瘤CT表现

图3 膀胱淋巴瘤病理表现
2 讨论
膀胱淋巴瘤非常罕见,临床上分3组:① 原发性膀胱淋巴瘤仅限于膀胱;② 全身淋巴瘤以膀胱为首发表现;③ 既往有淋巴瘤史而表现膀胱侵犯为复发。原发性膀胱淋巴瘤非常罕见,起源于黏膜下层淋巴滤泡,通常不渗透到其他层膀胱壁,占膀胱肿瘤的0.2%。较常见的病理类型是弥漫性大B细胞淋巴瘤和结外边缘区MALT淋巴瘤。原发性膀胱结外边缘区MALT淋巴瘤是最常见的类型且预后好[1]。膀胱淋巴瘤可发生于膀胱壁任何部位,但好发于三角区、侧壁和底部。这些部位的黏膜含有丰富的淋巴网,当膀胱长期发生慢性炎性反应时,人体发生自体免疫反应,所以原发性膀胱恶性淋巴瘤患者中40%有慢性膀胱炎病史,CT和MRI表现为黏膜下肿块和膀胱壁增厚,但无法与其他膀胱癌相鉴别[2]。该病好发于中老年女性,发病年龄为20~80岁,平均64岁,通常合并慢性膀胱炎患者占20%~40%。其临床表现缺乏特异性,最常见的症状是血尿,其次是排尿困难和夜尿增多,体征表现为盆腔肿块[3]。
本例患者为女性,84岁,有反复尿路感染史,膀胱超声检查发现膀胱内混合性占位病变,并提示肿块中有血流信号,而增强CT对膀胱淋巴瘤的诊断并无特异性,明确诊断最终依靠病理活检。因患者常常合并膀胱炎,取活检常易误诊为膀胱炎,需在膀胱壁多处取得组织,进行免疫组织化学分析,以提高诊断率。故在临床上患者反复出现血尿、排尿困难或夜尿增多,除了考虑慢性膀胱炎或前列腺增生(男性)外,应及时行膀胱超声检查,超声提示膀胱壁上异常回声区但未见明显外生型或内生型肿块时,应尽早行膀胱镜检查,以排除膀胱淋巴瘤[4]。

