进展型基底节区高血压脑出血急性期的CT表现及临床观察
王田滨
(黑龙江省医院放射诊断部,黑龙江 哈尔滨 150036)
高血压患者若出现过度劳累、情绪激动等不良行为,极易引发脑出血,导致病情加重,生命安全受到威胁,最易发生脑出血的部位是基底节区[1],进展型基底节区高血压脑出血在急性期具有极高的病死率,即使生命得以挽救,也可能会在脑部、肢体等部位发生障碍,本文为了探讨进展型基底节区高血压脑出血急性期在CT下的表现,将2016年1月5日至2017年2月5日在本院治疗的30例患者作为对象展开研究,结果见正文描述。
1 资料与方法
1.1 一般资料:从本院收治的进展型基底节区高血压脑出血急性期患者中抽取30例,属于2016年1月5日至2017年2月5日,包括19例男性和11例女性,年龄最大76岁,最小41岁,平均年龄为(58.63±7.12)岁,临床症状包括嗜睡、深度昏迷、单侧瞳孔散大、双侧瞳孔散大、意识障碍、呕吐、头痛等。30例患者中不包括合并重要脏器功能障碍、糖尿病、冠心病、脑疝等疾病的患者。
1.2 方法:30例患者均接受CT检查,检查仪器选择东芝Aquilion64层螺旋CT机,将层厚、层距以及基线分别设置为5 mm、5 mm、OM线,观察患者血肿的位置、量、形态以及周边情况。
1.3 观察指标、判定标准:统计30例患者的血肿量,同时总结患者在CT下的各种表现。进行疾病分型,包括Ⅰ型—在脑室中未发现血肿,仅存在于内囊外侧;Ⅱ型—在内囊中发现血肿;Ⅲ型—在丘脑和内囊以及脑室中都发现血肿;Ⅳ型—血肿完全进入脑室,扩散到基底节区,处于丘脑部位;Ⅴ型—扩散至脑干并进入脑室。
2 结 果
2.1 血肿量与CT表现:①血肿量:12例(40.00%)患者血肿量在40 mL以下,9例(30.00%)患者血肿量超过40 mL但少于60 mL,9例(30.00%)患者血肿量在60 mL以上。②CT表现:血肿具有清楚的边界,为高密度,以肾形、类圆形或者是圆形居多,在血肿周边有环形的低密度影围绕,血肿边缘密度随着治疗的干预会逐渐降低。观察血肿已经破入脑室的患者,其血肿量不高,在侧脑室后角部位存在高密度的血液平面,血肿量在60 mL以上的患者,具有明显的颅内占位效应。
2.2 疾病分型:30例患者中以Ⅲ型和Ⅳ型居多,Ⅰ型和Ⅴ型较少。见表1。
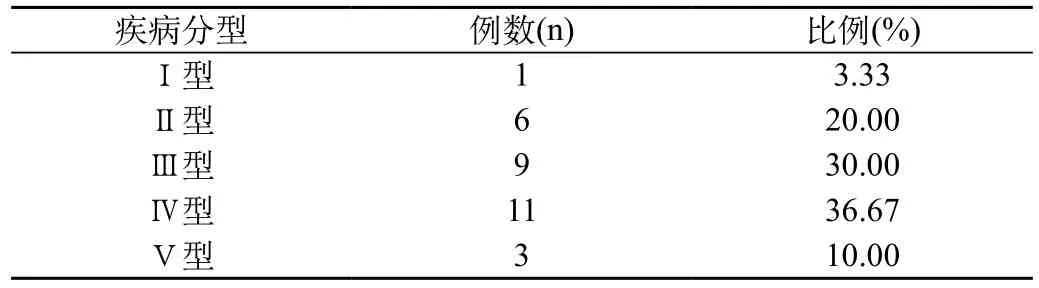
表1 30例进展型基底节区高血压脑出血急性期患者的疾病分型
3 讨 论
高血压患者脑部比较容易出血的部位是基底节区,主要是因为基底节区供应血液的动脉血管的直径比较小,和中动脉相互垂直[2],当血压持续升高时,容易导致小动脉逐渐纤维坏死,造成出血。进展型基底节区高血压脑出血患者在急性期会出现嗜睡、深度昏迷、单侧或双侧瞳孔散大、呕吐、头痛等多种不良症状[3]。
CT检查是诊断进展型基底节区高血压脑出血急性期的常用手段,患者在CT下的影像学表现主要是以下4点:①在急性期能够发现新鲜的血肿,且血肿密度均匀,边界十分清晰;②在血肿的周边有低密度的环影存在,病程延长后,血肿边缘的密度会逐渐降低,往血肿中心扩散;③根据出血量的高低可反映脑实质的损伤程度(呈正相关)[4];④脑积血比较少的患者,在CT影像学下会在侧脑室后角处发现密度比较高的血液平面,但脑积血比较多的患者,其会形成脑室铸型。基底节区高血压脑出血可分为进展型和非急性进展型,和非急性进展型相比,进展型的CT值要更高[5],有新鲜血肿存在,能够在血肿周围发现更清晰的低密度环影。CT检查能够对患者的出血量进行估算,进而为手术方案的选择提供数据支持,临床实践总结出,患者的分型不同,对应的手术方式和时间也存在差异,Ⅰ、Ⅱ、Ⅲ型患者最好在超早期进行手术,若血肿已破入脑室,则要进行引流,Ⅳ、Ⅴ型患者手术治疗的预后较差。
总而言之,CT诊断高血压脑出血具有较高的准确性,加上其操作简单、无创、重复性高、用时短等多种优势,在临床中的普及范围越来越广,应用在进展型基底节区高血压脑出血急性期的诊断中,能够获取患者血肿大小、部位、形态、密度以及周围状况等多项信息,进而为治疗方案的选择提供指导。

