高眼压状态下复合式小梁切除术治疗急性闭角型青光眼临床观察
梁裕琴
摘要 目的:探讨高眼压状态下行复合式小梁切除术治疗急性闭角型青光眼的安全性和临床效果。方法:收治保守治疗后眼压控制不佳的急性闭角型青光眼患者19例,给予复合式小梁切除术治疗,观察术后视力、眼压、滤过泡、术中术后并发症等情况。结果:所有患者均顺利完成手术。术后眼压控制在≤21 mmHg,术后视力提高10眼。功能性滤过泡形成率94.73%。总有效率96.2%。术中及术后来发生严重并发症。结论:对经保守治疗后眼压控制不佳的急性闭角型青光眼采用复合式小梁切除术安全、有效。
关键词 高眼压;青光眼;复合式小梁切除术
我们对急性闭角型青光眼予以急诊局部麻醉下行复合式小梁切除术,并在术前、术中及术后采取相关治疗措施,疗效良好[1]。现报告如下。
资料与方法
2010年1月-2013年1月收治急性原发性闭角型青光眼患者19例(19眼),男7例(7眼),女12例(12眼);年龄59~ 82岁。术前给予噻吗洛尔眼液、毛果芸香碱眼液点眼及甘露醇静脉滴注等局部及全身多种降眼压药物联合治疗。部分患者观察2h后如眼压控制不佳,在表面麻醉下在裂隙灯前进行前房穿刺等处理,48~ 72 h后眼压仍>40 mmHg。
手术方法:术前1.5 h快速静脉滴注20%甘露醇250 mL。术前30 min肌内注射血凝酶1 kU、苯巴比妥钠0.1 g。毛果芸香碱眼压点眼3次。0.75%布比卡因、2%的利多卡因、玻璃酸酶150 U之混合液约3 mL行球周麻醉。间断按压眼球5~ 10 min。充分降低术眼的眼压。聚维酮碘及生理盐水冲洗结膜囊。缝线牵引上直肌,作以角膜缘为基底的结膜瓣,浅层巩膜充分止血后做正上方约1/2巩膜厚度的4 mm×3 mm梯形板层巩膜瓣。用剃须刀片分离至角膜缘内1 mm。巩膜瓣及结膜瓣下置0.2 mg/mL丝裂霉素棉片30 s~3 min,用平衡液250 mL冲洗干净。在结膜囊放置阿托品棉片。10点位透明角膜缘处行前房穿刺,分2~3次缓慢放出房水以降低眼压。用15。穿刺刀切除巩膜瓣下2 mm×2 mm小梁组织,若此刻有虹膜脱出,可纵向剪一刀,有少量后房水流出。切除相应部位基底较宽的虹膜根部组织1.5 mm×2mm。以棉签轻蘸切口处无房水漏出,但轻压切口后房处有房水漏出为佳。从前房穿刺口注人生理盐水恢复前房,并再次仔细检查巩膜瓣有无渗漏,如瓣缘有渗漏前房不能维持,可在渗漏处加缝1~2针,达到水密。用10-0尼龙线作Tenon囊间断缝合3针,8-0可吸收缝线作球结膜连续水密缝合。结膜囊涂妥布霉素地塞米松眼膏及阿托品眼膏,无菌敷料包盖术眼,术毕。
术后处理:出院后根据情况至少每0.5~1个月1次。术后常规予妥布霉素地塞米松眼液点眼,6次/d,5 d后逐渐减量,妥布霉素地塞米松眼膏每晚睡前滴1次。复方托吡卡胺滴眼液每天滴2次。连续用1个月。地塞米松10 mg静脉滴注,1次/d,连用3 d后停药。根据眼压、前房情况、滤过泡形成情况适时按摩,术后4~ 14 d拆除巩膜瓣可调节缝线。
手术效果评价标准:手术成功的评价以眼内压为主要判定指标[2]:①完全成功:标准眼压6~ 21 mmHg;②部分成功:术后眼压> 21 mmHg,加用降眼压药眼压或按摩后眼压控制正常者;③失败:经药物治疗后眼压仍> 21 mmHg。滤过泡评定根据Kroufeld分型法分为4型:1型为微小囊状型滤过泡、2型为扁平弥散型滤过、3型为缺如型无滤过泡或球结膜充血瘢痕化滤过泡、4型为包囊性滤过泡。将1、2型统称为功能性滤过泡,3、4型为非功能性滤过泡[3]。
统计学方法:采用SPSS 17.0软件分析数据,计数资料组间比较采用χ2检验,计量资料采用(x±s)表示,组间比较采用t检验,P< 0.05表示差异有统计学意义。
结果
术后1个月视力较术前提高10眼(52.63%),视力不变6眼(31.57%),视力下降3眼(15.79)。
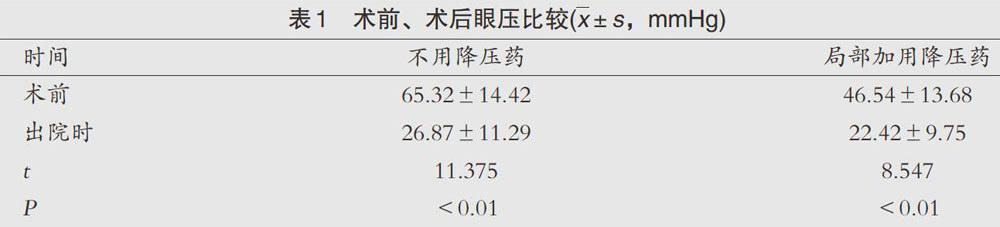
术前术后眼压比较,见表1。
滤过泡大多于术后1~3 d形成,根据Kronfeld滤过泡的分型法,Ⅰ型、Ⅱ型滤过泡18眼。功能性滤过泡形成率94.73%。总有效率96.2%。1例患者因入院前15 d内反复急性闭角型青光眼大发作3次,炎症重,囚患胃溃疡,未全身用激素。术后第1~2天滤过泡扁平,按摩后轻度弥散隆起,但自第3天开始,滤过泡按摩后隆起不明显,眼压升高,故予拆除调整缝线,并每日加强按摩。术后第13天见滤过泡瘢痕化,故予针分离联合滤过泡旁球结膜下注射5-氟尿嘧啶后眼压正常,滤过泡中度弥散隆起。但因炎症太重,处理后第3天,滤过泡再次瘢痕化,眼压轻度升高,但按摩滤过泡仍有部分作用。经加用噻吗洛尔眼液每天点眼,并继续自行滤过泡按摩,随访0.5年,眼压控制在正常范围。
术中、术后并发症及处理:所有患者顺利完成手术。术中、术后均未发生暴发性脉络膜上腔出血、恶性青光眼等严重并发症。1例患者术中球结膜两处裂伤,裂口长度分别为2 mm、1 mm。术毕予10-0尼龙线间断水密缝合。术后10 d拆线后发现针眼处轻度漏水,溪流征阳性。但滤过泡、眼压、前房都维持可,予贝复舒眼液滴眼2周后切口恢复可,荧光染色后按压未见漏水。1例患者囚切口不整齐,加上巩膜瓣太薄,术中缝了6针,切口,甚至针眼处均有漏水,前房维持不佳。予前房注入黏弹剂后前房维持可,切口未见漏水后结束手术。术后3 d眼压略高,未予特殊处理,黏弹剂约4 d后完全代谢完,眼压10 mmHg,随访1个月,眼压、前房及滤过泡均满意。讨论
急性闭角型青光眼是发病率最高的一类青光眼,以眼压急剧升高并伴有相应症状和眼前段组织病理改变为特征[5]。一般认为青光眼眼压控制在20 mmHg再进行手术较为理想[5]。对急性发作高眼压者,应该迅速使用强有力的局部和全身综合性降眼压药物治疗。如经充分药物治疗数小时仍不能有效控制眼压,即应急诊进行降眼压手術以挽救和保护视功能。在高眼压情况下,手术不但合并症多,手术效果也差。因此,术前准备工作、术中手术技巧及术后的处理方法是保证手术成功的关键。术前肌内注射血凝酶及苯巴比妥钠,减少术中出血并镇静,使患者更好地配和手术。我们选择的手术方式为复合式小梁切除术[6]。术中采用以角膜缘为基底的结膜瓣,且尽量将瓣做高,即离角膜缘8 mm,可减少术后结膜伤口渗漏及包裹性滤过泡的发生,也便于早期滤过泡的按摩。
总之,急性闭角型青光眼高眼压状态下,如保守治疗后眼压控制不佳,应及时采取手术治疗,只要术前准备充分,掌握一定的手术技巧,术后密切观察、精心护理,施行复合式小梁切除术是安全有效的。该治疗方式易行、操作简单、无需特殊设备,值得在临床上推广应用。
参考文献
[1]刘晓静,赵栋,刘建国,等.针刺分离联合结膜下注射丝裂霉素对无功能滤过泡的疗效分析[J].医药论坛杂志2012,33(11):75-77.
[2]刘武装,寇婷改良复合式小梁切除术治疗青光眼的临床观察[J].国际眼科杂志,2011,14(9):241.
[3]周文炳.临床青光眼[M].北京:人民卫生出版社,2000:391-392.
[4]海鸥,安洁,张作明.高眼压的视觉电生理改变[J].国际眼科杂志,2010,(10):1109-1111.
[5]刘家琦.实用眼科学[M].北京:人民卫生出版社,2012:356.
[6]邹燕红.青光眼发病机制与抗青光眼药物的进展[J].国外医学?眼科学分册,1998,22(2):65-74.

