分娩镇痛对母婴影响的临床研究
于春玲
海南西部中心医院妇产科,海南儋州 571700
妊娠分娩作为人类重要而复杂的生理过程,其中伴随的剧烈产痛往往使产妇产生强烈的负面情绪,如焦虑不安、紧张恐惧,这些消极心态作为应激源常常引起一系列应激反应,导致神经内分泌紊乱及各种功能性代谢的变化[1]。剧烈的产痛引发的心理及生理的应激反应对产妇及胎儿均非常不利[2],因此,分娩镇痛近年已在临床逐步开展。海南西部中心医院,于2015年1月—2017年5月选取住院分娩的单胎头位初产妇350例开展分娩镇痛,收到良好的效果,现报道如下。
1 资料与方法
1.1 一般资料
选择海南西部中心医院住院分娩的单胎头位初产妇350例作为研究组,产妇与家属自愿接受分娩镇痛,签署分娩镇痛知情书,并通过医院伦理委员会批准,年龄(28±5.3)岁,体重(72.5±5.4)kg,孕周(38.3±1.7)周;选择同期住院分娩的单胎头位初产妇350例作为对照组,年龄(27±4.6)岁,体重(71.8±5.3)kg,孕周(38.6±1.5)周。两组均无剖宫产手术指征和椎管内阻滞麻醉禁忌证,年龄、体重、孕周等比较两组差异无统计学意义(P>0.05),具有可比性。
1.2 方法
研究组孕妇均签定知情同意书,采用腰麻-硬膜外联合阻滞方法(CSEA)分娩镇痛。在产程进入活跃期(即宫口>3 cm)后,建立液体通道,产妇取左侧卧位。然后选择 L2~3、L3~4或 L4~5的脊椎间隙, 使用 17~18号Tuohy针进行硬膜外腔穿刺,用24~27号腰穿针通过Tuohy针腔进行蛛网膜下腔穿刺,待流出清澈脑脊液后即打入1.5~2 mL麻醉药,腰麻针退出。通过Tuohy针放置硬膜外的导管并退出Tuohy针。随后鞘内注入25 μg芬太尼(国药准字 H42022076)或者舒芬太尼(国药准字 H20054172)5~10 μg,加布比卡因(国药准字 H37022107)2~2.5 mg或者罗呱卡因(国药准字 H20050325)2~4 mg,药液容积为 1.5 mL。当腰麻镇痛平面或者强度不够及药效过后通过硬膜外加药,硬膜外给药的配方一般为:0.065%~1.25%的布比卡因及用1~2 μg/mL芬太尼,或0.1~0.2%的罗哌卡因及用1~2 μg/mL芬太尼,首次用量为 10~15 mL左右,以后则以6~10 mL/h的速度进行连续输注。宫口开全后酌情停泵。对照组采用常规传统方式分娩。
1.3 观察项目
①产妇产痛采用视觉模拟VAS评分,从无痛到最痛,分为0~10分[3];②第一产程、第二产程时间;③剖宫产及使用产钳、缩宫素情况;④胎儿宫内窘迫、新生儿窒息;⑤产后并发症,主要观察产后下肢麻痹、产后出血、产后尿储留发生情况。
1.4 统计方法
该研究采用SPSS 20.0统计学软件进行数据的进行处理与分析,计量资料采用均数±标准差(±s)表示,用t检验,计数资料用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 镇痛效果
研究组与对照组在第一产程活跃期和第二产程的VAS评分比较差异有统计学意义(P<0.05)。见表1。
表1 两组VAS评分比较[(±s),分]

表1 两组VAS评分比较[(±s),分]
组别第一产程活跃期 第二产程研究组对照组t值P值2.1 5±0.4 6 6.2 7±1.2 8 1 6.9 1 4 0.0 1 4 2.6 3±0.5 3 7.2 3±1.0 9 1 3.4 2 5 0.0 2 3
2.2 产程和分娩方式
研究组产妇的第一产程时间明显少于对照组,差异有统计学意义(P<0.05);研究组第二产程与对照组比较差异无统计学意义(P>0.05);见表2。研究组剖宫产率、器械助产率均明显低于对照组,均差异有统计学意义(P<0.05);研究组使用缩宫素率明显高于对照组,差异有统计学意义(P<0.05),见表 3。
表2 两组第一产程与第二产程比较[(±s),mm]

表2 两组第一产程与第二产程比较[(±s),mm]
组别第一产程 第二产程研究组对照组t值 P值4 0 8.6 3±1 2 2.3 1 5 1 3.0 5±1 4 4.7 2 1 1.2 8 7 0.0 2 6 7 4.6 1±4 8.3 5 6 7.3 4±4 7.2 6 1 3.4 7 5 0.1 0 3

表3 两组分娩情况比较[n(%)]
2.3 对胎儿、新生儿及产后并发症的影响
两组在胎儿窘迫、新生儿窒息及产后出血、产后尿储留比较,差异无统计学意义(P>0.05)。见表4。
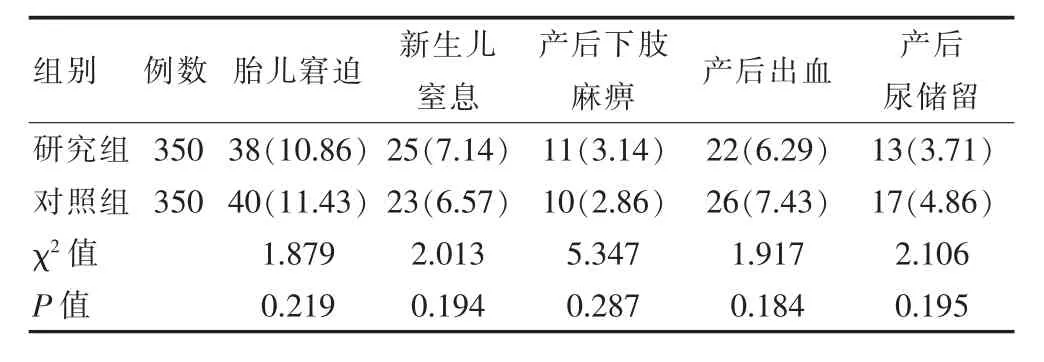
表4 两组胎儿、新生儿情况及产后并发症比较[n(%)]
3 讨论
妇女分娩是人类社会存在并不断延续的重要基础,而与之伴随的产痛却损害着分娩妇女的身心健康,也容易导致转剖宫产,或者产妇因疼痛造成血管收缩、胎盘血流减少,对产妇和胎儿都将产生不利影响[4]。随着社会进步与医学事业发展,分娩镇痛在欧美发达国家已经开展多年,很多国家分娩镇痛率达到了80%以上,但在我国,分娩时镇痛的比率尚很低。研究分娩镇痛的效果及对母婴的影响有着重要的临床意义。
该研究中,将住院分娩且自愿接受分娩镇痛的单胎头位初产妇350例作为研究组,采用腰麻-硬膜外联合阻滞方法(CSEA)分娩镇痛,与同期住院分娩采用传统分娩方式的单胎头位初产妇350例 (对照组)相比较,结果显示:研究组在第一产程活跃期和第二产程的 VAS 评分分别为(2.15±0.46)分和(2.63±0.53)分,对照组分别为(6.27±1.28)分 or(7.23±1.09)分,两组比较差异有统计学意义(P<0.05),与罗素霞等[5]研究相似;研究组与对照组产妇的第一产程时间分别为(408.63±122.31)min 和(513.05±144.72)min,两组差异有统计学意义(P<0.05),与李定翠[6]的研究结论相一致,李定翠[6]研究组与对照组第一产程时间分别为(347.5±132.4)min 和(457.3±149.6)min(P<0.05);研究组剖宫产率、器械助产率均明显低于对照组,研究组使用缩宫素率明显高于对照组,差异有统计学意义(P<0.05);研究组第二产程与对照组比较差异无统计学意义 (P>0.05)。以上研究表明采取CSEA分娩镇痛,镇痛效果可靠,且能缩短产程,有效降低剖宫产率和器械助产率[7-8]。
分娩镇痛须具备以下条件:①对母婴的影响比较小。②给药便捷,药效迅速且能满足全产程镇痛的需要。③要避免神经阻滞,不影响宫缩及产妇运动。④保持产妇清醒,能进行生产过程。⑤必要时能满足剖宫产的需要。
该院作为一所基层的综合医院,孕产妇住院分娩数量较大,通过1年多开展分娩镇痛的研究,认为在基层医院规模化开展分娩镇痛应具备:①稳定的人员配置。需要麻醉医师具备较强的麻醉操作和急救处理能力,人员相对固定。②产科医师要与助产师有力配合,从产科方面把握分娩时镇痛的适应证,密切观察产程进展。③完备的场地设施。分娩镇痛是一种无菌的医疗操作,需要产房配备符合消毒条件的洁净空间,并且备有可供控制给氧、心电监护及其他急诊抢救的设备和药品。④完善的规章制度。麻醉医师操作分娩镇痛虽然是在手术室之外,但必须要有完善的规章制度,严格按规程操作。
综上所述,采用CSEA进行分娩镇痛,镇痛效果显著,能有效减轻产妇的痛苦,降低剖宫产率,且安全性高,对母婴结局无不良影响,值得临床推广应用。

