浅谈圆锥角膜病例
文/王雪
1 综述
圆锥角膜是一种以角膜扩张为特征,致角膜中央部向前凸出呈圆锥形及产生高度不规则近视散光和不同视力损害的原发性角膜变性疾病。圆锥角膜造成的角膜散光、角膜后弹力层破裂后角膜水肿、角膜瘢痕等问题,严重威胁患者的视力[1]。其可以是一种独立的疾病,也可以是多种综合征的组成部分。其多发生于青春期前后,不伴有炎症。晚期会出现急性角膜水肿,形成瘢痕,视力严重受损。
临床分级(Robertson,1989):
0级:无圆锥;
Ⅰ级:裂隙灯下未见明显圆锥,但可用视网膜检影及角膜曲率计检查发现;
Ⅱ级:角膜内面凹度增加,角膜基质出现Vogt条纹线,但未出现瘢痕;
Ⅲ级:角膜基质有Vogt条纹线,角膜中央有瘢痕,圆锥顶端明显变薄;
Ⅳ级:已施行穿透性角膜移植手术。
2 案例分析
2.1 病例1
陈某,女,2004年发现双眼圆锥角膜,发现时年龄18岁。
初诊:
最近半年感觉视力不佳,左眼明显。
眼前节检查:OD:角膜透明,球结膜充血(+);
OS:角膜基质层轻混浊,基质层条纹。
前房晶体均未见明显异常。
屈光检查:OD:-4.00-8.00×40,矫正视力0.3;
OS:无法提高视力,裸眼视力0.05。
眼轴: OD:25.94mm;
OS:26.05mm
角膜地形图,如图1-1:
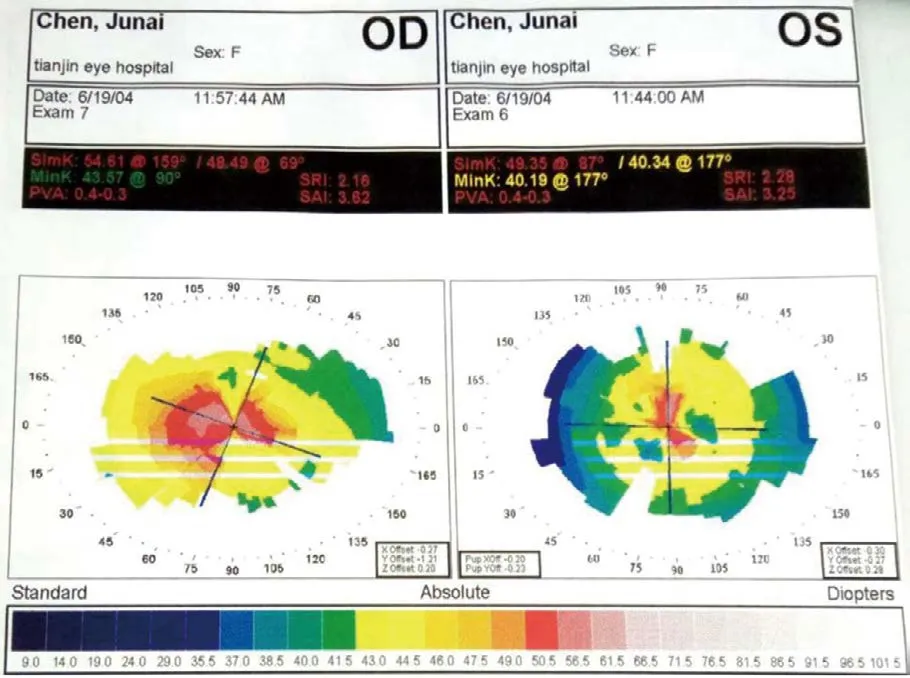
图1-1
右眼为中度圆锥角膜,左眼为重度圆锥角膜。2004年镜片处方:
OD:7.65/-3.00/8.8,矫正视力0.8;
OS:月抛;BC:8.8 -2.25D+ EO,7.2/-3.00/9.5,矫正视力0.5。
镜片处方:
圆锥 RGP OD:-8.00/7.2/8.8,矫正视力0.8;
OS:-13.25/6.3/8.8,矫正视力0.4。
2018年2月复查:
眼前节:双眼角膜局部有斑翳,前凸变薄。
戴原镜片矫正视力:OD:0.7
OS:0.4
OCT前节,如图1-2:

图1-2
角膜地形图,如图1-3:

图1-3
眼轴:OD:26.31mm;OS:26.16mm
试戴:圆锥RGP
OD:-7.00/7.2/8.8,追加-1.00D,矫正视力0.8-;
OS:-13.00/6.3/8.8,追加-0.50D,矫正视力0.4。
荧光染色图,如图1-4:

图1-4
OD:配适状态良好,染色均匀,位正,活动度适中;
OS:中央接触,周边翘起 ,说明镜片需要略微收紧。
试戴:
OS:-13.00/6.2/8.8,追加-1.00D,矫正视力0.4。
荧光染色图如图1-5:

图1-5
OS:配适状态为三点接触,中央虚接触,周边荧光稍多,活动度适中。
最终处方为:
圆锥RGP OD:-8.00/7.2/8.8
OS:-14.00/6.2/8.8
2.2 病例2
孙某,女,2013年发现双眼圆锥角膜,发现时年龄18岁。
初诊:
眼前节检查:
OD:角膜前凸,瞳孔区角膜透明度差,结膜轻充血;
OS:角膜前凸,透明,结膜轻充血。
前房晶体均未见明显异常。
泪膜:OD:Ⅲ级;OS:Ⅲ级
BUT:OD:5秒;OS:10秒
眼压:OD:测不出;OS:8.9mmHg
角膜地形图如图2-1:

图2-1
角膜内皮细胞检查,如图2-2:

图2-2
屈光检查:OD:-5.25/-2.25×175 矫正视力0.4
OS :-4.00/-1.25×95 矫正视力0.8
处方:Lucid RGP OD:7.55/-3.75/9.6 矫正视力0.8
OS:7.75/-4.25/9.6 矫正视力0.9
换镜:2016年1月24日
眼前节:OD:角膜中央薄翳,透明度差;
OS:角膜前凸,透明。
处方:圆锥RGP,OD:-6.00/7.2/8.8
矫正视力0.8,镜片三点定位,水平方向配适良好,垂直方向翘起较高。
荧光染色图,如图2-3:
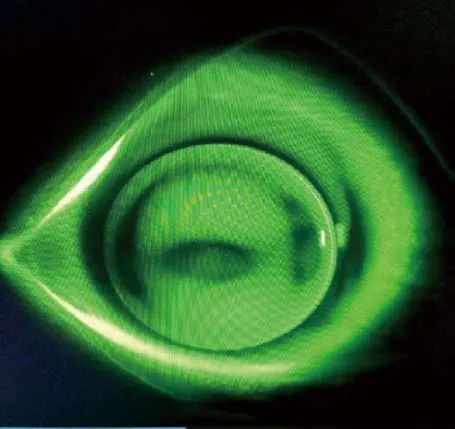
图2-3
换镜:2018年3月8日
主诉:右眼戴片眼疼
眼前节检查:OD:角膜中央薄翳;
OS:角膜前凸,透明。
角膜地形图,如图2-4:


图2-4 -1 A超检查

图2-4 -2 OCT检查角膜厚度
选择Rose-K试戴片:
OD:7.2/-3.00/9.2,追加-3.00=0.7,三点接触,但PC略高,活动度稍大,稍有异物感。
荧光染色图,如图2-5:

图2-5
重新选择试戴片:
OD:7.1/-3.00/9.2,追加-4.00D=0.7,镜片三点接触,PC正常,活动度正常,舒适度良好。
荧光染色图,如图2-6:

图2-6
处方:
Rose-K RGP OD:7.1/-7.00/9.2
2.3 病例3
刘某,男,2011年4月发现双眼圆锥角膜,发现时年龄16岁。
初诊:
眼前节:OD:角膜前凸,角膜缘新生血管,透明度稍差;
OS:角膜前凸,角膜缘新生血管,透明;
OU:睑结膜乳头(+)。
泪膜:OU:Ⅲ级
角膜地形图,如图3-1:

图3-1
处方:OD:7.5/-5.25/10.2
OS:8.3/-1.00/10.2
2018年3月11日复查
眼前节检查:
OD:角膜前凸,可见Vogt条纹,薄翳,透明度差;
OS:角膜透明。
OCT测量角膜厚度,如图3-2:

图3-2
重新试戴镜片:
OD:7.2/-7.75/10.4,矫正视力0.8,中央轻接触;
OS:8.2/+0.50/10.6,追加-4.00D=0.9,三点接触,镜片下方翘起。
荧光染色图,如图3-3:

图3-3
由于左眼水平方向配适良好,镜片上下方翘起,需使垂直方向收紧配适,可增加TP设计,综合考虑后,处方为:OD:7.2/-7.75/10.4; OS:8.2/-4.00/10.4 (TP=1.2)
取镜时荧光染色图,如图3-4:

图3-4
如图3-4所见左眼的镜片垂直方向仍然略翘起,TP值可增加至1.3 有可能看到更良好的配适。
订制镜片时,边缘翘起的调整会大幅改善患者戴片的舒适度。

3 思考
圆锥角膜的病人在日常验配过程中并不常见。一般在验光时都很难提高矫正视力,并且屈光度变化较快。鉴别圆锥角膜,及早发现并妥善处理对控制患者的圆锥进展显得尤为重要。由于角膜局部屈光力的陡然增加,框架眼镜一般不能达到满意的视力效果。普通的RGP镜片只适合轻度圆锥角膜患者,希望向后压迫圆锥,抑制其向前膨隆发展。中度及重度圆锥角膜如果配戴普通RGP与角膜形态不相匹配,容易在圆锥顶部产生瘢痕,影响视力。因此应该为患者选择专用的圆锥设计RGP,不会对圆锥顶点部产生明显的摩擦,矫正视力良好,而且患者可以耐受。
由于圆锥角膜的形态各异,每一个患者的角膜地形图都是不同的,验配RGP时经常感到无从下手。首选试戴片可选用比角膜曲率测量平均K值陡0.20mm,电脑验光仪无法测量出数值时,可以使用角膜地形图中央3mm区域的模拟K值[2]。常规的圆锥试戴片不一定能满足千变万化的圆锥角膜配适,所以我们经常还需要根据其配适特点进行相应的参数上的调整,来满足患者个性化设计的需求。
对于圆锥角膜的病人一定要强调定期复查,要根据圆锥的变化适当调整镜片。
此外,角膜胶原交联术也是控制圆锥角膜进展的一种很有效的方法,通过交联术可以增加角膜硬度,阻止视力进一步降低。术后配合使用RGP镜片可以达到更理想的视觉效果。

