宫颈癌术后快速容积旋转调强与三维适形放疗剂量学比较及疗效观察
赵环宇,时飞跃,秦伟,陈成,陈丽丽,茹正兴,陈锦飞
南京医科大学附属南京医院(南京市第一医院) 肿瘤科,江苏 南京 210006
引言
宫颈癌是妇科最常见的恶性肿瘤之一,具有高危因素的患者术后放疗能降低盆腔复发率,改善无进展生存期[1]。美国国立综合癌症网络和国际妇产科联合会及国内外专家建议的不良预后因素包括手术切缘阳性、脉管阳性、淋巴结阳性、侵犯宫颈深肌层以及肿瘤直径>4 cm等[2]。以往宫颈癌术后放疗多采用前后野对穿照射的二维模式,对盆腔正常组织的保护程度低,易导致早晚期放射损伤[3]。Sundar等[4]报道盆腔45~50 Gy常规二维照射3~4级晚期放射反应发生率达到5%~16%。近年来,随着计算机技术、CT等影像技术、直线加速器等放疗设备的发展,三维适形放疗(3D-CRT)广泛应用于宫颈癌治疗中,通过精确的体位固定、计算机计划系统,使照射野的形状在三维方向上与肿瘤一致,靶区剂量分布较常规放疗更加合理,在提高宫颈癌放疗疗效的同时减少了盆腔内正常组织受量,减轻了放疗反应[5]。
快速容积旋转调强(Rapid Arc)是一种新型的放疗技术,照射的同时通过改变机架角度、机架旋转速度、MLC叶片形状、剂量率、准直器角度以达到优化束流的目的[6]。Rapid Arc技术应用于临床以来,已在头颈部肿瘤、食管癌及直肠癌等多种恶性肿瘤放疗中表现出一定的剂量学优势[7-9]。本研究比较了宫颈癌术后Rapid Arc计划和3D-CRT计划的剂量学差异,观察Rapid Arc治疗宫颈癌的疗效,报告如下。
1 资料与方法
1.1 一般资料
选取2012年5月至2016年12月我院宫颈癌术后放疗患者20例,年龄37~66岁,中位年龄48岁。病理类型鳞癌19例,腺癌1例。采用FIGO分期标准,临床分期Ib期10例,IIa期2例,IIb期3例,Ⅲb期5例。IIb期、Ⅲb期经新辅助化疗后均实行子宫广泛切除+盆腔淋巴结清扫术。所有患者均无放疗禁忌证。
1.2 方法
1.2.1 模拟定位
定位前1 h排空直肠和膀胱,口服500 mL清水,使膀胱充盈。患者仰卧位,双手抱头,热塑体膜固定,应用德国西门子公司SOMATOM Sensation Open CT模拟机增强扫描,扫描范围L1椎体上缘至坐骨结节下5 cm,层厚5 mm。扫描图像传送至Varian Eclipse 8.6治疗计划系统。
1.2.2 靶区及危及器官勾画
根据ICRU62和83号报告[10-11],宫颈癌术后临床靶体积(Clinical Target Volume,CTV)包括阴道上段1/2及残端、阴道旁软组织和盆腔淋巴引流区(包括髂总、髂外、髂内、宫旁、闭孔、骶前淋巴结区,范围上界第4~5腰椎间、下界闭孔下缘水平)。CTV在三维方向上均匀外放0.8 cm形成计划靶体积(Planning Target Volume,PTV)。同时勾画直肠、膀胱、小肠、双侧股骨头等危及器官。
1.2.3 计划设计
20例病例分别设计Rapid Arc计划和3D-CRT计划,均采用美国瓦里安Clinac iX 6 MV-X射线进行设计,处方剂量45 Gy/1.8 Gy/25 次。3D-CRT计划为四野盒式共面照射,机架角度分别为 0°、90°、180°和 270°。Rapid Arc 计划为共面双弧计划,顺时针 181°~179°和逆时针 179°~181°。危及器官剂量限制:直肠:V45<50%,膀胱:V45<50%,小肠:V30<50%,股骨头 :V45<5%。
1.2.4 计划评估
将处方剂量归一到95%PTV,利用剂量-体积直方图评价靶区和危及器官[12]。
(1)靶区剂量评价参数:包括靶区D1%、D99%、平均剂量(Dmean)、均匀指数(HI)及适形指数(CI)。D1%、D99%分别指1%和99%靶体积所接受的剂量;均匀指数(HI)=D5/D95,D5、D95分别指5%和95%靶体积受到的照射剂量,HI值越小说明靶区内剂量分布越均匀;适形指数(CI)=(VT,ref/ Vref)×(Vref/ VT),VT,ref为参考等剂量线面包绕靶区的体积,VT为靶体积,Vref为参考等剂量线面包绕相应区域的体积,CI值为0~1,CI值越接近1,说明靶区适形性越好。
(2)危及器官评价参数:包括直肠、膀胱、小肠、股骨头的V30、V40(表示接受30 Gy、40 Gy照射体积的百分比)、最大剂量(Dmax)、平均剂量(Dmean)。
(3)机器跳数(MU)评估采用所有射野相加的总数,治疗时间为在直线加速器上实施治疗的时间(不包括摆位时间),剂量率在实施3D-CRT时400 MU/min,在实施Rapid Arc时由系统自动控制(最高600 MU/min)。
1.2.5 治疗实施
20例患者术后接受Rapid Arc治疗,剂量45 Gy/25次/5周。
1.3 观察指标
根据肿瘤放射治疗协作组(Radiation Therapy Oncology Group,RTOG)急性放射不良反应评价标准,观察治疗组患者白细胞减少、放射性肠炎和放射性膀胱炎发生率、1年、2年和3年生存率。
1.4 统计学分析
数据通过SPSS 20.0软件统计,计量资料用 (x-±s)表示,组间差异通过t检验,结果以P<0.05代表有统计学差异。
2 结果
2.1 两种计划的靶区剂量比较
两种计划均可满足宫颈癌术后放疗的剂量学要求。Rapid Arc计划的D1%、D99%、平均剂量(Dmean)、均匀指数(HI)、适形指数(CI)均优于3D-CRT计划,差异有统计学意义(P<0.01)。两种计划的靶区剂量比较结果,见表1。
2.2 两种计划的危及器官剂量比较
Rapid Arc计划直肠、膀胱、小肠、股骨头等危及器官的V30、V40和最大剂量(Dmax)、平均剂量(Dmean)均低于3D-CRT计划,差异有统计学意义(P<0.01)。两种计划的危及器官剂量比较结果,见表2。
2.3 两种计划的机器跳数(MU)和治疗时间比较
Rapid Arc计划的MU、治疗时间较3D-CRT计划明显增加,差异有统计学意义(P<0.01)。两种计划的MU和治疗时间比较结果,见表3。
表1 两种计划的靶区剂量比较(±s)

表1 两种计划的靶区剂量比较(±s)
注:*与3D-CRT比较,P<0.01。
放疗方式 D1% (cGy) D99% (cGy) Dmean (cGy) HI CI Rapid Arc 4769.69±34.13* 4456.02±18.19* 4615.08±11.27* 1.05±11.72* 0.88±0.44*3D-CRT 4666.43±16.12 4305.00±36.73 4509.33±14.57 1.07±12.37 0.57±0.83
表2 两种计划的危及器官剂量比较(±s)

表2 两种计划的危及器官剂量比较(±s)
注:*与3D-CRT比较,P<0.01。
危及器官 放疗方式 V30 (%) V40 (%) Dmax (Gy) Dmean (Gy)直肠 Rapid Arc 78.33±3.14* 43.81±4.32* 37.35±3.08* 37.56±2.13*3D-CRT 82.78±4.25 48.26±3.35 41.23±2.87 48.78±4.37膀胱 Rapid Arc 57.95±4.17* 24.72±2.94* 38.64±2.49* 34.15±4.12*3D-CRT 61.76±3.04 27.85±4.14 43.52±5.32 41.94±3.37小肠 Rapid Arc 33.93±2.71* 16.61±1.33* 24.51±2.37* 23.32±2.84*3D-CRT 40.06±2.75 20.35±1.04 28.18±3.22 30.94±2.04股骨头 Rapid Arc 12.95±3.01* 1.26±0.40* 37.46±3.78* 21.53±2.84*3D-CRT 33.24±3.16 5.21±1.45 46.23±1.86 26.17±2.79
表3 两种计划的MU和治疗时间比较(±s)
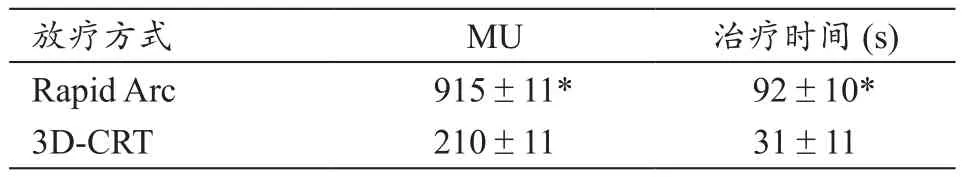
表3 两种计划的MU和治疗时间比较(±s)
注:*与3D-CRT比较,P<0.01。
放疗方式 MU 治疗时间 (s)Rapid Arc 915±11* 92±10*3D-CRT 210±11 31±11
2.4 放疗反应及生存率
截止2017年12月,随访期12~67月,中位35月,随访率100%。治疗组I~II度白细胞减少、I~II度放射性肠炎和I度放射性膀胱炎发生率分别为35%、15%和10%;未发生Ⅲ度以上白细胞减少、放射性肠炎和放射性膀胱炎;1年、2年和3年生存率分别为100%、100%和85.7%。
3 讨论
宫颈癌传统的治疗方式是手术治疗,然而宫颈癌术后仍有较高的复发率。因此,临床上对于伴有不良预后因素的患者要给予术后辅助放疗或(和)化疗。放射治疗的范围通常包括瘤床、阴道残端和盆腔淋巴引流区等几个部分[13]。宫颈癌术后靶区形状复杂,常出现肠管下移、肠粘连等并发症,常规外照射小肠受照体积多,受量提高,同时周围危及器官多,要求剂量分布较均匀。与前后二野对穿照射或四野盒式照射相比,3D-CRT有明显的剂量学优势[14],3D-CRT技术可以使射野和肿瘤的外轮廓适形,铅门遮挡能减少危及器官暴露在射野内,降低受累剂量[15]。
由于3D-CRT照射范围相对较大,极易导致患者发生放射性直肠炎、放射性膀胱炎等急性不良反应,从而对患者的放疗进程及生活质量造成不良影响[16]。调强放射治疗(Intensity Modulated Radiation Therapy,IMRT)在增加肿瘤放疗剂量的同时有效地减少对靶区周围组织的照射,有效地保护周围正常组织,从而降低患者的急性毒副反应发生率。Rapid Arc在IMRT基础上,除了多叶光栅、剂量率可调外,还引入了机架旋转速度,机架旋转过程中射线出束、剂量率、射野形状、机架旋转速度同时可变、可调。Rapid Arc技术最大优点是在不降低剂量分布的同时,减少了治疗时间和机器跳数,提高了靶区的生物效应[17],减少了由于患者不自主运动造成的照射中器官运动误差和靶区移动误差,提高了治疗的精确性。
本研究比较了宫颈癌术后Rapid Arc与3D-CRT计划的剂量学差异。研究结果表明,两种计划均可满足靶区处方剂量的要求。Rapid Arc计划的D1%、D99%、平均剂量(Dmean)、均匀指数(HI)、适形指数(CI)均优于3D-CRT计划,差异有统计学意义(P<0.01),说明Rapid Arc技术具有更好的靶区剂量分布、均匀性与适形性。
宫颈癌术后小肠落入盆腔,且肠道粘连致其活动受限,所以小肠是盆腔放疗的主要剂量限制性器官,如果小肠受照体积增大,易引起小肠放射性损伤的发生。骨盆、直肠和膀胱在盆腔内的位置相对固定,在宫颈癌术后放疗中也是受影响最多的危及器官。本研究发现,Rapid Arc计划中危及器官直肠、膀胱、小肠、股骨头的V30、V40、最大剂量(Dmax)、平均剂量(Dmean)均低于3D-CRT计划,差异有统计学意义(P<0.01),说明Rapid Arc技术使危及器官得到了较好地保护,同时高剂量区比重明显下降,降低了最大剂量点剂量。Cozzi等[18]报道,Rapid Arc在靶区覆盖、减少危及器官受照剂量等方面具有剂量学优势,与本研究结果相似。
本研究显示,Rapid Arc计划的机器跳数(MU)、治疗时间较3D-CRT计划明显增加,差异有统计学意义(P<0.01)。分析原因是3D-CRT计划为四野盒式计划,照射野少,因而MU、治疗时间较短;Rapid Arc计划采用共面双弧计划,延长了MU和治疗时间。但是,考虑到Rapid Arc技术靶区剂量分布、均匀性与适形性更好,更好地保护靶区中危及器官,仍推荐宫颈癌术后接受Rapid Arc治疗。
蒋军等[19]报道,10例宫颈癌患者术后接受Rapid Arc治疗,白细胞下降、放射性肠炎、放射性膀胱炎发生率分别为20%、20%和10%,1年、2年生存率分别为100%、100%,与本研究结果相似。但由于本组病人数量较少,宫颈癌术后Rapid Arc的疗效需要大样本、长期随访观察。

