尤文肉瘤化疗后并发播散性水痘-带状疱疹病毒感染一例
丁 潇,夏志宽,杨蓉娅,王文岭
临床资料
患者,男,22岁。因腹部皮肤出现水疱1周、伴腹痛,于2016年8月就诊。患者因右小腿尤文肉瘤在肿瘤科进行常规化疗;1周前,患者腹部及四肢出现4枚绿豆大小水疱,同时伴有右侧腹部皮肤疼痛不适,1周内水疱迅速蔓延至全身。肿瘤科按丘疹性荨麻疹给予甲泼尼龙40 mg每日1次静脉滴注,氯雷他定10 mg每日1次口服,炉甘石洗剂、莫匹罗星软膏每日2次外用,连续用药3 d后水疱仍继续增多。幼年曾有水痘病史(具体年份不详)。体格检查:体温波动于37~39℃,血压80/140 mmHg(1 mmHg=0.133 kPa),一般情况不佳,纳差、睡眠尚可、二便正常。右肺呼吸音低,左肺呼吸音粗,肝脾未及,双下肢无水肿。皮肤科情况:面部、阴茎及阴囊非凹陷性水肿,全身广泛分布直径1 mm~1 cm水疱,疱壁紧张、未见脐凹,疱液清亮,尼氏征阴性,水疱周围有红晕,部分水疱破溃、结痂(图1a,1b)。实验室及辅助检查:血常规:白细胞1.12×109/L[正常值(4~10)×109/L],红细胞2.6×1012/L[(4~5.5)×1012/ L],血小板37×109/L[(100 ~ 300)×109/ L],血红蛋白 71 g/L(120 ~ 160 g/L);丙氨酸转氨酶301 U/L(0~40 U/L),总蛋白53.4 g/L(60~80 g/L)。
请皮肤科会诊,考虑病毒感染性皮肤病。因患者使用糖皮质激素后病情仍未控制,建议停用甲泼尼龙并完善相关辅助检查。水疱组织病理示:表皮内疱、细胞间水肿、棘层松解及海绵形成、可见气球样变与病毒包涵体(图2)。免疫组化染色示p63、Ki-67、CD34、CD99均阴性。单纯疱疹病毒DNA<500(<500 copies/ml),单纯疱疹病毒抗体Ⅰ(IgM、IgG)阴性,单纯疱疹病毒抗体Ⅱ(IgM、IgG)阴性。水痘-带状疱疹病毒聚合酶链反应(PCR)检测结果阳性。最后诊断:播散性水痘-带状疱疹病毒(VZV)感染。治疗:注射用阿昔洛韦0.5 g每日3次静脉滴注,重组人α-干扰素30 μg隔日1次肌内注射,维生素B1注射液100 mg、甲钴胺注射液500 μg每日1次肌内注射;消毒创面并保持干燥;同时针对血常规异常给予升白细胞和血小板、补充蛋白及血容量等支持治疗。2 d后,患者面部及外生殖器水肿逐渐消退,水疱疱液颜色变深,创面干燥;4 d后原有水疱开始干涸,无新发皮损;1个月后,水疱结痂脱落,基底恢复良好(图1c,1d)。复查血常规:白细胞总数4.04×109/ L,红细胞3.8×1012/ L,血小板138×109/ L,血红蛋白114.0 g/ L;丙氨酸转氨酶9 U/L,总蛋白65.2 g/L。一般情况较前好转,饮食睡眠可。9个月后,患者因尤文肉瘤多处转移死亡。
讨论
水痘发病后,免疫功能正常者可获得较持久的免疫力,再次感染的几率很小。既往有水痘病史而再次发生水痘者,称之为再感染[1]。水痘再感染的发生较为罕见,且症状往往轻微。查阅文献,国内尚无水痘再感染的相关报道;国外近5年也仅有3例报道[2-4]。其中,1例基础疾病为多发性骨髓瘤患者,在硼替佐米化疗期间出现巨细胞病毒感染并发VZV再激活或再感染;另1例为老年男性肺腺癌(ⅢB期)患者,在顺铂和培美曲塞4周期化疗时出现水痘及水痘性肺炎;而1例19岁男性是在接触水痘患者后出现了水痘再感染。本例尤文肉瘤患者幼年疑有水痘病史,近期基础健康状况较差,化疗期间出现发热、全身广泛分布的水疱,糖皮质激素治疗后皮损加重,水疱组织病理符合病毒感染模式,水疱组织PCR检测VZV阳性,经抗病毒治疗后皮损消退。但因患者临床皮损未见明显脐凹,亦未呈现经典的沿神经节段带状分布,而表现为全身泛发的水痘样皮损,且水疱组织病理未见明显毛囊表皮细胞气球样变性,故无法明确区分其属于播散性带状疱疹或水痘再感染,而诊断为VZV感染可能更合理。
带状疱疹与水痘均为VZV感染所引起。特异性细胞免疫抑制可能是病毒再激活和发生播散的主要原因。细胞免疫功能受损者带状疱疹的发病率和严重程度均上升,而且容易发生播散性带状疱疹,并发系统受累。在接受细胞毒药物化疗或免疫抑制治疗患者中,1年内带状疱疹的发生率约30%左右,约1/3发生播散性皮损;接受大剂量糖皮质激素治疗的患者,发生带状疱疹几率也增加。
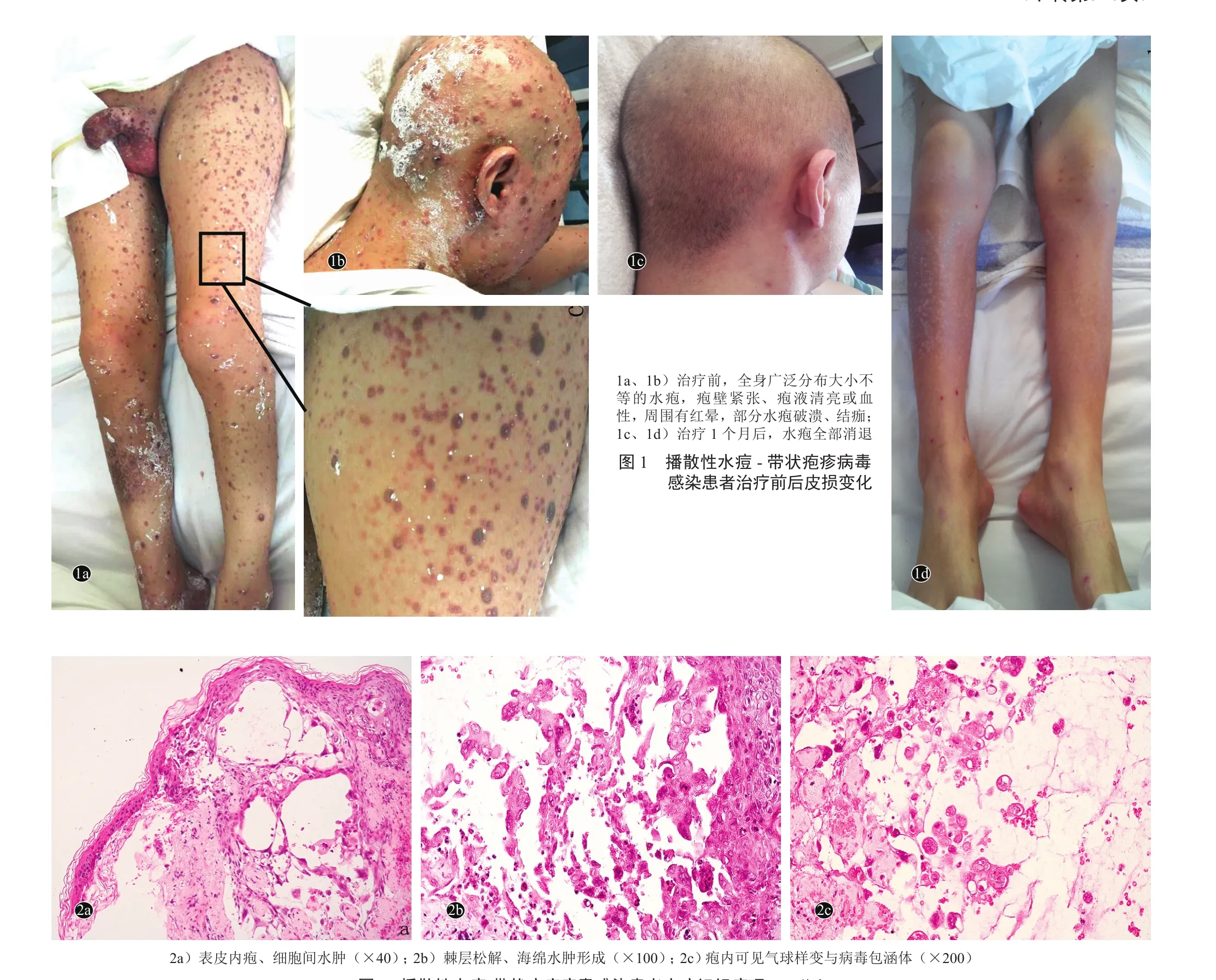
图2 播散性水痘-带状疱疹病毒感染患者水疱组织病理(HE染色)
本例患者有肿瘤的多处转移,且下半身感觉减退,故疼痛感觉受限。因此,初起的、无规律散在分布的水疱并未引起肿瘤科医生的足够重视,而使病情进一步进展,出现了全身泛发性皮损,当然皮损的泛发也可能与患者化疗所致的免疫抑制有关。

