公共卫生支出是否提高了居民健康水平?
——基于宏观和微观数据的实证分析
●王杰杰 何 辉
一、引言
人口老龄化、气候环境恶化以及“亚健康”日渐严重,使得医疗健康问题备受关注。全民健康是国家实现经济快速发展、保持社会稳定的重要保障。著名经济学家阿罗指出,医疗卫生服务领域的不确定性及供求双方的信息不对称导致市场失灵,因此需要政府制定卫生政策,规制卫生系统。医疗卫生属于典型的准公共物品,存在免费搭车问题,且具有外部性,成本与收益不匹配,必须由政府干预,弥补其外部性。此外,医疗卫生服务是解决贫困难题的重要方式。政府通过制定卫生政策,提供公共卫生产品与服务来解决市场失灵问题,以提高居民健康水平并消除贫困,实现此目标的重要前提是有足够的经费支持,即公共卫生支出保障。政府提供公共卫生支出的首要目的是保障居民健康,同时公共卫生支出具有一定的经济增长效应。
改革开放后我国经济飞速发展,人民健康需求不断提高,但政府财力有限,公共卫生支出不足。1997年中共中央、国务院《关于卫生改革与发展的决定》提出政府卫生投入增长速度不低于财政支出增长速度的目标。2003年“非典”的爆发使政府进一步意识到公共卫生体系的不完善及公共卫生投入的欠缺。此后,公共卫生支出持续高速增长,年增长率保持在10%以上,尤其是医疗卫生服务支出及医疗保障支出,例如2008年公共卫生支出年增长率超过40%,彰显了政府对卫生和国民健康的重视程度。除持续增加公共卫生支出外,为了合理配置医疗卫生资源,保障居民健康,政府还启动了医药卫生体制改革,全面调控药品及诊疗价格,推进“医药分开”,取消药品加成,完善药品供应保障制度。
国内外学者对于公共卫生支出对健康是否有积极作用还存在分歧,且公共卫生支出存在边际产出递减的特性,即公共卫生支出达到一定规模后,随着公共卫生支出增加,新增卫生支出的健康边际产出递减,此外世界银行(2002)提出公共卫生支出的健康产出效应受政府的干预和管理影响。在我国公共卫生支出不断增加以及医药卫生体制改革的背景下,研究公共卫生支出与居民健康的关系,明确怎样提高公共卫生投入绩效,更好地促进居民健康状况改善至关重要。因此本文试图通过分别运用宏观与微观两个层面的数据,构建合理的健康指标,解决以下问题:公共卫生支出是否提高了居民健康水平?公共卫生支出对于不同群体的健康效应是否一致?
二、文献综述
早期关于公共卫生支出及居民健康水平的研究大多利用跨国数据,在宏观层面研究公共卫生支出和健康的关系。健康水平一般用平均预期寿命、死亡率等指标衡量,研究结果存在分歧。较早的研究者如 Kim et al(1992)利用 117 个发展中国家的数据实证分析证明公共卫生资源对婴儿死亡率并没有显著作用,此后Barlow et al(1999)及 Milleret al(2002)等证明公共卫生支出的健康效应不明显。但也有学者得出相反的结论,如Bidani et al(1997)通过对35个经济欠发达国家数据分析证明公共卫生支出对居民平均预期寿命作用显著,对低收入群体的作用比高收入群体作用更明显,且Gupta(2001)、Wang(2002)、Sharmi-stha(2003)及 Gani(2009)等也利用跨国数据证明公共卫生支出对居民死亡率、婴儿死亡率及5岁以下儿童死亡率等有显著负效应。
由于跨国数据存在可比性问题,且对公共卫生支出与健康的关系研究尚无定论,很多学者尝试采用一国国内跨地区数据研究该问题。Ivaschenko(2005)以不发达国家俄罗斯77个地区的分组数据研究表明公共卫生支出对寿命有长期影响,该影响与贫困率大小相关。
Crémieux(1999)与 Mayer et al(2005)分别利用发达国家加拿大和美国各州公共卫生支出以及婴儿死亡率数据,同样得出了公共卫生支出对健康有显著作用这一结论。
此后对该问题的研究逐渐由宏观层面深入到微观层面,少数研究者开始利用微观调查数据研究公共卫生支出对个人健康的影响。利用微观数据进行研究,自变量指标要准确反映个体健康水平,如自评健康等;此外需控制个人及家庭层面相关变量,如收入变量。Farahani(2010)采用印度第二次全国家庭健康调查数据,控制个人、家庭以及州层面的相关变量,分析公共卫生支出对不同年龄组个体死亡率的影响,结果证明公共卫生支出的健康效应存在结构性差异,对青年人和老年人健康效应更为明显。 此外,Gertler(2012)、Chou(2014)等也利用微观数据证实公共卫生支出对健康有积极影响。
公共卫生支出的健康效应是如何产生的呢?根据Grossman的健康需求模型,可将健康需求视作一种商品,每个人拥有一定的健康存量,随年龄增长而被消耗,但可通过教育、卫生、生活环境等进行健康投资(Grossman,1972)。公共卫生支出是政府解决医疗卫生市场失灵的一种有效政策工具,可以通过特定的传导机制从医疗卫生供给和需求侧发挥作用,引导资源在医疗卫生领域重新配置,进而影响居民健康状态。从供给侧来看,公共卫生支出主要用于医疗服务体系和公共卫生服务体系,为公立医疗机构、农村基层医疗机构以及社区医疗机构等提供经费补贴。在医疗服务体系中,政府对医疗机构的补贴,一方面增加了医疗机构、医疗设施、医护人员数量,减少了患者就医的时间成本和交通成本,使患者能够及时得到治疗 (Morgan et al,2005;Akinkugbe,2009); 另一方面,优化医疗设备,提高医护人员专业技能与素质,使患者得到更高水平的医疗服务,有利于疾病康复(Derose et al,2011)。在公共卫生服务体系中,公共卫生支出用于改善公共卫生环境,开展卫生宣传、健康教育、重大疾病监控预防及食品药品监管等项目。Derose(2011)提出公共卫生支出可用于提高饮水质量与安全、污水处理等改善生活环境方面,对公众健康有重要影响。此外,增强居民健康意识,促进预防接种,鼓励居民定期体检,提高疾病预防能力也有利于居民健康(Akinkugbe,2009;Lasse,2011)。从需求侧来看,公共卫生支出主要用于公共医疗保障体系,建立全面覆盖城乡居民的公共医疗保障制度,提高居民对医疗服务的购买力,降低居民的医疗负担。医疗保险降低了医疗服务的价格,减少病人医疗费用,提高了个人就医的财务可及性,可增加住院人数、延长住院时间、增加各种疾病的手术治疗数量,大大降低因病返贫的机率,满足居民的健康需求(Ardeshir,2006;Chen et al,2011)。
纵观国内外相关研究,发现现有文献在分析公共卫生支出对居民健康的影响时,主要存在以下两个问题:第一,对于衡量居民健康的宏观指标,大多选择单一指标如人均预期寿命、婴儿死亡率、孕产妇死亡率、总体死亡率等,采用单一指标可能存在片面性,无法全面反映居民的健康状况。对于衡量居民健康的微观指标,一般选择自评健康指标(SRH)、营养及热量摄入指标、身体测量指标如身体质量指数(BMI)及身高等,这些指标因可获得性较强而被广泛应用,其中营养及热量摄入、身高、BMI等指标较为客观,但单一指标可能存在片面性;自评健康较为主观,但无法避免“辩解偏误”问题。第二,现有研究一般单独使用微观数据或宏观数据研究公共卫生支出与健康的关系。健康不仅与社会、经济、环境、卫生等因素有关,也受遗传、教育、年龄、收入、生活方式等个体异质性因素影响。微观数据虽然能反映个体的教育、年龄、收入等个体特征差异,但存在统计学上的“层次推论”问题,且无法考察经济、环境污染等影响健康的因素,宏观数据虽然能反映社会、经济、环境等宏观因素对健康的影响,但无法多维度准确描述居民个体健康的不同,无法证明公共卫生支出对不同群体健康影响的差异性。
基于以上分析,本文拟利用2004-2016年全国30个省份(除西藏外)的宏观数据,以婴儿死亡率、孕产妇死亡率以及总体死亡率作为衡量居民健康水平的宏观指标,考察公共卫生支出对居民健康的总体影响,再以2004-2015年CHNS微观调查数据,构建结合人体功能和症状的综合指标QWB,作为衡量居民健康的微观指标,实证分析公共卫生支出对不同群体健康影响的差异性。
三、实证分析
(一)基于宏观数据的分析
1、模型构建。根据宏观健康生产模型,一个地区的居民健康水平会受经济、社会、教育、环境、卫生等因素影响,为避免单个健康指标的片面性,本文分别以婴儿死亡率、孕产妇死亡率以及总体死亡率作为衡量居民健康的宏观指标,构建以下计量模型:

其中下标i和t分别表示省份和时期,H为居民健康水平变量,模型Ⅰ、模型Ⅱ、模型Ⅲ中分别用婴儿死亡率(IMR)、孕产妇死亡率(MMR)以及总体死亡率(PMR)表示;P 表示人均公共卫生支出;G、M、A、U、E、F 为一组控制变量,表示一个地区的经济、医疗、社会、教育与环境等特征,分别用人均GDP、每万人拥有的执业医师数、65岁以上人口占比、城镇化率、初中升学率以及工业废气排放量表示。
由于西藏地区医疗体系与其他省份差异较大,本文选取了全国2004-2016年30个省(除西藏外)的数据,实证数据主要来自《中国统计年鉴》和《中国卫生和计划生育统计年鉴》。为了消除价格因素的影响,本文将人均公共卫生支出各变量及人均GDP均以1990年价格为基期,用CPI指数进行调整;为了把各解释变量与健康间的非线性关系转化为线性关系,使序列平稳化,降低异方差对回归结果的影响,本文将各变量均做自然对数处理。

表1 各变量描述性统计
2、实证结果。运用Eviews7.2对各序列用ADF检验法进行单位根检验,检验结果各变量均服从二阶单整,通过单位根检验,且经过Johansen检验,发现变量间存在协整性关系。首先分别对上述三个模型用固定效应和随机效应进行拟合。本文宏观数据年份较短,样本数量较少,固定效应模型相对于随机效应模型对样本数量要求更少,应用范围更广泛,另外通过Husman检验,结果拒绝了随机效应模型,因此本文最终选择固定效应模型。估计结果显示,在控制其他变量的情况下,公共卫生支出对婴儿死亡率、孕产妇死亡率以及总体死亡率影响均显著,且系数均为负,表明公共卫生支出对居民健康有积极作用。

表2 宏观数据回归结果
上述三个模型均未考虑内生性问题,可能会导致回归结果有偏差,影响实证结果的准确性。模型存在内生性问题的原因有以下两点:首先,虽然上述三个模型控制了经济、卫生、社会、教育、环境等可能影响居民健康的一组变量,但是影响宏观健康的因素较多,无法全部列举,因此可能遗漏了某些同时影响公共卫生支出与居民健康的因素变量,使方程存在内生性问题。其次,公共卫生支出可能与居民健康相互作用,存在双向因果关系,公共卫生支出会影响居民健康,同时政府在作出公共卫生支出分配决策时,可能也会考虑各地区居民的健康状况,故有必要考虑模型的内生性问题。对于短时期样本,通常可以选择采用动态广义矩估计(GMM)法解决内生性问题。广义矩估计GMM又可分为差分GMM和系统GMM,其中系统GMM增加了差分变量滞后期作为工具变量,相对来说解决内生性问题更为有效。本文模型Ⅳ、模型Ⅴ和模型Ⅵ分别以婴儿死亡率、孕产妇死亡率以及总体死亡率作为被解释变量,将滞后一期的人均公共卫生支出作为工具变量,采用系统GMM估计,经Sargan检验,P值均大于5%,不存在弱工具变量问题,即工具变量有效。
从模型Ⅳ、模型Ⅴ和模型Ⅵ估计结果来看,GMM法估计结果与固定效应模型结果基本相同,人均公共卫生支出对婴儿死亡率、孕产妇死亡率和总体死亡率均存在显著的负向影响,即对居民健康有显著正效应,人均公共卫生支出每增加一个单位,婴儿死亡率、孕产妇死亡率以及总体死亡率分别会降低2.7%、3.4%及2.0%。在控制变量中,人均GDP对降低婴儿死亡率、孕产妇死亡率及总体死亡率效果最为显著,其次是每万人拥有的执业医师数,经济发展及医疗资源的增加可降低死亡率,改善健康。工业废气排放量对婴儿死亡率及总体死亡率有显著的正向影响,即废气排放量的增加会提高婴儿死亡率及总体死亡率,这与近年来空气污染加重、呼吸道疾病导致死亡人数逐年增加的现实相吻合。城镇化率对总体死亡率有显著负向影响,目前尚未实现城乡基本医疗服务均等化。城镇化水平提高,更多居民能享受较好的医疗服务,有利于整体健康状况的改善。65岁以上人口占比在10%的水平上对孕产妇死亡率及总体死亡率有显著影响,而初中升学率对各项死亡率指标基本无显著影响。
(二)基于微观数据的再检验
1、模型构建。根据Grossmam健康需求模型,健康水平除与经济发展水平、城镇化水平、受教育水平等因素有关,还受居民自身的性别、年龄以及收入等因素影响,因此构建如下健康需求方程:

其中下标i和t分别表示个体和时期,H为居民健康水平变量;D、DT、FT、PE、MI为公共卫生支出变量;X 代表个人特征变量。
2、指标选择。健康水平指标:基于指标的可获得性和准确性,本文以2004-2015年中国家庭营养健康调查(CHNS)数据为基础构建QWB指标,以QWB指标衡量居民个体健康状况。QWB指标因包含行动指标 (MOB)、生理活动指标(PAC)、社会活动指标(SAC)以及症状/情况指标(CPX)四个方面的评价指标,可全方位评价个体的健康状况,但对数据要求较为严格。我们将QWB指标的各分指标等级、定义及权重设计如表3,通过公式:QWB=1+MOB+PAC+SAC+CPX计算每个个体的健康水平得分,0表示死亡,1表示完全健康。

表3 QWB指标定义及权重表
公共卫生支出指标:由于公共卫生支出是分地区宏观指标,无法与微观数据相匹配,且CHNS数据库中并没有直接的公共卫生支出变量,为更准确地反映公共卫生支出变量的变化情况,借鉴李华等 (2013)以及李佳(2014)等的做法,用医疗卫生可及性、公共卫生环境与服务、公共医疗保障水平三个方面的指标代表公共卫生支出变量,研究公共卫生支出与健康水平的关系。医疗卫生可及性是指能持续规范地为居民提供内容合适、数量合理且容易获得的医疗卫生服务(朱莉华,2009)。医疗卫生可及性主要用到附近医疗机构的距离表示。到附近医疗机构的距离反映了当地医疗机构的数量,距离附近医疗机构越远,则公共卫生投资越少,该变量是公共卫生支出的减函数;公共卫生环境与服务用饮用水类型、厕所冲水类型以及近期是否体检来表示,其中饮水类型、厕所冲水类型反映当地公共卫生环境,近期是否体检则反映公共卫生服务水平。健康教育及体检服务是公共卫生服务的重要内容,居民定期体检,说明当地公共卫生支出水平高,公共卫生服务工作到位;医疗保障水平用是否有公共医疗保险来表示。是否有公共医疗保险反映了当地公共医疗保障体系的建设情况,参加医疗保险的人数越多,说明当地公共医疗保障体系越完善,覆盖范围越广。
控制变量:在我国,居民健康水平存在明显的城乡差异,且不同社会经济状态的人健康状况也各不相同(尹庆双,2011),因此参考已有文献我们将户籍、收入以及年龄作为主要特征变量,研究公共卫生支出对不同群体健康水平的影响差异性。此外,我们还控制了受教育年限、性别、婚姻状况变量,以及代表生活方式的是否锻炼、是否抽烟、是否饮酒等变量。
3、数据处理。CHNS是一项由我国国家营养与食品安全研究所、疾病预防控制中心与美国北卡莱罗纳大学人口中心合作开展的用于研究我国经济社会转型对居民营养与健康状况影响的调查。该调查分别于1989、1991、1993、1997、2000、2004、2006、2009、2011 和 2015 年 共 开展了10次,基础调查区域包括辽宁、黑龙江、江苏、山东、河南、湖南、湖北、广西、贵州等9个省份,2011及2015年每年新增3个省市。调查采用多阶段分层抽样整群抽样方式,对每省抽取收入不同的2个市4个县,从中随机抽取220个社区,构成约含7200个家庭、19000个个体的样本。由于抽样方法科学严谨,调查数据代表性强,具有权威性,被较多微观经济学家使用。该调查时间跨度较大,且每期的调查内容变动较多,为保持QWB指标的完整性与统一性,我们选择了2004-2015年9个省份的调查数据。对调查数据进行如下处理:将未填写完整或存在“不确定”观察值的问卷,视为无效问卷,予以删除;由于儿童与成年人调查内容差异较大,本文将个体年龄控制在18岁以上,经处理得到2386个样本。
2004-2015年总样本共2386个,其中城市样本为1258,占总数的52.7%;女性样本为1290,占总数的54.1%,城乡与男女比例大致保持平衡。为分析公共卫生支出对不同群体健康影响的差异性,本文把户籍、收入和年龄作为居民的主要个体特征。为避免通货膨胀对收入的影响,本文以1990年为基期,对收入进行调整。经统计分析不难发现,城市居民的健康状况要好于农村居民,高收入者的健康状况略好于低收入者。本文根据联合国世界卫生组织的年龄划分标准,将居民按年龄划分为青年(18-44 岁)、中年(45-59 岁)、老年(60 岁及以上),从年龄角度比较居民健康状况,随着年龄的增长,QWB的值逐渐减小,健康状况逐渐变差。

表4 不同样本的健康状况描述性统计
4、实证结果。为验证公共卫生支出对居民健康的影响,以总样本进行回归。回归结果如表5显示,到附近医疗机构距离、饮用水类型、厕所冲水类型、近期是否体检以及是否有公共医保均对QWB有显著影响,其中距附近医疗机构距离以及近期会否体检均在1%的水平上对QWB影响显著,到附近医疗机构距离对健康水平影响为负,到附近医疗机构距离每增加一单位,个体健康水平降低8.6%,距离医院越远,患病情况下无法得到及时救治,对健康越不利;定期体检可及早发现疾病、治疗疾病,有利于居民健康状况改善;饮用水类型以及厕所冲水类型在5%的水平上对健康影响显著,饮用自来水以及使用自动冲水马桶,则公共卫生环境较好,可减少疾病的传染,有利于居民健康;是否有公共医保在10%的水平下对QWB影响显著,医疗保险提高了患者就医的财务可及性,增加了患者及时就医的可能性,有利于改善健康状况。综上,与宏观数据的检验结果基本一致,公共卫生支出从三个角度分析均对居民健康水平存在显著影响。个人特征因素中,年龄对居民的健康状况影响最为显著,有负向影响,年龄越大,患各种慢性病的几率越高,健康状况越差;其次户籍和收入水平也会对健康产生一定影响,生活在城镇地区,收入水平越高,可享受的医疗卫生资源越丰富,越有利于居民健康;而受教育年限、婚姻状况、性别对健康的影响较小;在生活方式方面,坚持体育锻炼,以及饮酒对健康有正向影响,保持运动及适当饮酒对健康有利,而是否抽烟对健康则无显著影响。
以不同户籍、不同收入水平以及不同年龄的样本分别回归,检验公共卫生支出对不同群体健康影响的差异性。对比城市组和农村组回归结果不难发现,到附近医疗机构距离对城市居民的影响更显著,可能的原因是城市医疗机构医疗资源丰富,而农村地区主要医疗机构为村卫生室和乡镇卫生院等,这些医疗机构资源相对匮乏,只能提供基本医疗服务,不具备治疗大病的条件,由于就诊的低成本和便利性,居民通常选择附近的医疗机构就诊(杨清红,2012),在患病严重的情况下,即使能够得到及时的医疗服务也无法治愈;此外厕所冲水类型、饮用水类型及是否有公共医保则对农村居民的健康影响更大。
从收入水平差异性角度分析,距附近医疗机构的距离及是否有公共医保对低收入居民的健康影响更显著,可能的原因在于与高收入者习惯性选择高级别医疗机构就诊不同,低收入者更愿意就近选择医疗机构,距附近医疗机构越近,对低收入者健康越有利;低收入者更倾向于选择公共医疗保险,而高收入者选择范围更广,可能选择保障水平更高的商业医疗保险。
从年龄差异角度分析,各年龄组间近期是否体检以及是否有公共医疗保险对居民健康影响差异较大,是否体检对健康的影响随年龄增大而增强,可能的原因在于癌症、高血压、糖尿病等慢性病是影响中老年群体健康的常见病,这些疾病早发现早治疗可治愈,因此通过定期体检发现疾病、及早治疗对中老年人的健康更为有利;而是否有公共医保对健康的影响则随年龄的增大而逐渐减弱,可能的原因在于相对于年轻人来说,老年人因参加医疗保险导致医疗服务利用的增加较少(潘杰等,2012)。
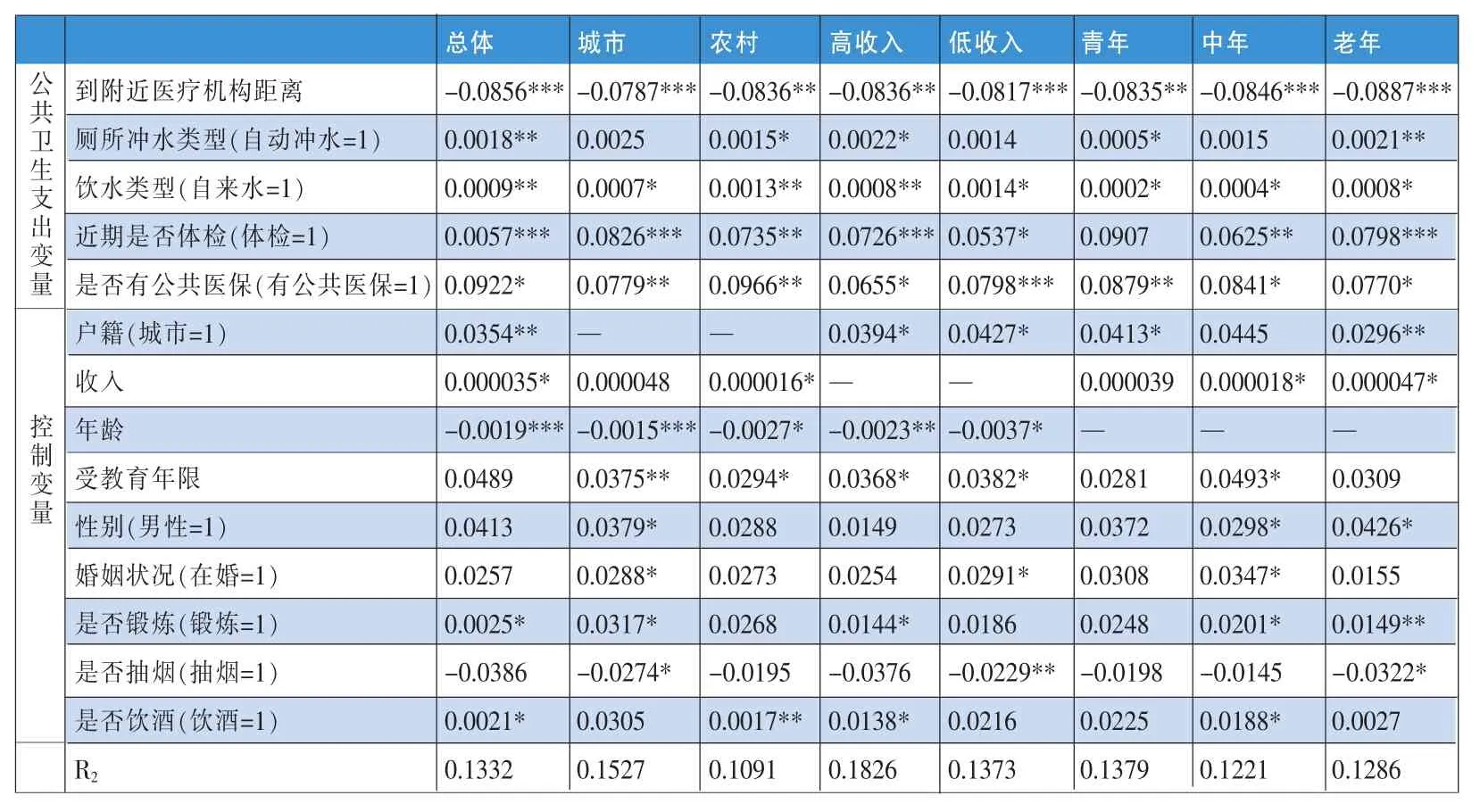
表5 微观数据回归结果
四、结论及政策建议
本文利用全国2004-2016年30个省份的面板数据分析发现,在控制其他影响居民总体健康因素的情况下,公共卫生支出对居民健康具有积极作用。但由于宏观层面的数据无法研究公共卫生支出对不同群体的健康影响差异,因此我们利用CHNS2004-2015年调查数据进行对比分析,结果发现公共卫生支出主要通过提高医疗卫生可及性、改善公共卫生环境与服务、优化医疗卫生保障系统,促进居民健康状况的改善,其中医疗卫生可及性对低收入、老年居民健康影响更显著,公共卫生环境与服务对农村、老年居民健康影响较大,医疗保险对农村、低收入居民健康影响更大。总体上,公共卫生支出对弱势群体的健康影响更大。据此,本文提出以下政策建议,优化公共卫生支出,提高居民健康水平。
第一,坚持增加公共卫生支出。首先,坚持政府在医疗卫生领域筹资的主体地位,结合税收优惠等调控政策,合理引导社会资金投入,降低居民个人医疗支出负担。其次,提高医疗卫生服务水平,改善公共卫生环境和服务水平,扩大医疗保险覆盖率,尤其需要增加健康教育投入,以及预防性医疗服务的保障支出,加强健康教育,提高居民疾病预防意识,鼓励居民定期体检。
第二,建立有针对性的公共卫生支出方案。首先,在公共卫生支出分配中,适当向农村地区倾斜,改善农村地区公共卫生环境,逐步提高农村基层医疗机构医疗条件,制定农村地区定向培养医生专项计划,以培养更多优秀的医护人员,提高乡村医生的薪资待遇水平,鼓励更多年轻专业的全科医生到农村工作,提升农村基层医疗机构服务水平。其次,提高低收入群体医疗保险参保资助力度,鼓励更多低收入群体参加公共医疗保险;建立健康扶贫专项基金,为低收入群体提供大病医疗保障,为医保报销后医疗费用支付仍有困难者提供医疗救助,解决因病返贫难题。最后,建立老年医疗保险以及老年人口体检专项计划,为65岁以上老年人提供免费健康体检服务和充足的医疗保障;开展老年人健康知识讲座,关注老年人心理健康,宣传老年常见疾病的预防与治疗方法,提高老年人健康素养水平,养成定期体检、及时就医的意识,提高老年人医疗服务利用率,满足日益增加的老年人健康需求。■

