英国养老服务体系:经验和发展
柴化敏
一、英国老龄化和老年人口健康状况
1930年英国65周岁以上的老年人口占总人口比例达到7.2%,是继法国(1890年)和瑞典(1890年)之后第三个宣告进入老龄化的国家。从老龄化发展速度来看,老年人口占比翻一番(至14%),英国用了45年(1930—1975年),相比之下,法国用了115年(1860—1975年),瑞典用了85年(1890—1975年),美国用了69年(1944—2013年),英国的速度明显更快。截至2016年,英国65周岁以上和85周岁以上老年人口分别为1180万人和160万人,分别占总人口的18.3%和2.4%(UK Office for National Statistics,2017)。据预测,到2040年,英国65周岁以上老年人将增长到总人口的24.2%,85周岁以上高龄老年人数将翻一番增加到340万人。同时,16~64周岁劳动年龄人口将从2016年的64%下降到58%。这意味着到2040年,不到三个劳动年龄人口要抚养一个老人(UN Population Division's World Population Prospects, 2017)。
随着老龄化加剧,人口预期寿命延长,最近二十年的数据表明英国老年人的健康状况可能并没有得到显著改善。1980—2013年,英国人口平均预期寿命从73.7周岁增加到81周岁(略高于2013年OECD的平均预期寿命79.9周岁)。以65周岁老年人的健康生命年指标来看,自2000年以来,女性在2005—2007年达到10.7年,2010—2012年达到高峰11.2年,随后下降到10.9年;男性在2005—2007年达到10.2年,2010—2012年达到高峰10.6年,随后也回落到10.3年。最近的一项研究表明,在19个发达国家的个人健康生命年的排名中,英国仅位居第12位(Murray et al.,2013)。
从老年人生活自理能力(ADL)指标来看,21%的男性和30%的女性存在生活能力障碍,需要照护;22%的男性和33%的女性存在工具性生活能力障碍(IADL)。其中,17%的男性和26%的女性报告生活自理能力(ADL)照护需求没有得到满足;而12%的男性和15%的女性报告IADL照护需求没有得到满足(UK Office for National Statistics, 2015)。从慢性病指标来看,400万老年人(其中65~74岁老年人的36%,75岁以上老年人的47%)报告有慢性病,占65岁以上老年人的40%。到2018年,预计老年人慢性病的医疗和照护需求将达到50亿英镑。如果剔除年龄相关的疾病,到2030年,有慢性病或失能老年人将达到625万人,占总人口的9%(UK Office for National Statistics,2015)。
可以看出,英国人口老龄化和老年人健康状况问题都在进一步加深。
二、英国养老服务体系发展历程
作为世界上第一个工业化国家,英国也是世界上最早建立社会保障制度的国家之一。其福利制度最早可以追溯到17世纪的工业革命初期颁布的《伊丽莎白济贫法》(Elizabethan Poor Law,也称《旧济贫法》,1601年)。当时的贫困院为贫困者提供大量的食物和工作,同时还为没有经济来源的儿童、老年人和残疾人提供专门的救助服务。之后还涌现出互助社、友爱社等组织,通过缴纳会费而得到医疗照护,但因财务无法负担导致难以为继。其后有民营保险公司取代互助组织,但由于其以营利为目的的属性,无法使广大国民普遍获益。此后社会保险交由国家开办,才使国民生活得到切实保障。正式的全民社会保障制度是在20世纪30年代世界经济危机之后。以1946年全民医保(National Health Service Act)颁布实施为标志,英国养老服务体系①“养老服务”的概念目前还没有统一,在国外很多情境下属于长期照护(Long-Term Care)的范畴,或是直接被表述为长期照护服务,并且许多有关养老服务的统计也是统计长期照护内容。为此,本文养老服务内容就是指长期照护服务[包括医疗护理(即Health Care)和日常生活照护即(Social Care)]。经历了从逐步完善、迅速发展到陷入困境而又不断改革调整的曲折过程,简要时间表见表1。

表1:英国养老服务体系发展历程
(一)20世纪初至40年代——养老服务体系起步阶段,提供基本医疗保障
20世纪初,英国政府开始解决社会养老问题,出台了与老年人退休金相关的一系列政策和法规。1908年通过《养老金法案》(The Old-Age Pensions Act);1911年,英国政府颁布《全民保障法》(National Insurance Act),规定国民医疗卫生服务的保险费由被保险人、雇主与政府三方共同分摊,但保障对象仅限于受雇者和部分低收入者,是强制投保的社会保险,这是后来建立的全民医保的雏形。第一次世界大战和经济“大萧条”催生了凯恩斯主义,提出国家干预的重要性。1942年,著名的《贝弗里奇报告》宣告面世,为福利制度的建立提供了完备的理论基础。报告的主要目标是要为全体公民未来的老年生活建立一个最低的生存保障。1946年《国民健康服务法》(National Health Service Act)的颁布确立了英国全民免费医疗保障制度①国民保健费用均由政府和医院支付,资金不是来自个人的保险费,而是来自税收。民办医院和公立医院实行国有化,按所在地划归地区委员会管理,保证人人都能享受到充分而平等的医疗保障。。至此,凡全国国民以及境内居民,一律纳入保障范围。
(二)20世纪50—60年代——养老体系逐步完善,医疗和养老照护服务全面建立
第二次世界大战的结果是政府对经济和社会政策的干预增强了,老年人成为所有政党争取的一支重要的选举力量。1948年英国通过《国民救助法》(National Assistance Act),要求地方政府给老年人、残疾人和无家可归的人提供住房和其他一些服务。几年后为更有利于老年人,英国政府将国民救助改为补助待遇,变原来的短期待遇为长期待遇。1965年《国民保障法》(National Insurance Act)通过,建立一系列全面的社会保障制度,为国民提供全面基本保障。《国民保障法》《国民健康服务法》《国民救助法》的实施,使英国拥有最完备的老年人社会保障法律体系,成为英国福利国家制度的重要组成部分。这一时期的福利制度在一定程度上改变了国家的职能和政府的运作方式。政府进一步加强其在福利制度中的地位,真正成为福利国家的核心和主体。
(三)20世纪70年代——养老体系迅速发展阶段,建立独立的养老照护服务机构
20世纪60年代,英国仍没有独立部门实施和管理养老服务[最先使用的是Social Service一词,后来使用“社会照护(Social Care)”一词],其职能由几个不同部门共同行使,如中央的内务部、卫生部和住房部、教育和科学部都涉及社会养老服务,地方上福利和卫生部门也都有这方面的业务,但各个部门之间分散管理、缺乏协调的弊端很快暴露出来。
1970年,英国通过《地方政府社会服务法》(Local Authority Social Services Act),建立了统一的“个人社会服务制度”(Personal Social Service)。由社会工作者和辅助员工为老年人、残疾人、精神疾病患者以及有特殊需求(如残疾)孩子的家庭和其他弱势群体提供生活照护和支持。根据法律规定,地方当局要成立独立部门——社会服务部(Social Service Department),简称SSD负责当地养老服务计划、实施和安排,评估每位老人的养老服务需求。SSD在机构设置上基本由四部分构成,即福利服务机构(包括老年公寓日间照护机构)、社会工作专业服务组、培训研究机构和行政机构。这一阶段养老服务体系建立并迅速发展。它们还与其他组织机构(如NHS、民间和私立机构及教育服务、检查部门、警察机构等)进行合作。其服务质量和绩效考核由社会服务检查委员会(Commission for Social Care Inspection,CSCI)行使,并向政府和公众公布结果。
与免费的医疗服务不同的是,养老服务供给并不是完全免费的,而是采用“使用者付费”原则,依据对个人收入和财产的评估(mean-test)决定是否免费以及费用支付比例大小。只有当财产和收入低于规定的资产数额时,或者没有其他家人照护的独居老人才能享受免费的照护服务。对于费用标准,全国并没有统一的支付标准,而是由地方政府决定,通常取决于地方政府的财政状况。由于政府放宽财产评估准入门槛,使低收入老人很容易就能得到养老服务而进入机构,使得当时私立老人之家、护理之家(Sheltered and Nursing Homes)快速发展。至此,英国老人养老服务体系,包括医疗和社会照护服务全面建立。但这一时期,社区化服务政策并未被明确采纳。
(四)20世纪80—90年代——养老服务体系改革阶段,引入内部市场机制减轻财政压力,提出并实施社区照护服务
20世纪80年代以来,西方诸多福利国家面临经济发展衰退、巨额财政赤字、失业率居高不下、人们对高税负不满,高福利的社会政策难以为继。人们开始反思以往的福利制度,认为福利制度使得政府开支增加、经济效率受损,同时带来贫困陷阱。于是开始主张将福利提供者由“公共部门”转向“市场部门”,同时倡导个人、家庭和社会共同承担责任。改革的主要目标是将市场机制引入到社会服务的供给之中。政府不再兼顾筹资者和服务提供者的双重角色,服务提供开始更多地交由市场中的非营利组织与营利组织来完成,鼓励私营部门和志愿组织参与,减少由公共机构直接提供的服务。
1990年,建立在1989年《以病人为中心白皮书》(Working for Patients)和1991年《社区服务白皮书》(Caring for People:Community Care)基础之上的《NHS与社区服务法》(National Health Service and Community Care Act)颁布,是自1948年NHS实施以来对NHS医疗体制进行的第一次重大改革,第一次在中央政府提供的医院医疗服务和地方政府提供的养老服务之间架起一座桥梁,同时对老人养老服务推行社区照护服务。
NHS改革坚持“以一般税收为基础,政府分配预算,向全社会国民免费提供医疗服务”的原则,实现医疗服务中“钱跟着病人走”的思路。在此市场中,将NHS分为购买者与提供者,原先相关的国家医疗管理机构变成了医疗服务的购买者,负责分析居民的医疗需求,代表国家与服务提供者订立承包合同购买服务,而不再行使医院管理职能和提供服务职能,提供者只有通过提供比以往更优更廉的服务,并经过竞争,才能获得购买者的合同以继续经营。
社会照护服务推行“就地老去(Aging in Place)”的长期照护政策目标,采取的主要措施包括:一是促进社会服务、日间照护与短期临托照护发展,使民众能够在社区接受照护服务;二是重视居家照护,为家庭照护者提供保障和支持,评估家庭照护者的需要;三是在需求评估的基础上进行服务设计和个案管理,以提供高品质的成套服务,符合老人偏好;四是照护服务主要通过市场化的方式交给非营利机构和营利机构,鼓励他们积极参与兴办长期照护服务项目,政府部门转变为筹资角色;五是明确长期照护转为地方权限的照护模式,财务责任由地方政府承担,经费由社会安全预算转移为地方政府预算;六是引进照护管理制度(Care Management System)以掌握老人的照护需要,提供以需要为导向的服务模式(OECD,1996)。
值得一提的是,英国的老年人长期照护服务一直被整合在一般社会服务体系内,服务对象以年龄区分为儿童(16岁以下)服务及成人服务两大类型;服务类别则分为一般失能、精神障碍及智能障碍照护。直至1999年,以老人为主体的长期照护体制才被单独讨论。老人长期照护皇家委员会(The Royal Commission on Long-Term Care for the Elderly)提出“关怀老人:长期照护——权利与责任”报告书(With Respect to Old Age:Long-Term Care——Right and Responsibilities),并主张以税收为筹资基础提供全民免费的长期照护服务。但英国卫生部于2000年提出“NHS计划——回应皇家委员会关于长期照护的报告”(The NHS Plan——The Government's Response to the Royal Commission on Long Term Care),拒绝了皇家委员会这项主张,认为应该通过提升照护服务质量和建立完整服务提供体系,维系全体老人的健康及独立性。2000年颁布的《社会服务标准法》(Care Standard Acts),规范了全国照护服务品质,并成立国家社会服务标准监督委员会(National Care Standards Commission)来监督及确保服务的有效性、可负担性及品质。其他重要的政策修正包括:NHS支付照护机构的所有护理照护费用;通过贷款、协助房屋修缮或提供居家照护服务等多元服务,尽可能协助老人留在家中,避免老人过早进入机构等。
2001年,英国政府通过《老年人全国性服务架构》(National Service Framework for Older People),这是英国第一个特别针对老人照护的整合型十年计划,旨在通过照护标准的建立,降低医疗卫生服务及长期照护服务提供的差异,确保老人能够获得公平、高品质以及整合性的医疗和长期照护服务。
(五)21世纪之后——医疗和照护服务体系整合阶段,满足老人医疗和照护的双重需要,进一步减缓财政压力
自1948年全民医保体系建立到1998年,医疗卫生服务与社会服务分属卫生部和地区政府两个不同的部门管理(除了北爱尔兰,自1973年一直采取医疗和社会服务统一提供)。同时,NHS内部的服务又涉及全科服务、社区卫生服务、精神卫生服务、医院急诊服务等多个体系和服务机构,服务体系在多个机构之间割裂且呈碎片化,服务提供者众多且缺乏沟通,导致出现服务衔接困难、重复服务和资源浪费等问题,从而造成了居民利用服务时存在困难并产生不满。
1998年,政府提出医疗卫生服务和社会服务在三个方面相互融合:战略规划、服务委托和提供。1999年实施的《健康法案》(Health Act 1999)要求卫生部和地区政府联合创建独立机构,作为独立服务提供者,使卫生部和地区政府联合购买、提供和使用服务更加便利。
目前,以提高老年人长期照护需求的全面性、可得性、持续性、高质量、高效率和高价值为目标的医疗和照护整合服务,已经作为英国卫生战略规划的一部分,被视为提高国民健康和福利水平的重要基石。2013年4月1日,最新的《健康和社会保健法案》(Health and Social Care Act)开始正式实施;2014年《照护法案》(Care Act)颁布,对已经施行六十年的社会服务法律制度进行全面修订。在威尔士,2014年《社会服务和福利法》(Social Services and Wellbeing Act)实施,提出当医疗和照护融合进展不充分时,政府有权加快二者融合。
另外,英国政府最近几年采取了各种不同试点方案,比如基于本地社区和居民需求促进服务整合,2013年由全科医生(GP)主导成立临床执业联盟(Clinical Commissioning Groups,CCGs),通过加强地方政府与当地CCGs的合作,以鼓励医疗和照护服务融合。2013年试点建立“更好的养老服务基金”(Better Care Fund,即原来的整合转移基金/Integration Transformation Fund),通过创建唯一风险池基金,交由CCGs和地方政府联合使用。2014年,养老服务预算达到53亿英镑。通过NHS与地方政府的合作,降低行政管理成本,简化服务流程,并使各种服务有效衔接与融合,为老人提供高质量的服务。
这些试点大多数刚刚开始,现在评价其效果还为时过早。
三、英国养老服务体系现状
(一)组织架构
传统上,养老服务体系主要由主管医疗服务的国家医疗卫生部(NHS)和主管社会服务的地方政府社会服务部(SSD)两大体系共同负责(见表2)。前者是免费的,隶属卫生部,主要负责提供与医疗相关的服务,如初级医疗、老年医院、居家护理、社区心理卫生服务等。后者隶属就业和退休保障部,需要对个人收入和财产进行评估才能决定是否免费以及费用支付比例。负责管理与提供各类社会服务,如日间照护、生活照护。主要承担对老年人的照护需求评估、建立需求评价体系,根据评估结果决定老年人享受的照护服务内容,服务信息发布、养老资源配置、服务购买等具体工作。正如前文所述,目前特别是英格兰正在对这两大服务进行整合试点改革,以使养老服务体系更加高效、节约成本,最终为老年人提供高质量的长期照护服务。

表2:中央和地方的组织架构
(二)养老服务体系的四大服务项目
1. 居家照护(Home Care)
居家照顾一般针对的是居家但活动不太方便的老年人。根据老年人的身体、经济和需求状况,由照护者提供每天几次或者每周几次的服务,包括助洁、做饭、穿衣、个人照护、送餐上门等生活服务以及注射、吃药等需要一定医护知识的服务。这类服务很多由公立或者慈善机构提供,很多慈善机构提供这种服务是免费的。另外,还有很多志愿者也可以帮助老人买东西、清理花园以及陪老人聊天等。
2.社区内医疗服务(Health Carein Community)
在全民免费医疗服务体系中的“初级医疗卫生”(Primary Care Model)中,包括老人在内的每个患者都有一位全科医生(General Practitioner,GP)。GP与NHS中的家庭健康服务局(Family Health Service Authorities)建立契约,担任社区内健康服务工作,并扮演二级医疗服务(Secondary Care Services)“守门人”(Gatekeeper)的角色,负责在老人病重或有特殊需要时进行住院等转诊服务。根据1992年统计资料,65~74周岁老人平均每年看6次家庭医生,75周岁以上7次,16~44周岁只有5次,可见老人对于医疗的需求属于较高的群体。
3.地方政府社区支持服务(Local Authority Community Support Service)
主要由SSD提供以下服务:
(1)日间留院(Day Hospital),提供康复和护理服务。
(2)日间照护中心(Respite and Day Care),为老人提供日间照护服务,晚上需回家,老人也可一周有几天接受日间照护。日间照护中心在家庭照护和院舍照护之间架起了一道桥梁,满足老人的各种需要。例如,有医院式的日间照护,也有社区中的社会服务机构来运作,还有提供专家式专门性照护的日间中心,如针对痴呆症老人提供服务的日间照护中心。日间照护中心除在白天向老人提供饭食服务、康乐服务及社会功能性服务外,还提供身体与心理功能康复服务,以及为老人照护者提供的喘息服务。许多民营的养老服务机构都可以提供这种短期的托养服务。
(3)社工支持(Social Worker Support),大部分由SSD的社工提供,但也有一些志愿者组织提供。社工提供所有年龄层的服务,相比之下老人并不是优先服务人群,且大多数是由社工助理人员而非专业社工提供服务。
4.机构照护(Residential Care),包括下列形式和内容:
(1)住院照护(Hospital Care)。主要由NHS提供,医生协助重病老人住院转诊。为降低住院带来的高昂的成本,英国三分之一的健康部门已经尝试努力降低这种长期性的住院服务费用。
此外,临终照护服务是为临终者(Terminally Ill or Dying Patients)提供关怀照护的服务(Hospice)。这类服务既有机构照护,也有家庭照护和由专业人员为老人提供家庭照护,包括为住在自己家里的临终老人提供免费的医疗和照护服务。
(2)护理院(Nursing Homes)。这类服务一般针对的是鳏寡孤独、生活自理能力较差、需要长期照护、缺乏家庭支持的老人。这类老人的照护工作量大,往往超出其家庭的承受能力。除了基本的生活照护服务之外,还有专业的医疗、康复和护理服务等。这些机构受到严格的管制,并被要求符合一定的标准,譬如每天24小时都要有合格的护理人员。
(3)养老院(Residential Care Home)。养老院面向非失能的老人提供助餐、助浴、助行、助厕等服务,同时由全科医生提供老人在养老院中的医疗服务。
(4)老人公寓(Extra Care and Sheltered Housing)。这是一种为生活基本能够自理、对他人依赖不大并且有人照护的老年人提供服务的设施,一般是平房或者是专门建的养老院。公寓有医疗、保卫人员,还配有紧急呼叫装置,相对独立,有个人隐私空间,但是也有服务和公共的休息区域。这种模式的养老院占护理机构的大部分比例,因为它比较适合大部分的老年人。
目前英国65周岁以上老人中大约有10%的人接受机构照护。
(三)服务提供主体
20世纪90年代以来,英国开始在社会服务领域建立“准市场”机制,鼓励私营部门和非营利组织充当直接服务提供者,政府则尽量减少充当服务供给者的角色,更多的是充当政策制定、监管、评估以及购买服务的角色。因此,养老服务体系越来越多地呈现出多元化和市场化的特点,政府直接提供服务的比例越来越小,更多的是依靠民营养老服务机构和慈善组织为老年人提供各种养老服务。
1.地方政府
与国民健康服务体系(NHS)由国家资助完全免费不同,接受政府提供的社会服务,首先要经过个人收入和财产调查审核,且由于申请的人员较多,还需要较长时间的等候期。因此,许多民间资本和慈善组织开始为老年人提供各种养老服务。
如图1所示,1988年政府主办的养老机构占据市场主体,但是进入1990年之后,盈利机构的占比日益增加并越来越占据市场主体,而政府主办的养老服务机构市场占比越来越低。
2010年,居家养老服务的提供者中,地方政府仅占11%,由私人提供的比例则高达74%(见图2)。

图1:1998-2000年养老服务机构市场产值(百万磅)
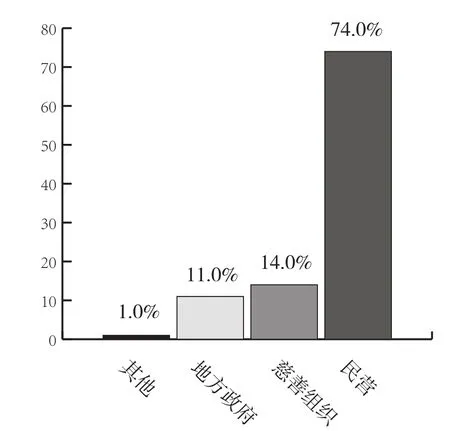
图2:英国居家养老服务供给主体(%)
另外,由地方政府建设运营的护理院仅占16%,由私人运营的护理院比例则高达63%,还有21%的护理院是由慈善组织建设运营的(王莉莉,2014)。
特别值得一提的是,在英国,即使是政府投资建设的养老院,也没有税收、贷款或者用地方面的优惠,它们和民营的养老机构一样,都要根据市场规律来运作,各种补贴也都是直接支付给老年人,并不存在给予养老院的建设补贴或者运营补贴等资金方面的支持。
2.民营机构
英国养老服务主要由民营部门提供,他们会根据市场的需要进行严格调查,包括当地的人口数、老年人口数、目标人群的数量和购买力,以及已有的养老服务市场情况,如养老服务机构的种类、规模,再根据市场调查结果来决定自己的目标人群和服务定位,另外还会考察当地的房价(因为老年人一般会把房子出售以支付养老院的费用,他们通常会估算房子出售之后能够入住养老院的年数)、交通等情况,综合判断之后再去银行贷款投资,然后开办运营。
英国的民营养老院种类很多,从普通型到豪华型都有,费用每年两万英镑到十万英镑不等,老年人可以根据自己的身体、收入情况来自由地选择想要入住的养老院。英国有许多著名的民营护理机构,如英国护理公司(Care UK)有90多个护理之家和8000余名工作人员,步柏(BUPA)公司在190个国家设有400余万个护理之家。这种私立的护理机构费用高,但设施、条件都比政府办的要好。
3.非盈利组织/志愿者
这部分群体也为英国老年人提供了大量的养老服务,目前英国主要的老年非盈利组织有“关心老年人协会”(Age Concern)、“全国照护老年人学会”(The National Corporation for the Care of Old People)和“帮助老年人协会”(Help the Age)等。除了非盈利组织之外,还有一些非正式的服务提供者,如家庭成员、朋友、邻居等,也为老年人和残疾人提供了大量的服务。2001年,英国有590多万名非正式的志愿服务者,他们绝大部分来自社区志愿组织,其中大部分(250万—340万人)是女性。
从上述分析可见,在英国养老服务体系的混合型福利模式中,国家、社区、志愿组织和民营的服务之间构成了相互支持、相互补充的关系。政府主要充当政策制定、管理监督、出资购买服务等角色,社会服务的主要事务则交由民营企业和志愿组织来承担,这样不仅给予了后者更大的发展空间,也能最大程度地丰富社会服务的种类和项目,更好地满足老年人的需求。
(四)资金来源
关于医疗服务资金来源:NHS提供的医疗服务来源于税收,老年人完全免费。
关于长期照护服务资金来源:地方政府SSD提供长期照护服务需要使用者支付部分或全部费用,因此是由政府和老年人个人共同支付的。如果老年人个人财产低于14250英镑/年,照护服务费用全部由地方政府来买单。如果老年人个人财产在14250英镑/年至23250英镑/年之间,政府每支付250英镑,老年人需另外再支付1英镑/周。例如,如果一位老年人个人财产为20000英镑,就需要另外支付23英镑/周。如果老年人个人财产在23250英镑/年以上,则需要完全自费购买照护服务。
根据照护质量委员会(Care Quality Commission,简称CQC)的统计,在2012—2013年间,仅英格兰对成年人社会服务支出达172亿英镑,其中有89亿英镑(52%)用于65岁以上老年人。就社会养老服务的总体支出而言,以英格兰地区为例,2007年社会养老服务总支出为175亿英镑,其中大约有64%资金来自于政府支出(包括全民医保制度、个人社会服务和残疾人社会保障给付),而包括使用者付费和其他私人支出在内的私人资金仅占总支出的36%。因此,英国长期照护服务筹资形成了以政府财政支出为主导的多元筹资模式。
目前英国政府面临巨大的财政支出压力,一方面,老年人口数量不断增长,养老服务需求不断增大。另一方面,随着退欧以及经济不景气带来更多不确定性,政府不得不削减这一开支导致越来越多的老人照护需求无法得到满足,如前文所述,17%的男性和26%的女性报告生活自理能力(ADL)照护需求没有得到满足,而12%的男性和15%的女性报告IADL照护需求没有得到满足(UK Office for National Statistics, 2015)。而且原来住院的免费医疗现在转变为居家照护,个人必须承担部分支出,老年人照护费用压力由政府转移到个人。老年人照护费用支出如何筹资已经成为英国养老服务领域面临的一个重要问题。
根据2014年照护法案的规定,对于政府提供的照护服务费用支出开始实行“封顶线”原则,即由于老人目前很难知道未来需要多少照护服务以及未来居住的照护环境变化,为避免照护经济负担给个人带来巨大压力,当照护费用(不包括个人日常生活成本支出,比如房租、食品等)超出地方政府设置的最高线,超出的部分全部由政府负担。而这一规定原计划2016年执行,但被推迟到2020年4月实施。
(五)监管评估
各地方政府都有专门负责评估、监察的机构对提供的养老服务进行监督管理,如英格兰的照护质量委员会(Care Quality Commission)、苏格兰的社会服务监察会(The Care In Spectate)等。其工作职责包括:制定政策、护理院的注册与管理、监督服务质量、接受和处理投诉、公布养老服务机构信息、监察服务机构、公布监察结果、发布年报信息等。
如苏格兰的社会服务监察会就是这样一个监察机构。该机构在苏格兰有17个办公室,负责整个苏格兰地区养老服务机构的监察和管理,每年都会联合其他如卫生、警察、社会工作等部门对儿童、老人以及成年人的服务质量进行监督。机构每年都有一个检查规划,但实际上绝大部分都是突击检查,检查和评估主要是从环境、服务、工作人员、管理人员等几个方面进行,评估结果在每年的10月份公布在网站上。根据评估结果,会给予不同的处理意见,包括提高和改进服务的建议、要求等,甚至可以暂停或关闭评估不合格的养老机构。此外,还受理公众对养老服务机构的投诉,并和相关部门沟通。
(六)护理服务的人力资源问题
系统化、专业化培训是提高老年照护服务质量的根本途径,英国2012年成人社会照护岗位163万,其中,直接护理工作岗位占76%,专业人员岗位占比达到6%。与专业化服务相配套的是发达的职业培训市场,英国的老年护理服务课程内容丰富,培训手段多样化。
四、英国长期照护需求评估体系
(一)长期照护服务内容
长期照护服务包括两个部分:一部分是为老人提供照护服务,另一部分是对家庭照护者提供社会支持和帮助。
1.老人照护服务
日常生活工具的提供;包括提供日常生活照护或上门护理服务的居家照护;社区生活支持和活动;日托;中间照护服务;机构照护;安宁/缓和/临终照护;经济支持;信息提供和照护建议等等。其中,“中间照护”(Intermediate Care)是在病人住院出院之后和回到家中康复之前,转诊到护理之家或其他照护机构,进行康复或其他健康促进服务,目的是为降低医院床位使用率,减少住院支出,并为老人提供在医院和居家照护之家的缓冲期得以康复。根据2014年新照护法案,这一项目将在2020年为老人免费提供最长六周的过度照护服务。
2.对家庭照护者的服务
日托喘息、家庭照护者津贴等方面的支持和帮助(这部分内容将在下文“家庭照护者的支持政策”部分详细阐述)。
具体长期照护需求评估的实施过程见图3,这是根据2010年更新后的《公平的照护服务》(Fair Access to Care Services)整理得到的。
(二)评估主体

图3:英国老年人长期照护服务需求评估过程
当老人需要照护时,地方政府(如前文所提到的SSD)有义务为每位老人进行个人照护需求评估[在北爱尔兰,是健康和社会服务信托(Health and Social Care Trust)而不是地方政府]。一般由职业治疗师、护士或社工组成的照护专业团队代表SSD对老人进行评估,以避免不同机构重复评估。
(三)评估标准
由于照护服务是各地方政府负责管理和实施的,所以在英国一直以来没有统一的老人照护需求的评估标准。评估标准完全取决于当地政府决策及其财政状况,可能会产生“相同需要,不同待遇”问题,违反照护服务的公平原则。2014年英格兰颁布照护法案(Care Act),第一次施行全国统一的评估标准和评估流程,而英国其他地方的评估标准差异仍然较大。
以英格兰为例,老人在满足以下三个条件的情况下,地方政府必须提供照护服务:一是老人出现生理、心理/认知或疾病方面的问题;二是导致无法实现两个或多个日常生活能力等需要;三是严重影响老人福祉。
老人照护服务需求评估等级统一分为四级:轻度、中度、重度(substantial)以及极重度 (critical)。
轻度:无法执行一到两项个人日常活动能力、家庭角色或社会角色。
中度:无法执行几项个人照护或日常生活能力,不能维持几个工作、教育或学习,不能承担一些家庭或社会角色。
重度:出现虐待或疏忽的情况,无法执行大部分的个人照护或日常生活活动,不能维持几项工作、教育或学习,不能承担大部分的家庭或社会角色。
极重度:申请者受严重虐待或疏忽的情况。同时,评估过程中,个人在独立自主、健康、安全、个人或居家的日常生活、社交及家庭关系、个人角色以及责任负担等方面的情况都纳入考量范围。
由于各地政府对照护需求服务负责,所以对为哪一种程度的需求类型提供服务并不尽相同,由各地政府综合考虑自身财政状况、可供提供服务的资源和当地老人的期望决定。2012年,英国大约有82%的地区将“重度和高度”失能老人作为提供服务的门槛,剩下18%的地区将“中度或轻度”失能老人包括进来。
(四)评估内容
1.财产评估
当老人符合如前所述的三个条件时,地方政府就必须提供或为照护对象购买必要的机构照护、社区或居家照护。与医疗服务不同的是,照护服务不是免费的,个人必须支付部分或全部费用。如前文所述,当财产和收入高于规定的财产数额时,老人必须承担部分或者全部照护费用。只有当财产和收入低于规定的资产数额时,或者没有其他家人照护的独居老人才可以享受完全免费的照护服务。
个人支付多少和比例主要依据个人财产情况,房产、养老金、社会保障补助等都是评估的内容。“以成本为基础”是被广泛采用的原则,而且以不降低个人收入至最低生活保障的25%之下为标准。个人储蓄也会被作为个人资产考虑到财产评估范围。
在英格兰,机构照护费用有统一的收费标准,个人必须支付部分或全部费用。对于非机构照护费用,卫生部为各地政府提供个人收费指南,各地政府在指南规定的框架下决定个人支付比例。在英格兰,对于非机构照护服务,地方政府除了直接提供照护服务外,还可以依据老人的要求将照护费用支付给老人,由老人自己购买照护服务。对于机构照护服务,地方当局有统一的支付标准,但不同地方差异很大。
唯一例外的是苏格兰。1999年老人长期照护皇家委员会在“关怀老人:长期照护——权利与责任”的报告里提出老年人免费照护制度,英格兰、威尔士和北爱尔兰都拒绝了这一提议。而苏格兰一开始也是拒绝的,但从2002年开始实行免费照护服务。
2.需求评估及照护方案的设计
专业评估团队一般根据老人日常生活是否困难以及困难程度等方面做出评估。2010年更新后的《公平的照护服务》(Fair Access to Care Services)将评估过程分为接触(Contact)、整体(Overview)、专家(Specialist)、家庭照护者的需要(Carer's Needs)与完整(Comprehensive)五个阶段,依据评估结果研究并设计老人的个性化照护方案(Personal Care and Support Plan)。
照护方案的内容主要是具体如何满足老人的照护需要,包括:老人需要哪些照护服务;照护服务所能够满足老人需要的程度;老人是否达到政府提供照护的前三个条件;政府可以提供哪些照护服务;个人照护预算(Personal Budget);政府是否直接支付照护费用以及支付多少和频率;等等。
根据2014年颁布的照护法案,老人的需要和愿望是设计照护方案的核心。例如,如果老人更愿意呆在家里得到照护,那么方案里就必须考虑老人的这一需求。评估和照护方案会考虑什么对老人最重要,平衡老人的幸福感和相应的风险。同时还会考虑照护服务对老人其他生活方面的影响以及对老人幸福感的影响。例如,过去老人的照护需求不允许他参加户外活动,但是老人又特别想参加的情况下,现在进行评估和做出照护方案时必须考虑到这一点。评估团队做出照护方案,并将方案反馈给老人本人。另外,当老人需要紧急的照护时,地方政府则必须提供紧急照护服务,而不是先进行评估。
此外,由于地方政府对老人需求评估负责,这意味着即使老人没有提出申请,当地政府也有义务对老人进行评估。即使老人没有达到前文所述的“地方政府必须提供照护服务”的三个条件或财产评估标准,地方政府评估后仍有义务为老人设计照护方案,提供其他相关照护服务信息和满足照护需要的方案(比如私人经营的照护服务方面的信息)。
3.照护方案的实施和调整
照护方案经过老人同意后,地方政府开始执行老人照护方案,包括提供相应的照护服务或者直接向老人支付照护费用。照护方案在执行的前三个月会根据老人照护需要的执行和满足程度进行调整,之后一年调整一次。当老人认为照护需求或财务状况发生变化时,也可以随时申请调整方案。
五、贫困和低收入人群养老问题
(一)为贫困和低收入老人提供养老津贴
英国政府对处于贫困线以下的低收入或无收入家庭成员给予养老补助。最低养老金是维持公民的最低生活水平、避免其沦入贫困深渊的最后防线,是英国养老保险体系的最终“兜底”,其目标人群是社会的穷人或弱势群体,甚至没有资格领取国家基本养老金的人。该基金的领取是基于家庭调查而选择性发放的,是1908年养老金法百年后的遗产。2010年,最低养老金为每人每周97.65英镑,和国家基本养老金一致;或者每对夫妇每周202.4英镑,高于国家基本养老金,这就是贫困和低收入老人的主要收入。
此外,政府还为高龄老人提供高龄津贴。年满80岁的老人无养老金,或者因缴费时间不足领取最低养老金的高龄老人,可以领取的高龄津贴(每周58.5英镑)。
(二)为困难老人提供养老服务
政府为无人照护且有生活自理能力的老人提供了收费较低的老人公寓,为孤寡、残疾老人提供社区内免费专业工作人员照护服务。另外,为帮助失能程度较严重者能够独立生活,独立生活基金(Independent Living Fund)亦会斟酌提供部分现金补助(OECD,2011)。
六、英国医养结合实施进程
(一)当前英国医养结合面临的主要问题
由于养老服务体系分属不同部门、不同层级的政府负责,在提供全面照护服务方面造成服务整合困难。一般而言,医疗服务由卫生部负责,属于中央政府;养老服务由地方政府SSD负责,属于县(County)层级别。此外,住宅由区层级别(District)负责,各层机关权责分散给服务协调带来很多问题。由于各机构行政法规差异,提供服务收费差异,执行理念与重点也不一致,导致服务、财务和人力资源无法统筹发展和管理,阻碍完整和连续地为老人提供照护服务。医疗服务和老年人养老服务的差异见表3。
当前英国医养结合面临的具体问题包括:一是不同服务之间相互协调形成相互补充和全面的养老服务方面存在资源整合的困难。二是职业整合困难,即工作方式和理念存在差异。三是难以确定不同体系之间养老服务支出和预算的分摊。四是跨系统间的领导和管理人员难以确定。
(二)医养结合措施和试点
近几年改革的一个重要目标是改变目前服务的碎片化,通过地方政府主导的健康与福利委员会促进社区卫生服务、医院服务、社会保健服务与公共卫生服务的整合,大力发展初级卫生保健和社区卫生服务,通过整合当地多个相关利益方及不同部门的资源,加强服务路径的优化衔接,提供更多的居家服务、社区康复及辅助服务以降低慢性病的负担,减少急诊和住院,进而节省卫生资源,提高人群健康水平。
2013年,英格兰NHS作为国家整合服务协调组织的重要成员之一,签署了国家性的整合服务框架——“整合医疗和社会服务:我们共同的责任”,其中详细阐述了如何克服中央层面障碍以及地方政府如何在现存框架下整合当地不同机构实现服务整合。2014年,新照护法案把二者整合的责任落到各种不同组织上。目前英国很多地区采取各种NHS与地方政府整合的方案并积极进行了试点,包括将卫生服务和社会服务的预算进行合并、整合管理机构等,实现医疗卫生服务和社会服务统一管理。例如合并预算形式包括“更好的养老服务基金”(Better Care Fund)和“个人预算”(Personal Budgets)试点,整合人员包括“整合服务开拓者”(Integrated Care Pioneer)和“健康和福利董事会”(Health and Wellbeing Boards)试点,合并计划形式“可持续性和可转移的计划”(Sustainability and Transformation Plans)等。
英国医疗体制和养老体制的整合实践表明,医疗和养老整合并不一定要经由机构体制相互结合,也可以采取目标取向,或是经费取向,采用明确的准则将财务合在一起使用,强调不同机构间的协调合作,并增进各专业人员间的彼此了解。
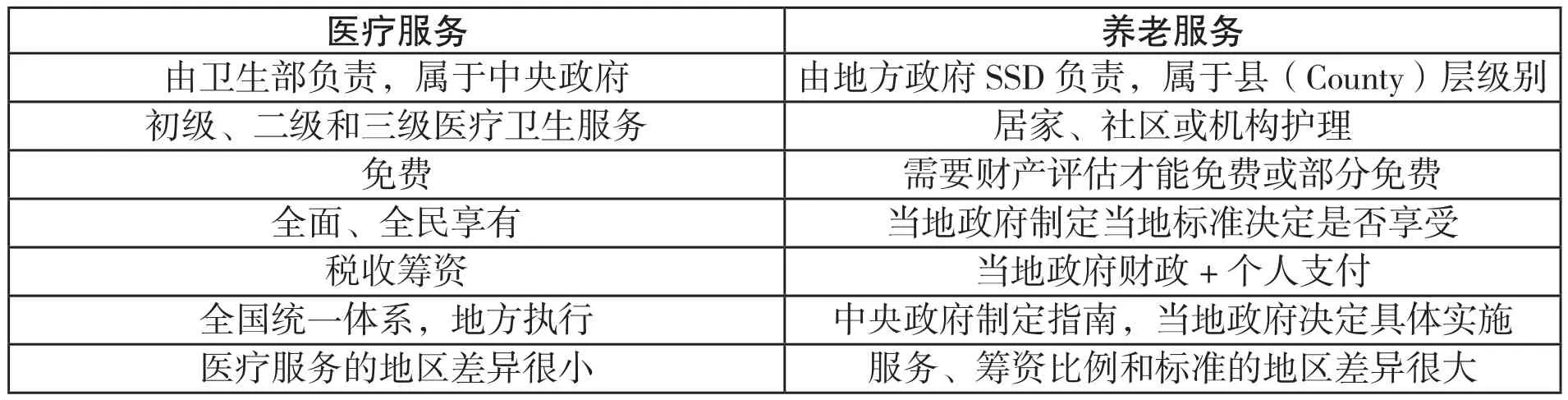
表3:英国医疗服务和老年人养老服务的差异
七、家庭照护者的支持政策
在英国,家庭成员并没有法律义务要对父母或家庭成员(配偶和未成年人子女除外)提供照护,但除了正式照护,大部分非正式照护都是由家人提供的。对于特别是处于劳动年龄的家庭照护者,一边工作一边照护家人,可能会面临巨大经济压力、身体压力、精神压力和心理压力。
家庭照护减轻了政府财政压力,降低了照护的社会成本,政府为鼓励家庭非正式照护采取了很多措施。英国早在1995年就颁布了《照护者法案》(Carer's Act),规定中央政府设有照护者基本补助。英格兰2014年发布的新医疗法案、苏格兰发布的“照护者权益章程”公开征求意见,都提出照护者有权利要求当地政府在照护方面给予的支持和帮助。具体包括以下措施:
1.照护者津贴
在全英国都是适用的,津贴的目的是为了补偿照护者本来可能从工作获得的收入,尽管并不能完全确定照护者实际可能赚得该收入。
与老年人长期照护需求评估类似的是,家庭照护者必须满足以下四个标准才能得到照护者津贴:(1)照护者必须每周照护35小时以上;(2)被照护者是重度失能;(3)照护者必须年满16周岁而且非全职在校生;(4)照护者月收入低于100英镑或者收入主要来源于各种福利。如果照护者通过了收入和财产评估,他们得到的津贴可能会更高一些。
津贴的计算并不以国民保险缴费为依据,而是依据2010年通过的全民保障照护者补助(National Insurance Career’s Credits),即针对每周照护在20小时以上的照护者,以帮助他们在以后可以领取全额养老金。
2.喘息服务
即采用日托照护或者机构短期临时照护方式。
3.为缓解照护者压力直接照护被照护者
这包括上门提供服务,例如提供老人生活照护、康复护理、健康管理、心理慰藉等服务项目。
4.照护者工作支持
即为劳动年龄段的照护者可以兼顾工作提供支持,这样照护者可以一边照护家人,一边能够在劳动市场上继续得到劳动技能培训并获取新的知识。
此外,还有住房优惠政策,鼓励子女与老年人共同居住等。
八、总结
截至2016年底,英国的65周岁以上和85周岁以上老年人口分别为1180万人和160万人,分别占总人口的18.29%和2.4%。英国老年人选择机构养老的比例为10%左右,90%集中在居家和社区养老。养老机构以民办为主,养老服务的定位是市场化的,政府主要作为服务购买方。以居家养老服务为例,2010年,地方政府提供比例仅为11%,由私人提供的比例高达74%;以护理院为例,由地方政府建设运营的护理院仅占16%,由私人运营的护理院比例则高达63%。同时,即使是政府投资建设的养老院,也没有税收、贷款或者用地方面的优惠,它们和民营的养老机构一样,都要根据市场规律来运作,各种补贴也都是直接支付给老年人,并不对养老院的建设提供补贴或者运营等资金方面的支持。社区照料服务在20世纪80年代被提出并受到重视,以减轻政府财政压力。各地方政府都有专门负责评估、监察的机构对提供的养老服务进行监督管理,他们的工作职责一般包括:制定政策、护理院的注册与管理、监督服务质量、接受和处理投诉、公布养老服务机构信息、监察服务机构、公布监察结果、发布年报信息等。
在老人养老服务需求评估方面,由各地政府进行评估并负责满足服务需求。但长期照护服务不是免费的,评估标准考虑老人身体健康状况及个人收入和财产状况,照护服务需求评估等级分为四级:轻度、中度、重度以及极重度,大多数地方政府只为“重度和极重度”等级提供照护服务。为鼓励居家养老,政府提供诸多支持政策,除了为家庭照护者提供津贴和喘息服务,还评估家庭照护者的需要。
对于贫困和低收入老年人的养老问题,政府目前主要有三项支持政策:为贫困和低收入老人提供养老津贴并作为托底政策、为高龄老人提供高龄津贴、为困难老人提供养老服务。
目前英国也面临医疗和长期照护如何相互融合的问题。首先,医疗和养老分属不同部门负责,医疗服务由卫生部负责,属于中央政府;养老服务由地方政府SSD负责,属于县(county)层级别。自2013年开始采取各种医养结合试点,尝试解决不同制度和部门之间的冲突和衔接等问题。在2013年,英格兰NHS作为国家整合服务协调组织的重要成员之一,签署了国家性的整合服务框架——“整合医疗和社会服务:我们共同的责任”,其中详细阐述了如何克服中央层面障碍以及地方政府如何在现存框架下整合当地不同机构实现服务整合。目前英国很多地区通过NHS与地方政府采取各种整合方案并积极进行了试点,包括将卫生服务和社会服务的预算进行合并、整合管理机构等,实现医疗卫生服务和社会服务统一管理。截至目前,由于各种医养试点方案开始或者正在实施中,试点方案的效果让我们拭目以待。

