HPV、TCT及阴道镜检查在宫颈癌筛查中的临床分析
陈水琴
江苏省启东市第三人民医院妇产科,江苏启东 226200
宫颈癌是妇科常见恶性肿瘤,流行病学统计我国高发地区发病率为6.5~13.3/10万人,仅次于乳腺癌,居妇科恶性肿瘤第2位。近年,随着宫颈细胞学技术和HPV检测技术在宫颈癌筛查中的推广使用,宫颈癌及癌前病变早期检出率提高,在降低宫颈癌死亡率、改善患者预后方面发挥了重要作用。宫颈活检可以明确癌肿病理类型及细胞分化程度,是临床诊断宫颈癌的可靠依据之一。文章现以2015—2017年于该院行宫颈癌筛查的10 000例妇女为研究对象,分析探讨HPV检测、TCT联合阴道镜筛查宫颈癌的临床价值,现报道如下。
1 资料与方法
1.1 一般资料
以于该院行宫颈癌筛查的10 000例农村籍妇女为研究对象,诊断资料齐全,依据诊断流程不同将入选病例分为两组。实验组(5 000例):年龄35~65岁,平均(47.6±10.4)岁;孕次 1~7 次,平均(1.9±0.5)次;产次 1~3 次,平均(1.4±0.3)次。 对照组(5 000 例):年龄 35~65 岁,平均(47.2±10.1)岁,孕次 1~6 次,平均(1.9±0.4)次;产次 1~4 次,平均(1.3±0.3)次。 两组一般资料差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 筛查方法 HPV检测:患者膀胱截石位,宫颈外口无菌棉擦拭清洁,以一次性宫颈刷经阴道置入至宫颈管,顺时针旋转十余圈刮取宫颈分泌物,取出后保存在特制HPV保存液中无菌密封保存,以专用试剂盒,采用PCR荧光法,对不同分型HPV进行检测,全程质量控制。
TCT检查:以一次性宫颈刷置入宫颈移行带获取分泌物样本(方法参照HPV检测),取出后放入细胞保存液中充分振荡漂洗,密封保存送检。以TCT自动细胞制片机制作薄层宫颈细胞涂片,常规染色固定后,以TCT细胞学检测仪进行扫描分析。
阴道镜活检:患者膀胱截石位,无菌纱布擦拭阴道分泌物,注意保护粘膜上皮,窥阴器充分暴露宫颈,置入阴道镜,观察宫颈粘膜病变情况;常规进行醋酸染色试验和碘试验,镜下观察染色结果和碘着色情况,于试验结果为阳性的病变区域取包含上皮基底层的活检样本,甲醛溶液固定,常规送检病理科,样本处理后进行病理形态学观察。阴道镜检查时间:1周内未行HPV、TCT取材、妇科內诊,阴道超声后24 h阴道用药或阴道冲洗3 d后。
1.2.2 研究方法 两组宫颈癌筛查均避开妊娠期、月经期,筛查前3 d停止阴道冲洗及用药,禁止性生活。实验组:该组患者先行HPV检测,HPV16、18型阳性者直接阴道镜检查和宫颈病理活组织检查,其他型HPV阳性者行TCT检查,TCT异常者再行阴道镜下活检。对照组:患者行TCT检查,异常者再行阴道镜下活检。
1.3 观察指标与评价标准
对比观察两组宫颈癌及宫颈癌前病变筛查结果。HPV检测以RLUs/CO≥0.1为阳性诊断标准。TCT检查参照2001年美国NCI推荐 《新TBS分类标准》,TCT细胞学检测分为正常/炎症(NILM)、非典型鳞状细胞(ASCUS)、鳞状上皮内瘤变(SIL)、鳞状细胞癌(SCC,阳性),前者为阴性,后三者为阳性,其中 SIL分又分低度(LSIL)和高度(HSIL)两种。活检病理诊断参照《病理学》(第7版),诊断结果分为良性细胞改变(BCC)、宫颈上皮内瘤变(CIN)、宫颈癌。 BBC 包括正常和炎症,为阴性诊断;CIN分为I-III级,宫颈癌包括原位癌及早期浸润癌,为阳性诊断[1]。
1.4 统计方法
以SPSS 17.0统计学软件统计分析,计量资料±标准差(±s)表示,行 t检验,计数资料以率(%)表示,行 χ2检验,P<0.05为差异有统计学意义。
2 结果
实验组先行HPV检测,高危型HPV16、18阳性诊断176例,其他HPV阳性诊断462例,高危型HPV16、18阳性者直接阴道镜活检确诊宫颈癌0例、CIN1 44例、CIN2-3 24例,低危型HPV阳性者查TCT 462例中AUS-US 23例、LSIL 6例,后经阴道镜活检确诊宫颈癌0例,CIN3 6例。对照组先行TCT检查,诊断异常116例,后经阴道镜活检确诊宫颈癌2例,CIN1 8例、CIN2-3 18例。两组CIN与宫颈癌阳性检出率与对照组差异有统计学意义(P<0.05),见表 1。
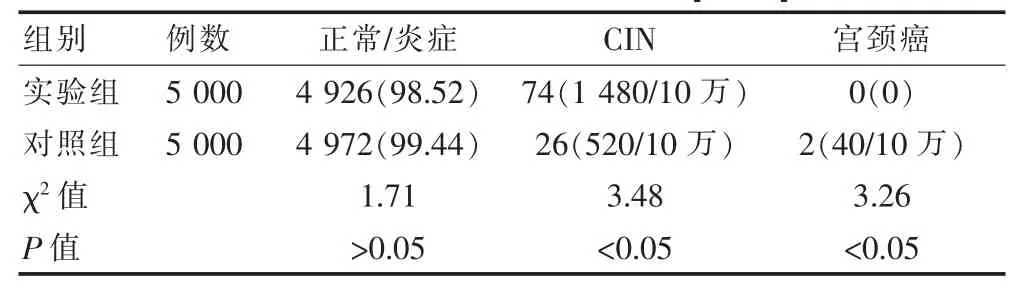
表1 两组宫颈癌筛查结果比较[n(%)]
3 讨论
宫颈癌是现在所有恶性肿瘤疾病中,唯一一种已经确定病因的疾病,95%与感染人乳头状病毒有关。HPV广泛存在于自然界中,是一类特异感染人的皮肤和黏膜上皮的病毒,它主要通过性接触传播。阴道、子宫颈、肛管的上皮和黏膜是HPV病毒侵袭的好发部位,90%的HPV感染是一过性的,不需要特殊处理,半年或一年能自身清除,只有10%左右是持续感染的,持续感染人群中也只有少部分会发展成癌前病变和癌。持续高危型HPV感染到最后进展为恶性肿瘤是长期、渐变的过程,大概有10年的时间,所以宫颈癌是可以预防的,关键在于早发现、早诊断、早治疗,尤其是早期诊断宫颈癌前病变预防宫颈癌、降低宫颈癌发生率和死亡率具有重要意义。
宫颈癌筛查是临床早期诊断宫颈癌及癌前病变的有效手段,目前主要采用HPV检测联合TCT的方法,对于异常患者行阴道镜活检。HPV可引起粘膜组织鳞状上皮异常增殖,特别是高危型HPV16或18型感染,可引起高度子宫上皮内瘤,是临床研究已经证实的宫颈癌独立危险致癌因素[2],数据统计约有95%的宫颈癌患者HPV阳性,其中以高危HPV16型、18型居多,成为HPV检测诊断宫颈癌的重要理论基础[3],故而该研究中实验组对于高危HPV16或18阳性患者直接行宫颈癌活检。TCT是基于薄层涂片进行宫颈疾病筛查的诊断技术,涂片细胞重叠少、结构清晰,便于上皮异常细胞辨认,宫颈癌及癌前病变检出率高,数据统计超出巴氏涂片15%~18%,是宫颈癌初筛的理想方法[4]。宫颈阴道镜检查能清晰观察宫颈鳞状上皮细胞特征,结合醋酸试验、碘试验、组织活检等检查,能大大提高宫颈癌及癌前病变的诊断灵敏度,减低误诊率[5],特别是对于HPV检测和TCT检查双阳性患者,其应用能提高特异度,降低误诊率[6]。
该次临床研究中,实验组宫颈上皮内瘤变检出率1 480/10万,与文献报道的HOV、TCT联合阴道镜检查宫颈上皮内瘤变检出率1 520/10万相近[6],与对照组比较差异有统计学意义 (P<0.05),肯定了HPV、TCT联合阴道镜下活检在早期宫颈癌中的筛查效果。其中,鉴于高危型HPV感染宫颈癌发病风险高,实验组HPV16型、18型阳性患者直接行阴道镜活检,省略了TCT检查步骤,在保证诊断效果的同时,有利于减少筛查工作量和缩短诊断时间,为患者争取时间;HPV全方位普查,对预防宫颈癌的随访确定了重点对象、时间及随访内容;节约了医疗资源,更具临床推广价值。

