尼达尼布脂质体治疗肺纤维化大鼠效果及其机制
,
(西安交通大学第一附属医院消毒供应科,陕西 西安 710061)
肺纤维化是由于感染特殊病毒、长期暴露于放射环境或长期接触微溶毒素等多种原因导致的肺间质疾病晚期的共同结果[1]。研究表明肺纤维化也是类风湿性关节炎和系统性硬化症患者的常见并发症[2]。肺纤维化以肺泡损伤、肺间质增厚及肺泡细胞外基质持续损伤、重建和弹性纤维过度沉积,肺泡壁破损和肺泡微血管功能缺失为主要病理特点[3]。目前临床上主要应用皮质类固醇、细胞毒药物、免疫抑制剂等药物进行治疗,这些药物治疗不但会引起骨髓抑制、弥漫性肺泡出血等一系列副作用,而且抗纤维化作用往往不显著[4],因此目前急需寻找有效防治药物。研究表明尼达尼布作为一种多重酪氨酸激酶抑制剂,在治疗特发性肺纤维化的临床应用中取得了显著效果[5]。脂质体属于一种特殊药物载体,与药物结合后可提高其生物利用率并增加其稳定性,目前对于尼达尼布脂质体治疗肺纤维化的研究较少,本文旨在探究尼达尼布脂质体对大鼠肺纤维化治疗效果及其对血清羟脯氨酸、前列腺素E2水平和自主活动次数的影响。
1 材料与方法
1.1材料
1.1.1 实验动物 120只SD雄性大鼠由四川达硕实验动物有限公司提供,周龄6~8周,体重180~220g。将大鼠饲养在温度21~25℃,湿度45~55%的空调房内,保持12小时昼夜节律,并保持提供充足的水和食物。
1.1.2 主要试剂 尼达尼布脂质体(南方医科大学药剂实验室制备);羟脯氨酸含量测定试剂盒(上海建成康美工程有限公司);Masson染色试剂盒(北京达美吉基生物公司) ;PGE2试剂盒(南京舒丽雅生物科技有限公司);YLBCR多功能大鼠自主活动记录仪(安徽丰川正华生物仪器设备有限公司)。
1.1.3 主要仪器 紫外分光光度计(Perkin Elmer),低温高速离心机(Hermel),显微镜(蔡司),YLBCR多功能大鼠自主活动记录仪(安徽丰川正华生物仪器设备有限公司),全自动轮转式病理组织切片机(Leica RM2265)。
1.2方法
1.2.1 实验动物及分组 120只SD大鼠随机分为以下4组(每组30只大鼠):A组:正常对照组,B组:肺纤维化模型组,C组:尼达尼布脂质体高剂量组,D组:尼达尼布脂质体低剂量组。饲养1周适应环境后,用30 mg/kg戊巴比妥钠麻醉大鼠后,消毒需切开部位,行气管正中切口,暴露气管后,A组大鼠气管内滴注0.2~0.3mL生理盐水,B、C、D三组大鼠气管内滴注同体积博来霉素(5 mg/kg ),滴注完毕后,为使滴注药物在肺内分布均匀,将大鼠保持直立并不断旋转5min,随后逐层缝合,手术后注意伤口隔天换药预防感染。4周后C组、D组分别予以尼达尼布脂质体灌胃(40mg/kg.d,80mg/kg.d),B组予以0.9%0.2mL生理盐水灌胃。连续灌胃4周后处死4组大鼠,注意每周重新称量老鼠体重,调整药物灌胃剂量。
1.2.2 组织学观察 取大鼠右肺组织,用10%甲醛固定,石蜡包埋后病理组织切片机切片,分别进行HE染色和Masson染色,并由两位病理科医生用双人盲法采用倒置显微镜、病理图像分析仪阅片,参照 Ashcroft 评分方法[6],对组织切片纤维化程度进行评分。评分细则如下:肺组织正常,0分;肺泡壁及细支气管壁轻微纤维化增厚,1~2分;肺泡壁及细支气管壁中度纤维化增厚,但不伴明显的肺结构损伤,3~4分;肺泡壁及细支气管壁重度纤维化增厚,并伴明确的肺结构损伤,5~6分;有大范围纤维化及肺结构广泛破坏,7~8分。
1.2.3 各组血清羟脯氨酸、前列腺素E2含量测定 抽取已处死大鼠右心室血液2~5ml,将血液样本标记后静置2 h,2000r/min离心10分钟后,取上清液,置于-20℃待用。血清Hyp、PGE2含量采用ELISA法测定,操作步骤严格遵循测试盒说明书。
1.2.4 各组自主活动次数测定 用实验功能大鼠自主活动记录仪记录仪测定最后一次给药10min后各组大鼠5 min内活动次数,再用同样方法记录最后一次给药 20min、30min、40min、50min、60min 后大鼠5min内自主活动次数。
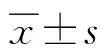
2 结 果
2.1镜下观察不同浓度尼达尼布脂质体对肺纤维化形态的影响
2.1.1 HE染色结果 对照组大鼠肺组织结构清晰,结构未见明显异常,肺泡壁表面光滑,形态清晰,肺泡腔清晰且无渗出分泌物,肺泡间隔未见增厚(图1A)。与生理盐水处理对照组大鼠的正常肺泡形态相比,气管内滴注博莱霉素刺激4周后肺泡结构紊乱,肺泡壁明显增厚,白细胞大量浸润,肺泡间隔大量胶原纤维沉积(图1B)。尼达尼布脂质体高剂量处理的大鼠肺内可见:与气管内滴注博莱霉素B组大鼠相比,肺泡、肺泡间隔仅有少量炎性细胞,肺泡间增宽有所缓解,肺泡间隔沉积的胶原纤维明显减少,肺部纤维化程度显著缓解(图1C)。尼达尼布脂质体低剂量处理的大鼠肺内可见:与气管内滴注博莱霉素B组大鼠相比,肺泡、肺泡间隔有少量炎性细胞浸润,肺泡间增宽稍有缓解,肺泡间隔沉积的胶原纤维减少,肺部纤维化程度有所缓解,但未达到尼达尼布脂质体高剂量处理水平(图1D)。
2.1.2 Masson染色结果 正常对照组大鼠肺组织血管壁及肺泡壁可见有少量胶原纤维组织,肺泡及肺间质则未见胶原纤维组织沉积(图2A)。与生理盐水处理对照组大鼠的正常肺泡形态相比,气管内滴注博莱霉素刺激4周后,支气管壁及肺间质可见大量胶原纤维显著增生(图2B)。尼达尼布脂质体高剂量处理的大鼠肺内可见:肺内血管壁及肺泡壁仅有少量的胶原纤维,纤维化程度较正常组明显缓解,提示高剂量尼达尼布脂质体治疗有效(图2C)。尼达尼布脂质体低剂量处理的大鼠肺内可见:肺内血管壁少量胶原纤维增生,纤维化程度较正常组稍有缓解,但未达到尼达尼布脂质体高剂量处理水平(图2D)。

图1 4周后肺组织切片HE染色结果(100×)A:正常对照大鼠;B:肺纤维化大鼠;C:高剂量尼达尼布脂质体治疗组;D:低剂量尼达尼布脂质体治疗组.

图2 4周后肺组织切片Masson染色结果(100×)A:正常对照大鼠;B:肺纤维化大鼠;C:高剂量尼达尼布脂质体治疗组;D:低剂量尼达尼布脂质体治疗组.
2.2各组大鼠Aschroft评分比较Aschroft 评分是通过肺组织结构破坏程度及肺纤维组织增生情况衡量评价肺组织纤维化程度评分方法。如图3所示,研究结果显示:B组大鼠肺纤维评分显著高于A组(P<0.05) ,提示B组大鼠肺部纤维化病变明显,且与B组相比,C组和D组的大鼠肺纤维评分均有所降低(P<0.05),提示用尼达尼布脂质体治疗后,C组和D组大鼠肺纤维化水平有所缓解,但是高剂量尼达尼布脂质体治疗大鼠肺纤维化缓解水平优于低剂量尼达尼布脂质体治疗大鼠肺纤维化缓解水平(P<0.05) 。详见图3。
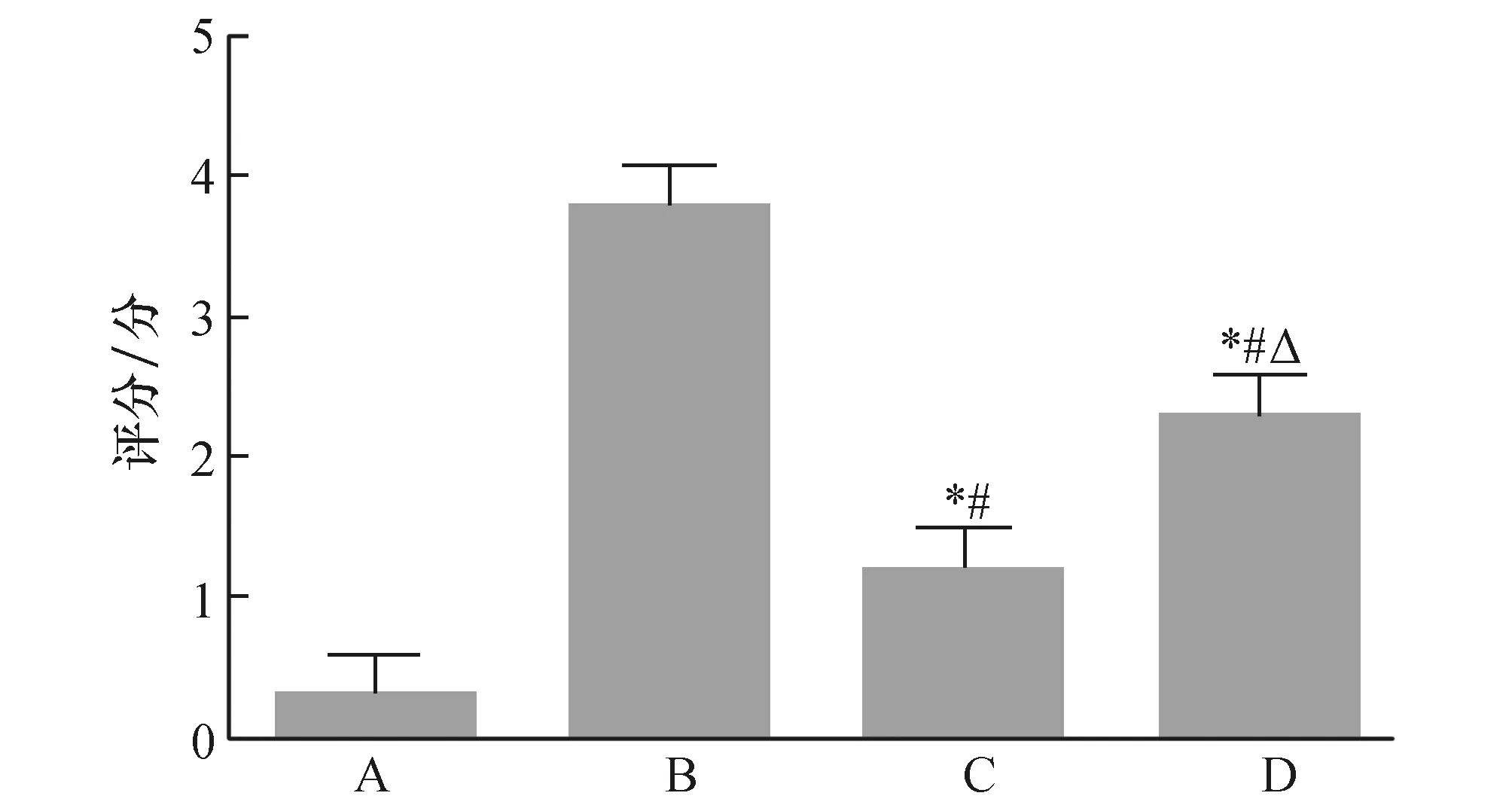
图3 各组大鼠Aschroft 评分比较结果A:正常对照大鼠;B:肺纤维化大鼠;C:高剂量尼达尼布脂质体治疗组;D:低剂量尼达尼布脂质体治疗组.与A组比较,*P<0.05;与B组比较,#P<0.05;与C组比较,ΔP<0.05
2.3各组血清羟脯氨酸、前列腺素E2水平比较研究结果显示:B组大鼠血清羟脯氨酸、前列腺素E2水平显著高于A组(P<0.05) ,且与B组相比,C组和D组的血清羟脯氨酸、前列腺素E2水平均有所降低(P<0.05),提示用尼达尼布脂质体治疗后,C组和D组大鼠肺纤维化水平有所缓解,但是高剂量尼达尼布脂质体治疗大鼠血清羟脯氨酸、前列腺素E2下降水平较高剂量尼达尼布脂质体下降水平大(P<0.05) 。详见图4。
2.4各组大鼠自主活动次数比较研究结果显示:B组大鼠20min、30min、50min、后大鼠5min内自主活动次数均较A组显著增加(P<0.05),且与B组相比,C组和D组的大鼠20min、30min、50min、后大鼠5min内自主活动次数均有所减少(P<0.05),但是高剂量尼达尼布脂质体治疗后大鼠大鼠20min、30min、50min、后大鼠5min内自主活动减少次数较低剂量尼达尼布脂质体下降水平小(P<0.05) 。提示用尼达尼布脂质体治疗肺纤维化不会影响大鼠自主活动次数,详见图5。

图4 各组血清羟脯氨酸、前列腺素E2水平比较结果A:正常对照大鼠;B:肺纤维化大鼠;C:高剂量尼达尼布脂质体治疗组;D:低剂量尼达尼布脂质体治疗组.与A组比较,*P<0.05;与B组比较,#P<0.05;与C组比较,ΔP<0.05
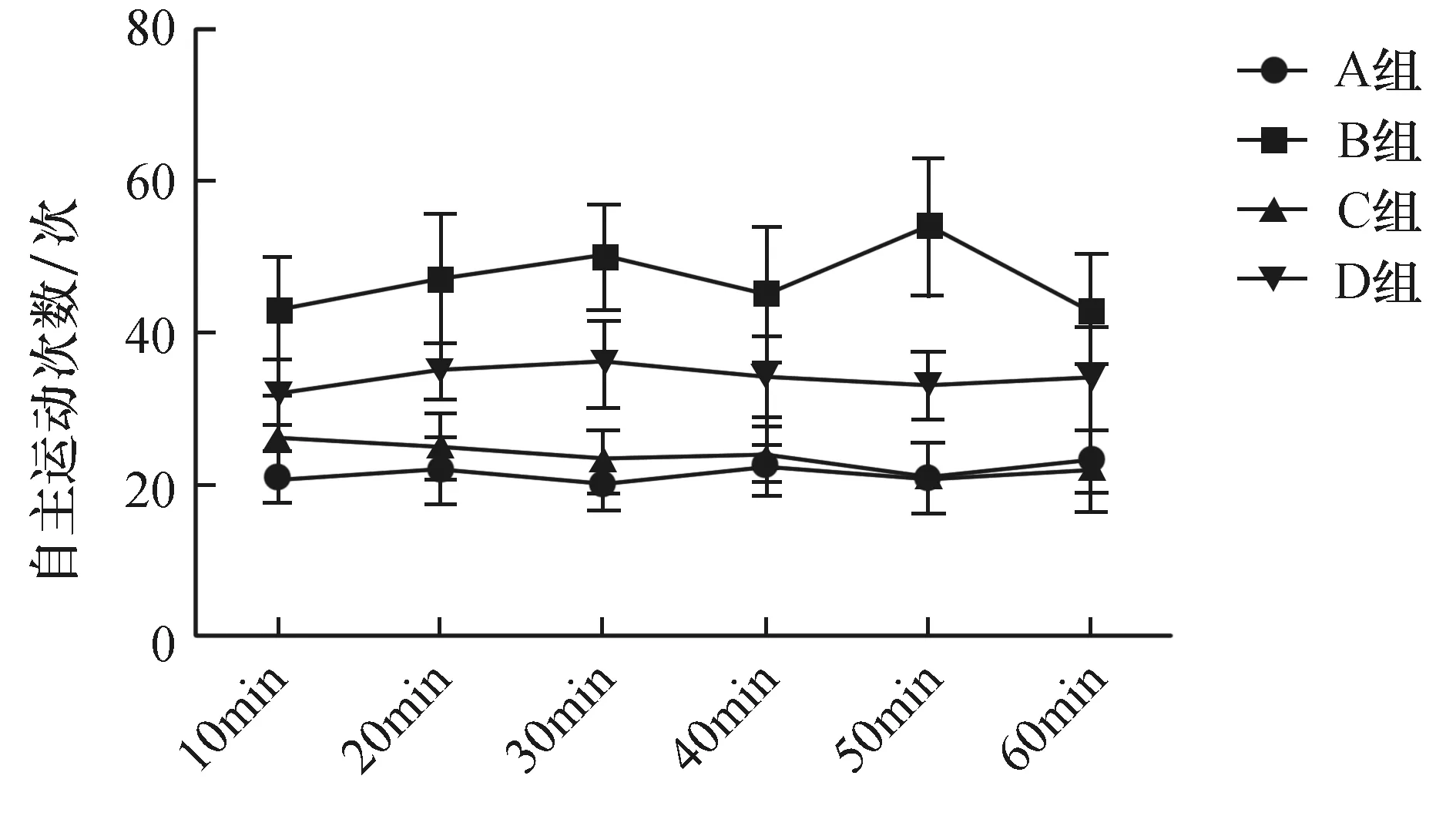
图5 各组大鼠自主活动次数比较A:生理盐水治疗对照大鼠;B:博来霉素处理的大鼠;C:高剂量尼达尼布脂质体治疗博来霉素处理的大鼠;D:低剂量尼达尼布脂质体治疗博来霉素处理的大鼠。
3 讨 论
肺纤维化是感染特殊病毒、长期暴露于放射环境或长期接触微溶毒素等多种原因导致的肺间质疾病晚期的共同结果。研究表明肺纤维化也是类风湿性关节炎和系统性硬化症患者的常见并发症[7]。肺纤维化以肺泡损伤、肺间质增厚及肺泡细胞外基质持续损伤、重建和弹性纤维过度沉积,肺泡壁破损和肺泡微血管功能缺失为主要病理特点。目前临床上主要应用皮质类固醇、细胞毒药物、免疫抑制剂等进行治疗,这些药物治疗不但会引起骨髓抑制、弥漫性肺泡出血等一系列副作用,而且抗纤维化作用往往不显著,因此目前急需寻找有效防治手段。在动物实验中,可通过放射线或闭塞细支气管诱发实验性动物肺纤维化模型,但是尚不清楚上述疾病模型是否能完全模拟人类肺纤维化疾病模型[8]。近年来,因博来霉素诱导的肺纤维化动物模型的特点与人肺纤维化临床特点高度相近,受到了研究者的广泛关注。人肺纤维化的主要病理特征为肺泡上皮细胞损伤,成纤维细胞及细胞外基质蛋白的沉积,引起正常肺结构破坏和气体交换进行性减少[9]。研究表明气管内滴注博莱霉素会引起炎性细胞浸润导致急性肺部炎症,活化的炎症细胞和成纤维细胞可以合成并释放大量活性氧、趋化因子、细胞因子和蛋白酶,从而导致大鼠肺部产生大量胶原蛋白进而形成纤维增生[10]。本研究也发现,大鼠气管内滴注博莱霉素博4周后导致弥漫性肺泡间隔增厚,肺泡内可见大量渗出液,肺组织间隙大量淋巴细胞和巨噬细胞浸润,这与临床上人肺纤维化病理特征一致。
尼达尼布作为一种特殊的多重酪氨酸激酶抑制剂,可有效抑制VEGFR1,VEGFR2, VEGFR3,PDGFRα、PDGFRβ及FGFR1,FGFR2,FGFR3。VEGF是一种同源二聚体糖蛋白,可促进血管内皮细胞增生、促进新生血管形成、增加血管通透性,研究表明VEGF增加可促进肺纤维化形成[11]。PDGF是一种可调节细胞外基质的生长因子,其可刺激肌成纤维细胞及成纤维细胞等多种细胞,合成分泌大量胶原酶,从而破坏正常肺组织内胶原纤维[12]。研究发现PDGF可通过MAPK通路增加I型胶原合成,说明PDGF在肺纤维化发生发展中挥重要作用[13]。FGF可刺激内皮细胞及成纤维细胞增殖,Englinger B等[14]研究发现TGF-β1可介导FGF2/ERK 信号通路促进成纤维细胞聚集,促进肺纤维化的发生。这说明在肺纤维化的发生发展过程中,FGF、VEGF、PDGF起到了重要的促进作用,而尼达尼布可通过抑制FGF、VEGF、PDGF进而抑制肺纤维化的发生。脂质体是一种磷脂在水溶液中形成的微小囊泡,其结构类似于生物膜结构,其与药物结合后可作为药物载体,提高治疗药物的的靶向性、稳定性,并在药物代谢吸收后可自行降解,且无毒性及免疫原性[15]。本文发现将脂质体与尼达尼布有效结合,可有效降低大鼠肺纤维化。
羟脯氨酸不同于普通氨基酸,是在胶原蛋白中的一种特殊氨基酸,也是胶原蛋白特有的,其含量同时也可以代表特定部位胶原的含量,故检测血清羟脯氨酸可反映大鼠肺纤维化严重程度并判断药物治疗效果。前列腺素E2是一种不饱和脂肪酸,是鼠和人肺泡上皮细胞内花生四烯酸代谢主要产物,其通过调节腺苷酸环化酶信号有效抑制成纤维细胞增殖,同时抑制胶原基因转录。因此检测血清前列腺素E2可有效判断肺部纤维化水平,评估药物治疗预后水平。与肺纤维化组大鼠相比,药物治疗组的血清羟脯氨酸、前列腺素E2水平均有所降低,且高剂量尼达尼布脂质体治疗大鼠血清羟脯氨酸、前列腺素E2下降水平较低剂量尼达尼布脂质体下降水平大。用药后的大鼠20min、30min、50min、后大鼠5min内自主活动次数均有所减少,且高剂量尼达尼布脂质体治疗后大鼠20min、30min、50min、后大鼠5min内自主活动减少次数较低剂量尼达尼布脂质体下降水平小。其综上所述,尼达尼布脂质体能治疗肺纤维化机制可能与降低血清羟脯氨酸、前列腺素E2水平且自主活动次数与其剂量无关。

