1+1+1签约模式对社区骨质疏松患者诊治依从性与经济效益的影响
奉 燕, 韩 毅, 陈缵珅, 李海峰, 李洪芹
上海市虹口区凉城新村街道社区卫生服务中心, 上海, 200434)
中老年人的骨密度(BMD)会随着年龄增长 而降低,并导致骨质疏松症。BMD低已成为中老年女性和男性的重要公共卫生问题之一,因其会导致骨折,给患者及家庭带来痛苦,也给社会增大负担[1-3]。与绝经后女性相似,男性中也常见骨质疏松症, 50岁以上男性中有近25%会发生骨质疏松性骨折[4-6]。因此,骨质疏松的慢病管理一直是临床医学和公共卫生领域中的棘手问题。2015年6月上海市出台《关于进一步推进本市社区卫生服务综合改革与发展的指导意见》,启动了以家庭医生制度为基础的新一轮社区卫生服务综合改革,推行1+1+1签约模式,即1家社区卫生服务中心、1家区级医院、1家市级医院组合签约。本研究旨在评价1+1+1签约模式对社区骨质疏松症患者诊疗依从性和卫生经济学的效果,从而为上海市社区卫生服务系统推广1+1+1签约模式提供一定的理论依据,现报告如下。
1 对象与方法
1.1 研究对象
本研究选取2016年6—12月在上海市虹口区凉城新村街道社区卫生服务中心接受诊疗的符合入选标准的骨质疏松患者90例作为研究对象,按签约和管理情况分成签约组50例和管理组40例,签约组有5例因搬家和工作调动脱落,对照组有5例因拆迁等原因脱落,最终纳入分析的为签约组45例和管理组35例。纳入标准: ① 年龄≥40岁; ② 骨质疏松症的诊断符合《原发性骨质疏松症诊疗指南(2011)》[7]有关骨质疏松的诊断标准; ③既往或正在接受骨质疏松症治疗; ④ 一般健康状况良好。排除标准: ① 急性或慢性炎症; ② 胃肠道疾病; ③ 肾脏疾病; ④ 呼吸系统疾病。
1.2 管理方法
本研究管理干预时间为2016年6月—2017年12月。签约组患者与家庭医生签约,家庭医生提供“1+1+1”分级诊疗服务,具体内容包括完善健康档案、制定个性化诊疗计划、提供长处方和延伸处方等特色服务,通过全科门诊、预约门诊、双向转诊、慢病管理等提供全程医疗服务。管理组患者不签约,但仍接受分级诊疗管理服务。
1.3 观察指标
观察指标包括年龄、吸烟、既往骨折史、钙和维生素D补充情况、糖皮质类固醇服用情况、职业、教育水平、参加体育锻炼情况、股四头肌肌肉力量(QMS)、身体质量指数(BMI)、血红蛋白、血清25-羟基维生素D。① 采用双能X线吸收法(DXA)测定股骨颈(FN)和腰椎(L2~L4)的骨密度(BMD)。② 采用Morisky服药依从性量表(MMAS)量表评价患者的治疗依从性,该量表为8个题目的自评量表,每个问题分是、否2个选项,每题记1分,总分越高,表明患者依从性越好。③ 采用自行设计问卷调查表评估患者满意度,主要包括对签约服务内容、服务方式、费用管理、疾病控制情况4个方面进行测评,每个项目0~10分, 10分为非常满意、8~<10分为很满意、6~<8分为一般、<6分为不满意,以非常满意和很满意计算患者满意度。由签约患者根据体验打分,最终获取4个项目平均分了解患者的满意度情况。④ 骨质疏松症药品支出费用从本社区卫生服务中心的医院信息管理系统(HIS系统)获得。
2 结 果
2.1 患者一般临床特征比较
表1结果显示, 2组患者间年龄、性别、BMI、BMD等一般资料比较,差异均无统计学意义(P>0.05), 具有可比性。
表1 2组患者一般临床特征比较
2.2 患者治疗依从性比较
接受干预后, 2组患者Morisky服药依从性量表评分均较干预前上升,差异有统计学意义(P<0.05)。签约组干预后12个月的Morisky服药依从性量表评分高于管理组,差异有统计学意义(P<0.05)。见表2。
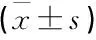
表2 2组患者Morisky服药依从性量表评分
与干预前比较, *P<0.05; 与管理组比较, #P<0.05。
2.3 患者年均药品支付费用比较
签约组患者的年均药品支付费用为(867.49±645.00)元/人民币,低于管理组的(1 145.53±867.56)元/人民币,差异有统计学意义(P<0.05)。
2.4 患者满意率比较
干预后,签约组的满意度为80.00%, 高于管理组的37.14%, 差异有统计学意义(P<0.05), 见表3。

表3 2组患者满意率比较[n(%)]
与管理组比较, #P<0.05。
3 讨 论
骨质疏松症及其导致的骨折是中老年人群中严重的公共卫生问题之一,不仅会给患者带来痛苦,还给患者家庭和社会增加了负担[1, 8-9]。Hannan等[10]对167项临床研究进行荟萃分析后发现,年龄>70岁、低BMI、缺乏体育锻炼、长期接受糖皮质激素治疗以及既往骨折史是低BMD相关性骨折的危险因素[11]。在对老年男性和女性的纵向研究中,也有报道[10]有类似发现。随着中国社会老龄化程度的加深,如何更好地管理骨质疏松症已成为公共卫生领域亟待解决的问题。
本研究采用以疾病为纽带的全科专科结合及双向转诊服务模式,使社区居民获得连续规范的健康管理。“1+1+1”签约模式可使社区骨质疏松症患者得到全方位的照顾,对“1+1+1”签约的经家庭医生筛查需明确诊断骨质疏松症的患者转上级医院,经转诊绿色通道及时接受转诊; 对骨质疏松症诊断明确,继续延续上级医院医嘱以维持治疗的签约患者,家庭医生根据上级医院用药医嘱开具相同药品,保证签约居民的延续性用药; 延续性用药采取物流网络配送等方法,使居民可及时便捷地获得所需药品。
骨质疏松症患者因需要长期服药,其治疗依从性成为骨质疏松症慢病管理中的一个关键问题。本研究结果显示,通过家庭医生与社区骨质疏松症患者1+1+1签约,建立了固定、连续、综合诊疗服务模式,提供全程照顾,使得骨质疏松症患者的治疗依从性得到明显改善,显示1+1+1签约模式对于骨质疏松症患者的长期管理可取得较好效果。邹俊等[12]研究结果显示,社区和医院两级联动能提高居民对骨质疏松症的知晓率和就诊率,从而有效干预骨质疏松症。刘雪霏[13]研究结果显示,对原发性骨质疏松患者进行社区干预有助于有效减轻骨质疏松症患者的疼痛。陆霞芳等[14]研究结果显示,对原发性骨质疏松症患者进行社区综合管理,能够提高患者的疾病认知水平,并改善其生活方式。
控制医疗费用一直是“医改”的重点和难点。欧洲和美国的医疗保险制度模式与中国截然不同,但是家庭医生都成功扮演了控制医疗费用的“守门人”的角色[15]。本研究结果显示,通过“1+1+1”组合签约服务干预后,签约组患者年均药品支出费用低于管理组,且满意度高于管理组(P<0.05)。由此提示,中国的社区全科医生也可以有效扮演医疗费用的“守门人”角色。
综上所述, 1+1+1签约模式可有效提高骨质疏松症患者的诊治依从性,降低医疗费用,减轻患者个人、家庭的经济负担,促进社会医疗保障资源合理利用。

