羟考酮联合腹横肌平面阻滞对腹腔镜子宫切除手术患者术后应激反应的影响
金文英,李 林
0 引言
腹腔镜子宫切除手术患者术后多诉疼痛剧烈,且具有内脏痛的显著特点。患者因为疼痛诱发一系列应激反应,对机体造成明显的不良影响,如术后躁动、血压升高、心动过速、心律失常,因腹部疼痛引起的肌张力增加造成缺氧和二氧化碳蓄积等。这些应激反应可严重影响患者的恢复。选择一种安全、有效抑制内脏痛且不良反应少的术后镇痛方法尤为重要[1]。羟考酮属于阿片受体激动剂,是一种强效镇痛药,且不良反应少,对内脏痛镇痛效果尤为明显[2-4],是术后镇痛的首选药物。随着可视化的发展,超声技术广泛应用于区域阻滞麻醉。超声引导的腹横肌平面阻滞(Transversus abdominis plane block,TAPB)是将局麻药如0.375%罗哌卡因注入到腹内斜肌和腹横肌之间的腹壁传入神经周围,可明显减轻下腹部切口的疼痛。本研究观察羟考酮联合腹横肌平面阻滞用于腹腔镜子宫切除手术患者术后镇痛及对机体应激反应的影响。
1 对象与方法
1.1 临床资料 本研究经沈阳军区总医院医学伦理委员会批准,患者均签署知情同意书。选择择期行腹腔镜子宫切除手术患者80例,ASA Ⅰ~Ⅱ级,年龄40~60岁,体重50~70 kg。患者无严重肝脑肾疾病,无长期使用阿片类药物及长期酗酒史,无阿片类药物过敏,无精神异常。两组患者年龄、体重指数、术前肝肾功能等比较差异无统计学意义(P>0.05),见表1。采取随机数字表法均分为2组:羟考酮组(Q组)和羟考酮联合TAPB组(QT组),每组40例。
1.2 方法
1.2.1 麻醉方法 患者术前禁食8~12 h,禁饮4 h。入室后开放静脉,输注乳酸林格氏液。监测血压、心率、血氧饱和度、心电图和体温。麻醉诱导用药为咪唑安定0.03 mg/kg,舒芬太尼0.3 μg/kg,丙泊酚1.5 mg/kg,罗库溴铵0.6 mg/kg,在麻醉药充分起效后行气管内插管,机械通气,氧流量为2.0 L/min,调节潮气量8 ml/kg,呼吸频率12次/min,维持呼气末二氧化碳分压30~35 mmHg。吸入1%~2%七氟烷、丙泊酚4~6 mg/(kg·h)及瑞芬太尼0.15~0.3 μg/(kg·min)维持麻醉。术中根据血压(基础值±20%)调节药物用量,MAP低于60 mmHg给予麻黄碱,HR低于45次/min给予阿托品。Q组关腹前静注羟考酮0.1 mg/kg,然后连接羟考酮静脉自控镇痛泵(PCIA);QT组关腹前静注羟考酮0.1 mg/kg,然后连接羟考酮PCIA,并于手术结束即刻TAPB(双侧给予0.375%罗哌卡因各15 ml)。两组PCIA均为羟考酮0.8 mg/(kg·100 ml),背景剂量为2.0 ml/h,病人自控剂量为0.5 ml,锁定时间为15 min。手术结束时给予昂丹司琼8 mg静注,停止输注丙泊酚和瑞芬太尼,待自主呼吸恢复、神志清楚、能抬头、吸空气SpO2≥95%时拔除气管导管。
1.2.2 TAPB QT组在患者术毕后采用超声引导下双侧腹横肌平面阻滞。TAPB具体方法如下[5]:沿腹壁髂嵴与肋弓下缘之间腋中线水平区域作一连线,常规消毒皮肤,实施超声引导下以平面内技术进针,使针尖在腋中线位于腹外斜肌和腹横肌之间,并到达位于腹内斜肌和腹横肌之间的筋膜平面。推注3 ml生理盐水以观察溶液的扩散,回抽确认无血、无气后可注射0.375%罗哌卡因15 ml,当在两层肌肉之间产生一个梭形空间表示注药成功,在超声图像上显示为椭圆形暗黑色。对侧阻滞方法相同。
1.2.3 观察指标 监测并记录术后4 h(T1)、8 h(T2)、12 h(T3)、24 h(T4)、48 h(T5)视觉模拟疼痛评分(VAS)和Ramsay镇静评分;术后12 h时血糖及C-反应蛋白水平;术后12 h内PCIA按压次数。VAS评分:0分表示无痛,<3分为良好,3~4分为基本满意,>5分为差。Ramsay镇静评分:1分,焦虑、躁动、烦躁;2分,合作、有定向力、安静;3分,只对指令有反应;4分,入睡,但对刺激反应敏捷;5分,入睡,对刺激反应缓慢;6分,不能唤醒。
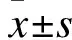
2 结果
2.1 两组患者一般情况及丙泊酚、瑞芬太尼用量比较 两组患者一般资料及丙泊酚、瑞芬太尼用量比较差异无统计学意义。见表1。

表1 两组患者一般情况及丙泊酚、瑞芬太尼用量比较
2.2 两组患者VAS和Ramsay镇静评分比较 与Q组比较,QT组患者术后T1~T3时VAS评分降低(P<0.05);两组患者术后Ramsay镇静评分比较差异无统计学意义(P>0.05)。见表2。
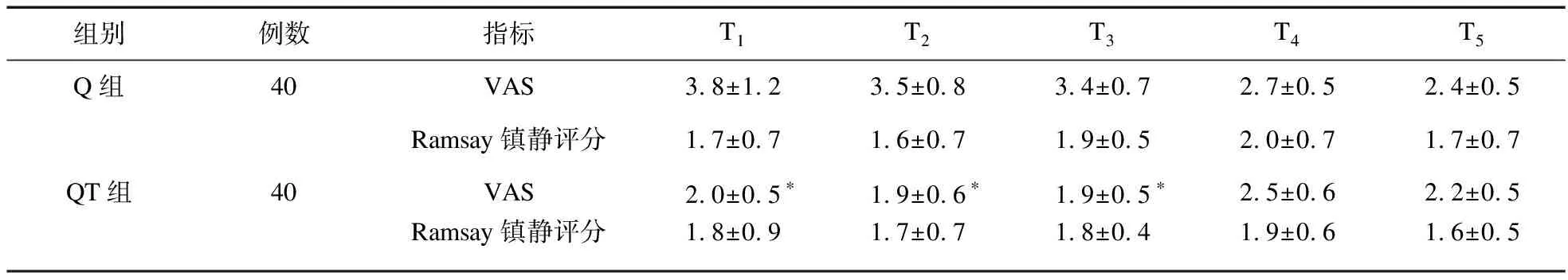
表2 两组患者VAS和Ramsay镇静评分比较(分)
注:与Q组比较,*P<0.05
2.3 两组患者手术前后血糖及C-反应蛋白水平比较 术后两组患者血糖及C-反应蛋白水平均较术前升高(P<0.05),且Q组高于QT组(P<0.05)。见表3。

表3 两组患者手术前后血糖及C-反应蛋白水平比较
注:与术前比较,*P<0.05
2.4 两组术后各时间段泵按压次数比较 12 h内Q组PCIA按压次数多于QT组(P<0.05)。见表4。

表4 两组术后各时间段泵按压次数比较(次)
注:与Q组比较,*P<0.05
2.5 不良反应 TAPB穿刺时未出现脏器损伤及腹壁血肿等并发症。
3 讨论
腹腔镜子宫切除手术患者术后疼痛主要与手术引起的组织损伤、牵拉、应激反应等有直接关系[6]。疼痛使患者遭受身体上和心理上的痛苦。疼痛可加重术后应激反应,对呼吸系统和心血管系统影响较大,严重影响患者术后恢复,影响微创手术的加速康复效果。因此,迫切需要联合应用不同机制的镇痛药物及不同镇痛方法,通过多模式镇痛达到更加满意的效果,减少术后相关不良反应。
羟考酮为阿片μ受体和κ双受体激动剂,静脉给药起效迅速,5 min可达到作用峰值,镇痛作用持久,且无封顶效应,对内脏痛有良好的镇痛效果;与传统阿片类镇痛药相比不良反应较少,不抑制副交感神经,也不引起组胺释放[7-11]。
TAPB能够提供良好的腹壁镇痛,尤其对切口痛效果确切,原理是腹壁由T6~L1神经前支支配,由腹壁外侧,经过腹内斜肌和腹横肌之间的筋膜平面达到腹壁前侧。TAPB可通过阻断腹壁的伤害性刺激传入,减轻或消除背根神经元的过度兴奋,抑制初级痛觉过敏,从而减轻术后疼痛程度。Hebbard等[12]首次报道了超声在TAPB中的应用,超声引导下的TAPB明显提高了穿刺的成功率,减少了并发症的发生率。随着超声技术的发展,TAP在区域阻滞和术后镇痛中的应用更加广泛。
本研究结果发现,QT组患者术后T1~T3时的VAS评分低于Q组,Q组术后12 h内PCIA按压次数多于QT组,表明羟考酮在PCIA基础上联合TAPB起到更好的镇痛效果。罗哌卡因是目前最常用的区域阻滞局麻药,其为长效的酰胺类局麻药,具有作用时效长、毒性小等特性,低浓度镇痛时无运动神经阻滞作用,非常适用于TAPB。QT组患者通过羟考酮联合0.375%罗哌卡因双侧TAPB,其协同镇痛效能维持至术后12 h,带来较长时间良好的术后镇痛,符合ERAS理念,有助于达到疼痛治疗的目的。
两组患者术后均出现应激状态,主要表现为术后血糖及C-反应蛋白升高,与QT组比较,Q组升高更显著,提示羟考酮在PCIA基础上联合TAPB,更有利于控制腹腔镜子宫切除手术患者术后应激反应。
综上所述,羟考酮联合腹横肌平面阻滞可以有效缓解腹部手术切口痛及内脏痛,同时减轻术后应激反应,有利于患者更快、更舒适地康复。

