脑血疏口服液对高血压性脑出血患者脑内血肿吸收的疗效
郝 勇,万文斌,周 杭,黄欣欣,王亦舒,杨 笑,管阳太
1. 上海交通大学医学院附属仁济医院神经内科,上海 200127 2. 上海市浦东医院神经内科,上海 201200 3. 上海长海医院神经内科,上海 200433
脑出血是中枢神经系统常见疾病,具有高发病率[(19.7~30.7)/10万]、高致死率(30 d内死亡率为30%~50%)和高致残率(病残率为75%)的特点[1-2]。脑出血的病因众多,其中高血压是脑出血最常见以及最重要的发病因素[1]。长期高血压致脑动脉尤其是豆纹动脉玻璃样变性,血管脆性增加形成动脉瘤并继而破裂出血[3-4]。半数以上脑出血幸存者遗留有偏瘫、言语障碍等神经系统缺损体征,从而严重影响患者的日常工作和生活,损害患者身心健康,给患者家庭和社会带来沉重负担[1]。因此,如何有效降低脑出血患者的死亡率和致残率是脑出血干预治疗的重要议题。
脑内血肿体积是脑出血患者死亡及神经功能缺损的重要的独立危险因素,可作为预后预测因子[5-7]。研究发现,脑内血肿体积大小与脑出血患者死亡率呈正相关,而与患者预后呈负相关,通过促进脑内血肿吸收、缩小脑内血肿体积有助于改善脑出血患者的预后[5-8]。
甘露醇等脱水降颅压药物被广泛地应用于脑出血治疗中,其原理是通过减轻脑出血后的脑水肿以改善患者预后[9-11],但对促进脑内血肿吸收无明确获益证据。脱水降颅压药物仅能移除正常脑组织内的水分,因此对损伤区域脑组织不仅无脱水作用,反而可以经由损伤的血脑屏障进入病损组织,从而加重病灶的局部水肿和神经损害[12-16]。此外,过度降低颅内压可能会导致脑内血肿压力性止血效应减弱,存在诱发脑内血肿扩大的风险[14-15]。
脑血疏口服液是基于祖国医学理论,以脑出血急性期脑髓淤血、痰浊热毒为病机,以活血气、化痰浊、清毒热为治则,由中国中医科学院西苑医院谢道珍教授结合多年临床实践所制。已有研究发现,脑血疏口服液在出血性脑卒中的治疗中具有一定的疗效[17-20],但对高血压性脑出血患者脑内血肿吸收、血压管理和脱水降颅压药物使用的影响仍有待进一步明确。为此,本研究回顾性分析脑血疏口服液对高血压性脑出血患者脑内血肿吸收、高血压管理和脱水降颅压药物使用情况的影响,以期为脑血疏口服液在促进脑内血肿吸收、缩小脑内血肿体积方面的临床应用提供参考依据。
1 资料与方法
1.1 病例选择标准
病例纳入标准:(1)2011年5月—2014年5月在上海长海医院神经内科因脑出血接受住院治疗;(2)首次发生脑出血,有明确的高血压史且符合高血压性脑出血诊断标准(参照2015年《中国脑出血诊疗指导规范》[21]);(3)经头颅计算机体层成像(computed tomography,CT)证实为急性高血压性脑出血;(4)脑出血发生后72 h内接受药物治疗;(5)接受过脑出血常规基础治疗。
病例排除标准:(1)因蛛网膜下腔出血、混合型脑卒中、颅内肿瘤、脑血管畸形、血液系统疾病、烟雾病等引起的脑出血;(2)患有严重的肝肾疾病及其他系统性病变;(3)存在凝血功能障碍;(4)既往有缺血或出血性脑卒中史。
1.2 研究分组及治疗
上海长海医院神经内科对明确诊断为脑出血的患者在入院后均采用常规基础治疗,包括心电监护以及依据患者病情给予吸氧、止血、脱水降颅压、控制血压、基础疾病治疗和对症及支持治疗等。降压药物包括钙离子拮抗剂、血管紧张素转化酶抑制剂、血管紧张素受体阻滞剂、β受体阻滞剂和利尿剂等;根据患者病情和血压情况以及医师个人经验,选择相应的降压药物或组合用药。脱水降颅压药物包括甘露醇和甘油果糖;根据高颅压引起的恶心和呕吐等症状以及脑内血肿体积,选择用药。在常规基础治疗的基础上,根据患者个体情况和医师个人经验,选择使用包括脑血疏口服液在内的其他药物治疗。
本研究中,将仅接受常规基础治疗的患者归入基础治疗组,将接受常规基础治疗联合脑血疏口服液治疗的患者归入脑血疏口服液组。脑血疏口服液由山东沃华医药科技股份有限公司生产,在发病72 h以内采用口服或经鼻饲给药,10 mL/次,3次/d,连续治疗10 d。
1.3 观察指标
收集患者的人口统计学资料以及脱水降颅压和降压药物治疗资料。2组患者均于入院时以及治疗10 d后接受头颅CT检查,测量脑内血肿体积。脑内血肿体积计算方法参照多田公式:血肿体积=最大血肿面积层面上血肿的最长径×最大血肿面积层面上与最长径垂直的最宽径×CT图像上显示的血肿最大厚度/2[22]。
1.4 统计学方法
2 结 果
2.1 2组患者基线临床特征的比较
本研究共纳入84例符合病例选择标准的脑出血患者,其中基础治疗组43例,脑血疏口服液组41例。2组患者的性别、治疗前收缩压和舒张压以及治疗前脑内血肿体积的差异均无统计学意义(P>0.05),但年龄的差异有统计学意义(P=0.005),见表1。
2.2 2组患者脱水降颅压药物和降压药物使用情况的比较
基础治疗组的脱水降颅压药物治疗比例为72.1%(31/43),静脉或口服降压药物治疗比例为74.4%(32/43);脑血疏口服液组的脱水降颅压药物治疗比例为78.0%(32/41),静脉或口服降压药物治疗比例为73.2%(30/41)。2组的脱水降颅压药物治疗比例和静脉或口服降压药物治疗比例的差异均无统计学意义(P=0.529,P=0.898),见表2。
2.3 两组患者治疗前后脑内血肿体积的比较
治疗10 d后,基础治疗组的平均脑内血肿体积(14.1±13.1 cm3)较治疗前无显著缩小(P=0.153,表2)。治疗10 d后,脑血疏口服液组的平均脑内血肿体积(8.8±9.3 cm3)较治疗前显著缩小(P=0.001,表2)。治疗10 d后,脑血疏口服液组的平均脑内血肿体积明显小于基础治疗组(P=0.046,表2)。
2.4 年龄和血压与治疗前后脑内血肿体积及脑内血肿吸收量的关系
鉴于2组的基线临床特征比较结果显示年龄差异有统计学意义(P=0.005),因此为进一步明确年龄是否会对治疗前后脑内血肿体积及脑内血肿吸收量有所影响,采用多重线性回归分析可能的混杂因素年龄及血压与治疗前后脑内血肿体积及脑内血肿吸收量的关系。结果显示,年龄和血压与治疗前后脑内血肿体积及脑内血肿吸收量均无显著相关性(P>0.05,表3)。

表1 脑疏血口服液组与基础治疗组患者基线临床特征的比较 (n)
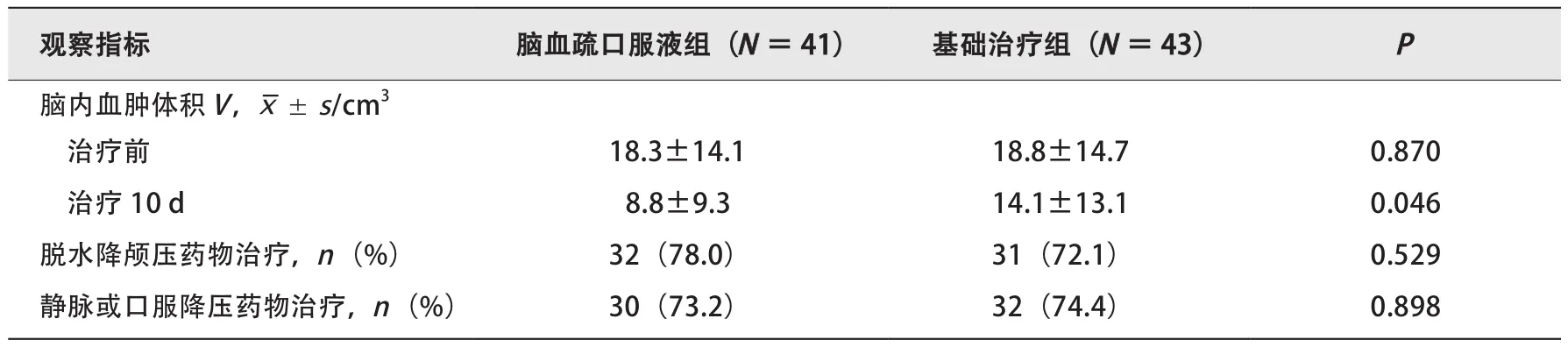
表2 脑疏血口服液组与基础治疗组患者疗效的比较
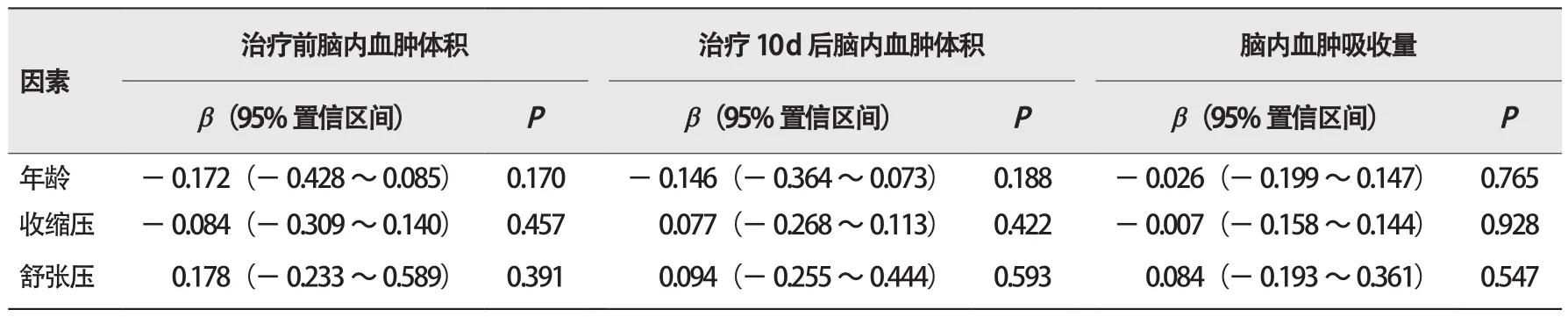
表3 年龄和血压与治疗前后脑内血肿体积及脑内血肿吸收量的多重线性回归分析
3 讨论
脑内血肿体积是影响脑出血患者预后的重要因素[5]。脑出血后脑内血肿压迫引起的急性脑组织损伤及脑内血肿周围水肿可进一步加重脑损伤,继而对神经功能损伤修复造成严重影响[5,6,23]。目前认为,脑内血肿形成的占位性损伤、脑内血肿周围脑组织受压引起血液循环及代谢障碍、脑内血肿释放炎症因子等生物活性物质等因素是脑出血引起脑组织水肿的主要机制[23-26]。既往研究发现,早期脑内血肿缩小可以降低其对周围脑组织的压迫,从而及时挽救毗邻脑组织的损伤和坏死,最大限度减少继发性损害[24-25,27]。因此,尽快减少或消除脑内血肿能够显著减轻神经功能缺损。早期脑内血肿清除术能够减少神经功能损害[28-29],但是由于受到外科手术时间窗和手术指征等因素的限制,对于是否需要进行外科干预以及如何干预仍存在一定的争议。目前,内科治疗仍然是脑出血治疗的主要手段。
脑血疏口服液原名为脑血疏通,以中医经典理论“气为血之帅,血为气之母”为指导原则,由黄芪、水蛭、大黄、石菖蒲、牡丹皮、牛膝、川芎共7味中药配伍组成[19,30]。本方取自《医林改错》记载的补阳还五汤以及《金匮要略》记载的大黄蛰虫丸,以水蛭和黄芪为君药,达破血逐瘀、补气通络之效;以大黄、菖蒲为臣药,发挥推陈致新、芳香开窍的作用;以牡丹皮、牛膝、川芎为辅药,具有清热凉血、豁痰开窍的作用[30]。
既往研究证实,脑血疏口服液具有促进脑内血肿吸收、减轻脑水肿、抗自由基生成以及减轻炎症等作用[17-18]。本研究首次通过观察脑内血肿体积的变化以探讨脑血疏口服液对高血压性脑出血患者脑内血肿吸收的影响。结果显示,2组患者的脱水降颅压药物使用率无显著差异;在排除年龄和血压对脑内血肿吸收情况的影响后,治疗10 d后2组患者的脑内血肿均有不同程度的吸收,尤以脑血疏口服液组患者的脑内血肿吸收情况显著优于基础治疗组。由此,提示脑血疏口服液在促进脑内血肿吸收方面具有一定的临床应用价值。
高血压是脑出血的重要危险因素,急性期血压管理对降低再出血率、抑制脑内血肿扩大极为关键[31-33]。本研究中,治疗前2组患者的平均血压均高于血压正常值范围,但2组之间收缩压和舒张压的差异均无统计学意义;治疗后,脑血疏口服液组患者的降压药物治疗比例略低于基础治疗组,但差异无统计学意义。由此提示,脑血疏口服液对脑出血患者血压及降压药物的使用无显著影响。
本研究为小样本量回顾性研究。由于缺乏足够的样本量,因此未能对2组患者的年龄进行匹配。高血压是脑出血的重要危险因素。本研究未观察到血压与脑内血肿体积存在显著相关性,推测可能与样本量不足有关;并且,本组患者治疗前测得的收缩压大多<170 mm Hg,仅有少数患者的收缩压≥180 mm Hg,因此本研究中患者的血压水平对脑内血肿体积影响的可能性较小。此外,2组患者治疗后脑内血肿体积均有不同程度的缩小,但基础治疗组患者治疗后与治疗前脑内血肿体积的差异无统计学意义,推测可能与样本量不足和观察时间较短有关。此外,本研究未能明确脑血疏口服液治疗是否会影响高血压性脑出血患者脱水降颅压药物的使用量。
综上所述,本研究发现脑血疏口服液可促进高血压性脑出血患者脑内血肿的吸收,但对脱水降颅压药物和降压药物的使用无显著影响。受本次研究设计和样本量的局限,今后有待开展前瞻性随机对照临床试验以进一步验证本研究的结果。此外,脑血疏口服液对脱水降颅压药物和降压药物使用量的影响,亦有待进一步研究。此外,本研究仅观察了脑血疏口服液对高血压性脑出血患者脑内血肿吸收情况的影响,而对非高血压性脑出血患者脑内血肿吸收是否也有相似的效应,亦有待进一步研究。

