静脉结合关节腔内应用氨甲环酸对全髋关节置换老年病人手术后隐性失血影响的研究
全髋关节置换术(total hip arthroplasty,THA)是目前骨科常见的手术,能重建髋关节的功能,给许多病人带来了福音,改善了病人的疼痛和生活质量,但其操作较为复杂,手术区域的血供较为丰富,术中和术后的出血量较大,输血率较高,虽然输血能较快地纠正贫血,但其增加了医疗费用、延长了住院时间,输血本身也存在一定的并发症风险,且少数病人即使进行输血也难以在短时间内完全代偿,影响了病人的病情康复,故如何减少THA病人围手术期的失血量是临床关注的一大焦点。氨甲苯酸(tranexamic acid,TXA)是一种人工合成的新型纤溶抑制药物,其具有很强的抗纤溶作用,既往研究已经证实,TXA能显著降低THA的围手术期失血量,有效性值得肯定,但其本身有增加血栓形成的风险,尤其是老年病人[1-2]。以往的多数研究仅关注THA的围手术期显性失血量(主要包括术中失血和术后引流量),忽略了隐性失血,而隐血失血被认为是关节置换术中重要失血来源,故有必要探讨TXA对老年病人隐性失血的影响。本研究旨在探讨TXA是否能有效降低老年THA病人的隐性失血及其安全性,为临床TXA的应用提供参考依据,现将结果报道如下。
1 资料与方法
1.1 一般资料 选取2015年11月至2016年12月期间我院收治的86例行THA的老年病人为研究对象,随机分为2组,观察组43例,年龄62~82岁,平均(74.8±5.9)岁;对照组43例,年龄61~85岁,平均(76.1±5.1)岁。纳入标准:(1) 均为初次行单侧THA,既往未行关节置换术;(2) 术前的常规检查未发现明显异常,凝血功能正常,无血栓形成的倾向,且对TXA不过敏;(3) 年龄≥60岁;(4) 临床资料完整可靠。排除标准:(1) 近2个月内有输血史或应用过抗凝药物;(2) 合并严重的心、肝、肾等功能不全或恶性肿瘤等,手术风险较高;(3) 已植入冠脉支架或伴有房颤病人。所有病人均签署知情同意书。本研究已通过医院伦理委员会的批准。
1.2 方法
1.2.1 治疗方法:全部病人均由同一位医师作为主刀医生通过后外侧入路常规完成THA手术,常规采用全麻,选择生物型假体。观察组病人围手术期应用TXA,包括静脉滴注联合关节腔内局部用药,术前10 min给予TXA 15 mg/kg静脉滴注,术中严格止血,常规留置引流管,关闭切口后经引流管逆行向关节腔内推注0.5 g TXA,夹闭引流管6 h,之后松开,术后3 h再次静脉滴注10 mg/kg的TXA。对照组病人采用生理盐水代替TXA,应用方法同观察组。术后即开始指导所有病人进行康复训练和预防血栓形成,确定假体正常后开始下地活动,术后第5天进行双下肢的血管超声检查来观察有无血栓形成。若病人血红蛋白(Hb)<70 g/L,或者虽然Hb为70~100 g/L,但有头晕、心悸、皮肤苍白等临床表现,均给予输血治疗。出院后常规口服利伐沙班片10 d,10 mg/次,1次/d。
1.2.2 研究方法:收集所有病人的临床资料,包括性别、年龄、身高、体质量、病因、术前Hb、血小板(PLT)计数、凝血酶原时间(PT)、活化部分凝血活酶时间(APTT)、D-二聚体(D-D)等术前基线资料,总失血量、术中失血量、术后引流量、有无输血、术后第1 d、3 d、5 d的Hb值、手术时间、术后住院时间等围手术期指标,并统计有无深静脉血栓(DVT)、肺栓塞(PE)、肌间静脉血栓、切口感染、渗液、局部血肿等并发症发生。
计算体质量指数(BMI)=体质量(kg)/[身高(m)]2。统计红细胞占全血容积的百分比(hematocrit,HCT),并根据通用公式计算病人的总失血量=血容量×(术前HCT-术后HCT),其中血容量=K1×身高(m)+K2×体质量(kg)+K3,公式中K1=0.3669(男)或0.3561(女),K2=0.03219(男)或0.03308(女),K3=0.6041(男)或0.1833(女)。然后计算显性失血量=(术中出血量+术后引流量)×(术前HCT+术后HCT)÷2。最后计算该病人的隐性失血量=总失血量+输血量-显性失血量。

2 结果
2.1 2组一般资料比较 2组术前资料比较,差异均无统计学意义(P>0.05),具有可比性。见表1。
2.2 2组围手术期失血情况比较 观察组的总出血量、术中出血量、隐性失血量、输血率、术后第1、3、5天时Hb的下降值均显著低于对照组,差异均有统计学意义(P<0.05)。见表2。
2.3 2组围手术期资料比较 观察组术后住院时间显著低于对照组,差异有统计学意义(P<0.05)。2组的手术时间、并发症的发生率比较,差异均无统计学意义(P>0.05)。见表3。

表1 2组病人的术前资料比较(n=43)
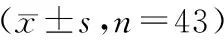
表2 2组围手术期失血情况比较
注:与对照组比较,*P<0.05,**P<0.01

表3 2组手术时间、住院时间和并发症比较(n=43)
注:与对照组比较,*P<0.05
3 讨论
THA手术过程中的出血状况和术后的输血风险一直是临床研究的热点,手术过程中常伴随着骨面与软组织的渗血,尤其是术中髋臼侧的准备阶段、扩大骨髓腔、软组织松解等过程,其出血量更多,部分病人的围手术期总出血量甚至可达到2 L,术后输血率为16%~37%[3],其增加了手术本身的风险,从而限制了THA的应用,对手术操作和围手术期的管理提出了较高的要求。目前认为围手术期的实际失血量除了包括术中失血量、术后引流量等显性失血外,还包括那些通过肉眼无法直接观察到的隐性失血,其主要包括外渗到组织间隙和留存在关节腔的血液,以及因溶血产生的红细胞丢失。隐性失血后全身的微循环发生缺血和缺氧改变,随后出现血Hb水平下降,不利于伤口的愈合,严重者需要行输血治疗,给病人带来了输血风险和经济压力,延长了住院天数,加大了并发症的发生风险,故如何降低THA后隐性失血具有重要的临床意义。
TXA是一种人工合成的赖氨酸(Lys)类似物,能竞争性地结合纤溶酶(原)上的Lys结合位点,从而改变其构象,导致失活,达到抑制纤溶活性的目的,比氨基己酸强10倍,比氨甲苯酸强2~3倍[4]。国内外已有多个研究证实TXA能有效降低关节置换术的失血量,从而显著减少THA和全膝关节置换术(TKA)的输血量和输血率,疗效令人满意[5-8]。并且TXA不会增加关节置换术后DVT和PE的发生率,安全可靠,故在临床上应用范围越来越广。TXA主要通过静脉滴注和关节腔内局部应用两种方法,前者在临床上应用较为简便,也更加常见,倪进荣等[9]研究表明静脉应用和局部应用TXA均能有效地减少THA病人术后总输血量、隐性失血量和输血率,并未明显增加下肢静脉血栓的风险,提示应用效果相当。老年病人常合并有呼吸、消化、循环等系统的多种疾病,手术本身的风险较高,失血对身体的影响较大,且血栓形成的风险也较高,故TXA在老年人群中的应用风险也相对较高。在关节置换术中,已有研究专门探讨TXA在老年TKA病人的应用效果,结果表明其能显著降低术后引流量、总失血量和输血量,且未增加DVT和PE的发生风险[10-11]。但尚缺乏其在隐性失血方面影响的报道。本研究结果表明TXA能明显减少老年病人的隐性失血量,且与对照组相比,观察组的总出血量、术中出血量、输血率、术后Hb的下降值、术后住院时间均显著降低,故TXA能明显改善老年病人的出血状况,促进了病人的病情康复,疗效令人满意。安全性方面,本研究并未发现2组的并发症发生率有明显差异,观察组的DVT发生率仅为4.7%,未发现肌间静脉血栓和局部血肿者,故静脉滴注TXA联合关节腔局部用药的总体安全性同样令人满意,可应用于老年病人。
综上所述,静脉结合关节腔内应用TXA能显著降低THA老年病人手术后隐性失血量和总失血量,缩短住院时间,且并不增加并发症的发生风险,安全可靠,值得临床推广应用。

