试析瘢痕子宫再次妊娠阴道分娩的效果与安全性
黄 静
(桂林医学院第二附属医院,广西 桂林 541199)
瘢痕子宫发生主要是在妇产科手术(剖宫产、子宫穿孔修复术、肌瘤剔除术等)之后,其中剖宫产为瘢痕子宫形成首要原因,临床认为对于这类子宫再次妊娠,危害性、风险较大,由于受精卵着床于瘢痕子宫肌层上,在妊娠、分娩时易出现大出血,子宫损伤等不良情况[1]。近几年随剖宫产分娩女性增加,瘢痕子宫再次妊娠发生几率上升,为避免孕妇产后发生严重并发症,减少母婴不良结局,临床多行剖宫产治疗,但大量实践表明虽然剖宫产对提高母体、新生儿生存率有积极性意义,然而再次剖宫产手术,不仅手术难度上升,且术后产妇恢复慢,疼痛强烈,患者预后差[2]。本文通过观察2017年1月~2017年12月期间52例瘢痕子宫再次妊娠者行阴道分娩的情况,旨在为今后临床分娩方式选择提供依据。
1 资料与方法
1.1 一般资料
以2017年1月~2017年12月期间检查确诊为瘢痕子宫再次妊娠的120例孕妇为本次观察对象,所有孕妇经检查确诊为瘢痕子宫妊娠,医院伦理委员会审核通过,孕妇无凝血功能异常、严重器质性疾病,无言语、精神障碍,产检符合阴道试产指征,医院具备产程中行急救措施条件,签署知情同意书。按孕妇分娩意愿分组,观察组人数52例,孕周38~40周,平均(39.4±0.8),年龄区间21~38岁,平均(31.6±2.4)岁,孕次1~3次,平均(1.7±0.4)次;对照组人数68例,孕周37~41周,平均(39.4±0.6),年龄区间23~37岁,平均(31.2±2.5)岁,孕次1~3次,平均(1.7±0.3)次,孕妇组间基线资料比较无差异,P>0.05。
阴道引产指征:孕妇宫壁未有过度变薄情况,瘢痕厚度超过3 mm、宫颈成熟度良好,无巨大儿、胎盘早剥、胎儿窘迫症等剖宫产指征,产前手术切口经检查已恢复至甲级。
1.2 方法
对照组:行改良侧人式腹膜外剖宫产术,于脐耻正中旁做纵形切口,有顺序将组织分离,充分暴露患者子宫下段,行子宫下段剖宫产手术。
观察组:先行阴道试产,期间由助产士对胎儿胎心、产妇宫缩心率、血压等进行严密监测,尽量缩短产程,于第1产程行人工破膜,观察头盆,避免在第二产程中加腹压,根据产妇具体情况行抬头吸引、臀牵引等助产,。若试产时孕妇出现剖宫产指征(产程停滞、先兆子宫破裂、胎儿宫内窘迫、继发宫缩无力),立即转为剖宫产,产后注射宫缩素20 U。
1.3 观察指标
统计观察组阴道分娩成功例数,组间比较不同分娩方式术后产妇、新生儿情况(产后出血量、新生儿评分、住院时间等),对产后并发症情况记录比较。本次新生儿评分以Apgar表进行评估,其对患儿肌张力、呼吸、反射等五项体征评分,总分为10分,10分为正常,0~3分为重度窒息,4~7分为轻度窒息,并发症观察:新生儿肺炎、产后感染、病理性黄疸、尿潴留、新生儿窒息、产后大出血。
1.4 统计学分析
以SPSS 19.0系统行数据统计学分析,计数资料以n(%)表示,计量资料以(±s)表示,采用x2或t检验,结果以P<0.05为有统计学意义。
2 结 果
2.1 观察组阴道分娩统计
52例产妇,阴道分娩成功40例,成功率为76.9%,12例阴道引产失败转为剖宫产,发生率为23.1%。
2.2 孕妇、新生儿情况比较
观察组较对照组术后出血量少、住院时间短,P<0.05,两组新生儿体质量、Apgar评分无差异,P>0.05,见表1。
表1 孕妇、新生儿情况(±s)
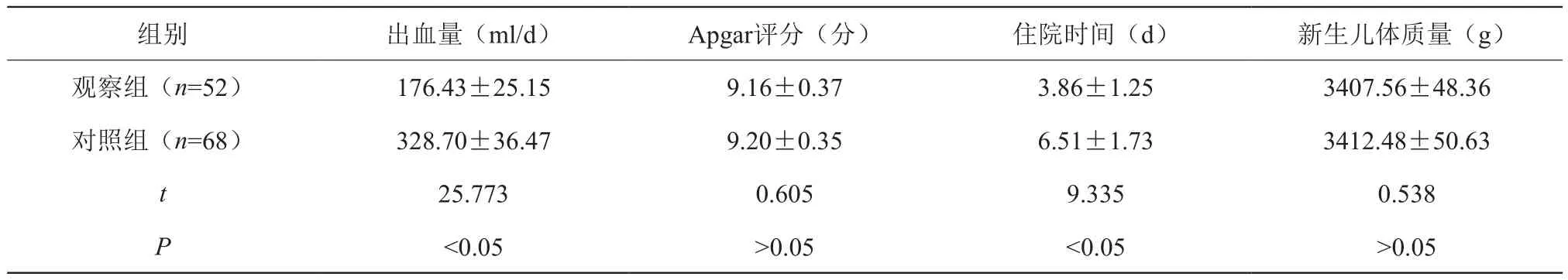
表1 孕妇、新生儿情况(±s)
组别 出血量(ml/d)Apgar评分(分) 住院时间(d) 新生儿体质量(g)观察组(n=52)176.43±25.159.16±0.373.86±1.253407.56±48.36对照组(n=68)328.70±36.479.20±0.356.51±1.733412.48±50.63 t 25.7730.6059.3350.538 P<0.05>0.05<0.05>0.05
2.3 并发症情况统计
观察组产妇并发症少,P<0.05,新生儿并发症发生较对照组无差异,P>0.05,见表2。

表2 并发症情况
3 讨 论
鉴于瘢痕妊娠临床属于高危妊娠,可危及母婴生命安全,目前足月活胎者多行剖宫产分娩,其能有效确保母体、婴儿安全,但大量实践表明此术不仅术中出血、术后腹腔粘连等并发症较多,还会继发致产妇盆腔疼痛、肠梗阻,严重者有引发不孕的可能[3]。同时剖宫产是致瘢痕妊娠发生的主要原因,因此如何减少孕妇并发症发生,选择正确分娩方式得到临床相关学者关注。
近几年临床目前剖宫产手术多行子宫下端横切,其较传统纵切,切口沿肌肉纤维走向,能减少对孕妇组织破坏,子宫损伤较小,术后产妇恢复快,这为瘢痕妊娠者行阴道分娩提供了条件。本次研究结果显示本次瘢痕妊娠阴道分娩成功率为76.9%,提示对于符合阴道引产指征孕妇,阴道分娩成功率较高,提示临床对于符合阴道分娩者可先给予阴道试产,在引产失败后再行剖宫产,还避免感染、新生儿窒息等并发症发生[4]。但本次仍有,表明孕妇即便符合指征,仍有可能阴道分娩失败,原因分析可能与分娩过程中孕妇出现宫缩无力、产程停滞、胎儿宫内窘迫等情况有关,因此对于行阴道试产者,临床需做好剖宫产准备,一旦孕妇无法阴道分娩立即行剖宫产手术[5]。
本次观察组较对照组术后出血量少、住院时间短,P<0.05,同时组间并发症比较,观察组产妇并发症少,P<0.05,提示阴道分娩者术后恢复具有优势,并发症少。分析原因剖宫产作为手术,本身便是有创操作,同时术中产妇腹腔暴露于空气,内环境损伤较大,这不仅导致产妇术后恢复慢,且手术创伤引发机体炎症反应抑制免疫功能,造成术后孕妇并发症较多[6]。故本文认为对于瘢痕子宫妊娠者只要严格掌握阴道引产指征,阴道分娩结果较好,但对于不符合阴道引产指征者,临床需行剖宫产以确保产妇、胎儿的安全。
综上所述,瘢痕子宫妊娠者若符合阴道引产指征,行阴道分娩,并发症少、成功率高、术后恢复快。

