陕西省细菌耐药监测网2014—2016年革兰阳性菌耐药性监测
归巧娣,范 芸,任健康,宫艳艳
(陕西省人民医院,陕西 西安 710068)
革兰阳性菌是临床重要的一类病原菌,可引起全身多器官、多部位的感染,如呼吸系统感染、血流感染、泌尿系统感染以及皮肤黏膜软组织感染等[1-3]。动态监测和定期公布革兰阳性菌的耐药情况,对临床医生正确选择抗菌药物,提高感染治疗效果十分必要。2012年陕西省依托全国细菌耐药监测网建立了陕西省细菌耐药监测网,为促进陕西省抗菌药物的合理使用发挥了积极作用[4]。本研究拟分析2014—2016年陕西省细菌耐药监测网革兰阳性菌耐药数据,为本地区临床治疗革兰阳性菌感染提供理论依据。
1 资料与方法
1.1 资料来源 收集陕西省细菌耐药监测网入网医院2014—2016年上报的革兰阳性菌相关数据,剔除同一患者相同部位分离的重复菌株资料。
1.2 细菌鉴定及药敏试验
1.2.1 细菌鉴定 采用VITEK、API等鉴定系统或手工方法进行细菌鉴定。
1.2.2 药敏试验 采用VITEK、BD、ATB系统进行MIC的测定。药敏纸片法:采用纸片扩散法(K-B法),普通细菌药敏试验使用MH琼脂,肺炎链球菌及β-溶血链球菌使用5%羊血M-H琼脂培养基。
1.3 质量控制 按照美国临床实验室标准化协会(CLSI)要求进行质量控制。质控菌株包括:大肠埃希菌 ATCC 25922、金黄色葡萄球菌 ATCC 25923、金黄色葡萄球菌 ATCC 29213、肺炎克雷伯菌 ATCC 700603、阴沟肠杆菌 ATCC 700323、铜绿假单胞菌 ATCC 27853、肺炎链球菌 ATCC 49619和流感嗜血杆菌 ATCC 49247。
1.4 数据分析 药敏结果判断标准按照CLSI(2016年)标准。应用WHONET 5.6软件进行分析。
2 结果
2.1 菌株检出情况 共收集陕西省细菌耐药监测网42所入网医院数据,其中二级医院13所,三级医院29所。2014—2016年各年份分别收集43 830、48 258、61 819株细菌,其中革兰阳性菌分别为14 487、15 303、18 613株。见表1。
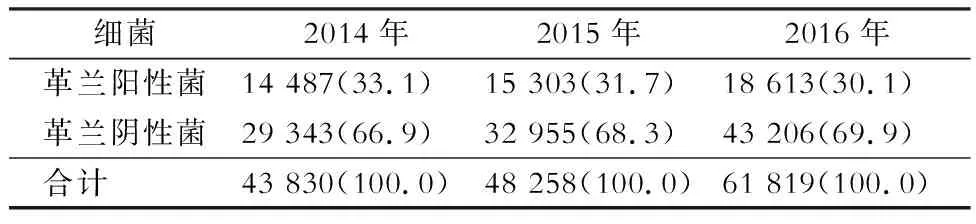
表1 陕西省细菌耐药监测网2014—2016年菌株分布情况[株(%)]Table 1 Distribution of strains in Shaanxi Provincial BRSN, 2014-2016 (No. of isolates [%])
2.2 革兰阳性菌构成情况 分离前三位的革兰阳性菌属分别为葡萄球菌属(28 878株,占59.7%)、肠球菌属(10 207株,21.1%)和链球菌属(8 824株,18.2%)。2014—2016年各年份葡萄球菌属检出菌株分别为8 938、9 130和10 810株;肠球菌属分别检出3 161、3 089、3 957株;链球菌属分别检出2 227、2 914、3 683株,见表2。革兰阳性菌来源位于前5位的标本分别为痰(14 844株,30.7%)、血(8 873株,18.3%)、分泌物(6 271株,13.0%)、尿(5 225株,10.8%)和伤口脓液(2 449株,5.0%),见表3。
2.3 主要病原菌耐药情况 2014—2016年各年份耐甲氧西林金黄色葡萄球菌(MRSA)检出率分别为36.1%、45.2%和38.6%,耐甲氧西林凝固酶阴性葡萄球菌(MRCNS)的检出率分别为80.5%、81.0%和83.3%,未发现对万古霉素、利奈唑胺、替考拉宁耐药的葡萄球菌属细菌。粪肠球菌对万古霉素耐药率分别为1.7%、0.8%和0.7%,屎肠球菌对万古霉素耐药率分别为3.1%、2.0%和2.1%。非脑脊液分离的耐青霉素肺炎链球菌(PRSP)的检出率分别为11.8%、6.1%和4.7%,详见表4~6。
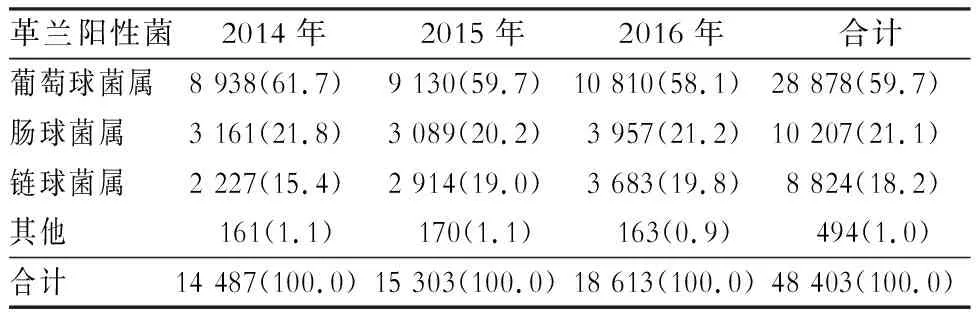
表2 陕西省细菌耐药监测网2014—2016年革兰阳性菌的构成[株(%)]Table 2 Constituent of gram-positive bacteria in Shaanxi Provincial BRSN, 2014-2016 (No. of isolates [%])
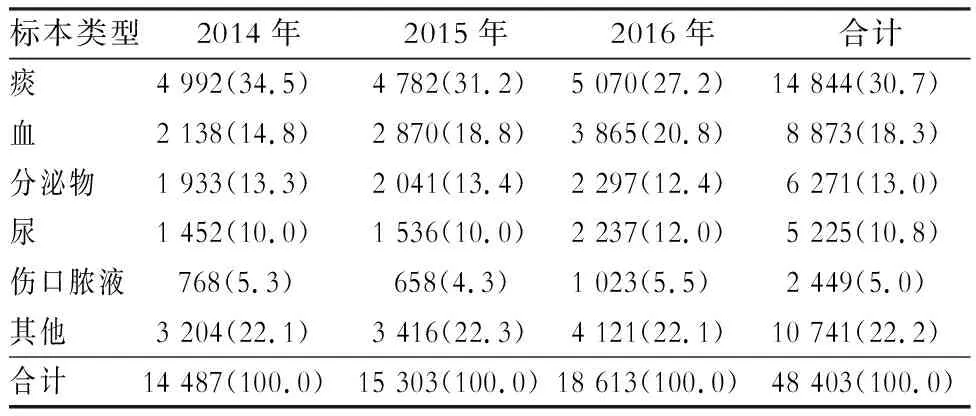
表3 陕西省细菌耐药监测网2014—2016年革兰阳性菌标本来源情况[株(%)]Table 3 Specimen sources of gram-positive bacteria in Shaanxi Provincial BRSN, 2014-2016 (No. of isolates [%])

表4 陕西省细菌耐药监测网2014—2016年葡萄球菌属细菌对常见抗菌药物的耐药率(%)Table 4 Antimicrobial resistance rates of Staphylococcus spp. in Shaanxi Provincial BRSN, 2014-2016(%)

表5 陕西省细菌耐药监测网2014—2016年肠球菌属细菌对常见抗菌药物的耐药率(%)Table 5 Antimicrobial resistance rates of Enterococus spp. in Shaanxi Provincial BRSN, 2014-2016(%)
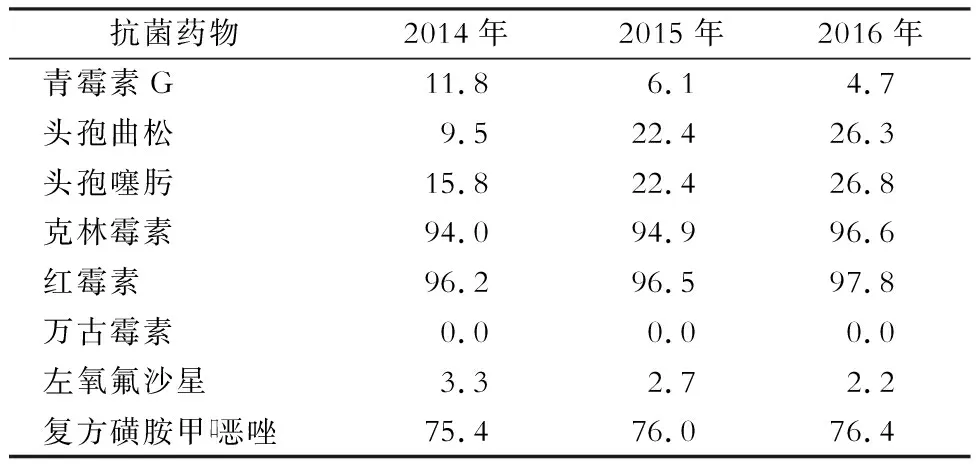
表6 陕西省细菌耐药监测网2014—2016年非脑脊液分离的肺炎链球菌对常见抗菌药物的耐药率(%)Table 6 Antimicrobial resistance rates of Streptococcus pneumoniae in Shaanxi Provincial BRSN, 2014-2016(%)
3 讨论
自二十世纪九十年代以来,革兰阳性菌在医院感染病原体中所占比例显著上升,成为医院感染主要的病原体。本研究发现2014—2016年监测病原菌中革兰阳性菌占30.1%~33.1%,分离前三位的菌属分别为葡萄球菌属、肠球菌属和链球菌属,与既往李耘等[5]报道的革兰阳性菌检出率占25.2%相比有所提高。尤其是2014—2016年链球菌属细菌检出增加,分析原因可能是:(1)随着检测技术的发展,一些方法已被广大实验室普遍应用,如MALDI-TOF MS越来越多地用于常规菌株鉴定[6],经过不断改进目前各种自动和手工鉴定系统已经可以相当准确鉴别常见的金黄色葡萄球菌、链球菌属和肠球菌属。直接抗原检测、核酸检测等检测方法的发明及传统方法的不断改进使得原本难于鉴定的链球菌属细菌被大家广泛认识。(2)培养方法的改进。随着大家对链球菌属细菌感染的重视,常规培养增加CO2孵育、使用商品化的培养基等使得链球菌属的检出率提高。
本研究显示革兰阳性菌来源位于前5位的标本分别是痰、血、分泌物、尿和脓液。2014—2016年痰标本比例下降,血标本比例增加。分析原因可能与规范血和痰培养的送检有关。以往在只采用1套血培养检测时,当培养出革兰阳性菌尤其是凝固酶阴性葡萄球菌时,临床不能判断其是致病菌还是污染菌,往往均按污染菌处理。《临床微生物实验室血培养操作规范》(WS/T 503-2017)要求采集血培养标本时,成人应采集2~3套,临床可根据2~3套血培养结果判断(如凝固酶阴性葡萄球菌)是否为致病菌,自1980年以来,凝固酶阴性葡萄球菌尤其是表皮葡萄球菌逐步被公认为医院感染病原菌。表皮葡萄球菌和溶血葡萄球菌主要引起伴有诱发因素(如免疫缺陷和/或存在内源或外源植入物)的患者发生医院感染[7-10]。凝固酶阴性葡萄球菌是导管相关血流感染最常见的病原体[11]。同时微生物实验室对不合格痰标本的严格把控,也更有利于临床医生判断患者属于感染还是定植。
本研究显示,2014—2016年MRSA检出率分别为36.1%、45.2%和38.6%,MRCNS的检出率分别为80.5%、81.0%和83.3%,未发现对万古霉素、利奈唑胺和替考拉宁耐药的葡萄球菌属细菌。粪肠球菌对万古霉素耐药率分别为1.7%、0.8%和0.7%,屎肠球菌对万古霉素耐药率分别为3.1%、2.0%和2.1%, 耐万古霉素肠球菌检出率保持在较低水平。非脑脊液分离的肺炎链球菌中, PRSP的检出率分别为11.8%、6.1%和4.7%,检出率有下降趋势。肺炎链球菌对红霉素和克林霉素的耐药率均>90%,未检出对万古霉素耐药的肺炎链球菌。本研究数据与近年来全国细菌耐药监测网数据相近[12-14]。
革兰阳性菌是临床标本分离的重要病原菌,随着抗菌药物滥用现象不断加剧,临床细菌耐药问题日趋严重。病原体接触抗菌药物发生变异并获得耐药性的机制体现在四个方面:产生抗生素酶,灭活抗菌药物;作用靶位变异,不应答药物;外膜通透性改变,阻断药物进入菌体内;增强外排,加速泵出进入菌体内药物[15-16]。随着临床医生对革兰阳性菌致病性的认识,本地区耐药监测数据可为临床医生合理选用抗菌药物提供理论依据。

