胎儿永存左上腔静脉的超声心动图诊断分析
杨 英,贺山鹰
(1广元市苍溪县中医院超声科,四川广元 628400;2西安安琪儿妇产医院超声科)
永存左上腔静脉(persistent left superior vena ca⁃va,PLSVC)为最常见的体静脉回流畸形,由胚胎期左前主静脉尾侧异常退化所致,主收集左侧上半身静脉回流血流[1]。据文献报道[2],PLSVC在正常人群中发生率约为3‰,而在先天性心脏病患儿中发生率可高达5%。大多数PLSVC其本身并不影响胎儿循环生理及血流动力学,故不影响患儿正常生存,但这种畸形的存在不仅使心脏外科手术及心导管检查时的技术复杂化,还常伴发其它的结构或染色体的异常,故产前明确诊断PLSVC有重要的临床意义[3]。本文通过对48例PLSVC形成胎儿的资料进行回顾性分析,探讨产前超声心动图应用于PLSVC诊断中的价值。
1 资料与方法
1.1 研究对象
回顾性分析2014年1月至2016年12月48例PLSVC形成胎儿(均为单胎)的超声影像及临床资料。孕妇均在苍溪县中医医院行产前超声筛查;年龄20~36岁,平均(27.34± 3.57)岁;孕周20~34周,平均(29.15±2.14)周。本研究经医学伦理委员会批准,并在研究前获得参与者的书面同意。
1.2 仪器与方法
选用GE-Voluson E8型彩超仪,探头频率RAB4-8-D MHz。先后对胎儿系统超声筛查和心脏超声筛查。心脏筛查时,先在对胎心方位进行确定,然后对四腔心、三血管、左右室流出道、大动脉长轴、上下腔静脉等基本切面进行顺序扫查。在三血管切面上重点观察血管的支数,若在肺动脉左侧探及多余血管回声,应测量该血管内的血流频谱,并追踪该血管引流情况。若因胎方位因素该血管显示不清时,可轻轻推动胎体或改变孕妇体位以促使胎儿改变位置,若图像仍不满意,可嘱孕妇起床活动后再继续检查,直至清楚显示为止。
1.3 PLSVC诊断与分型标准
PLSVC按入口位置不同主要分为以下二型[4]:Ⅰ型经扩张的冠状静脉窦汇入右侧心房,较为常见,约占80%~90%;Ⅱ型汇入左侧心房,少见,仅约占10%。
1.4 验证与随访
对于筛出的PLSVC胎儿,经产前优生咨询,若孕妇及家属要求终止妊娠者,应尽量在引产后行尸检;继续妊娠者,应及时对新生儿行超声心动图复查,若需手术,则应随访手术后疗效。
2 结果
2.1 一般结果
共48例PLSVC胎儿,其中Ⅰ型45例,Ⅱ型3例。27例PLSVC属于孤立性异常;另21例并发其它心内外结构畸形,其中14例心内结构畸形,包括2例(2/14,14.3%)有房室间隔缺损、4例(4/14,28.6%)有VSD,3例(3/14,21.4%)有主动脉缩窄,8例(8/14,57.1%)有大动脉锥干系发育异常(如:法洛四联症、永存动脉干、大动脉转位、肺动脉闭锁伴室间隔缺损等),6例心外结构畸形,包括5例有单脐动脉,2例有马蹄肾、2例有耳廓畸形与小颌畸形及1例有半椎体畸形。38例行羊水穿刺核型分析,共检出3例染色体异常,包括2例18-三体综合征,1例21-三体综合征。
2.2 声像图特征
在三血管切面上,PLSVC均表现为肺动脉左侧见一类圆形的血管横断面,即“第四血管征”(见图1),Ⅰ型在四腔心切面左房室沟可探及扩张的冠状静脉窦(见图2),经追踪并可发现PLSVC经扩张的冠状静脉窦汇入右侧心房(见图3);Ⅱ型经追踪并可发现PLSVC汇入左心房。
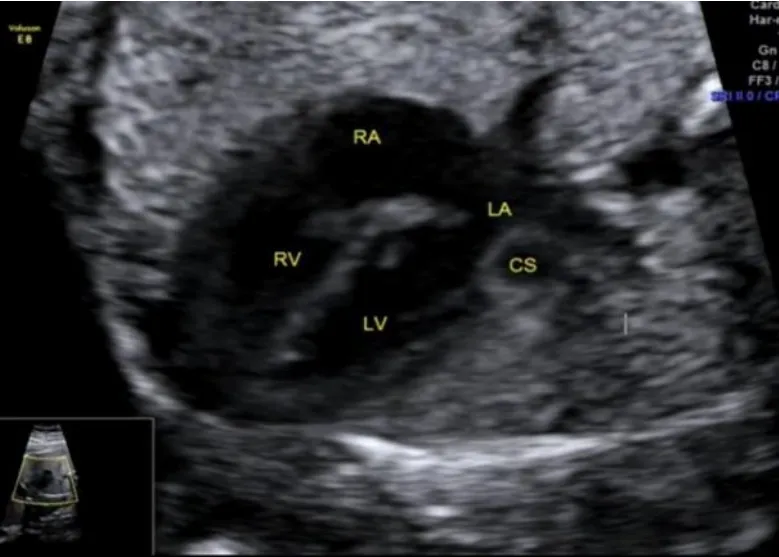
图2 PLSVC四腔心切面观
图3 PLSVC汇入右心房
2.3 验证与随访
44例PLSVC经产前超声筛出(37例于孕中期筛查时检出;5例于孕中期发生漏诊,经晚孕期筛查检出;1例于孕中期误诊为房间隔缺损,经晚孕期筛查检出为PLSVC)。经优生咨询,19例选择终止妊娠,其中5例经尸解证实为PLSVC,1例经尸检发现将Ⅰ型PLSVC误诊为肺静脉异位引流;29例选择继续妊娠,27例于分娩后经院内外超声心动图检查证实为PLSVC,2例产前漏诊的PLSVC,分娩后因出现发绀,于外院超声心动图检查证实为Ⅱ型PLSVC。
3 讨 论
超声心动图是产前诊断PLSVC的较可靠方法。正常胎儿仅显示肺动脉、主动脉、上腔静脉三支血管从左至右依次排列,而PLSVC在三血管切面上的声像图表现具有特征,即在肺动脉左侧可探及一类圆形的血管横断面图像,即“第四血管征”[5-7]。根据“第四血管”的引流途径,李胜利等将PLSVC其分为两大类[8],即Ⅰ型PLSVC的“第四血管”经扩张的冠状静脉窦汇入右侧心房,Ⅱ型PLSVC的“第四血管”连接到左心房。Ⅰ型PLSVC形成病例因其本身对胎儿循环生理及血流动力学不产生影响,并不影响患儿正常生存[9-10];而Ⅱ型PLSVC因将左侧上半身的血液引流入左心房,显著改变胎儿循环生理情况,分娩后新生儿将会出现不同程度的发绀,需行手术矫治[11],因此通过追踪“第四血管”的引流途径,对PLSVC进行分型诊断,很具有临床必要性[12]。据文献报道[13],PLSVC中,Ⅰ型最为常见,占比约为80%~90%,在本组资料48例PLSVC胎儿中,Ⅰ型45例,约占93.8%,Ⅱ型3例,约占6.2%,与文献报道接近。依据上述声像图特征,本组资料中44例PLSVC形成病例均被检出并正确分型,以上表明超声心动图在PLSVC的产前筛查中具有重要的价值。
PLSVC的产前超声诊断较易发生漏误诊,究其原因为胎儿期心脏结构较为细小,在产前超声筛查过程中,若检查者经验不足、扫查手法不熟练、对PLSVC声像图特征的认知度低,以及对本病发生可能性缺乏警惕,则较易导致PLSVC病例发生漏诊,或被误诊为其它声像图表现近似的疾病,较常见有:房间隔缺损及肺静脉异位引流等[14]。本组资料中,1例PLSVC产前误诊为肺静脉异位引流,引产后经尸检诊断为PLSVC;另1例产前漏诊的PLSVC,分娩后因出现发绀,于外院超声心动图检查证实为Ⅱ型PLSVC。在产前超声筛查的过程中,为减少PLSVC形成病例的漏误诊,需注意以下两点:①应由具丰富产前超声筛查经验的医师把关质量,加深对PLSVC声像图特征的认知度,掌握与其它近似疾病的鉴别要点[15],如:Ⅰ型PLSVC与房间隔缺损鉴别的关键是Ⅰ型PLSVC在三血管切面上肺动脉左侧常有“第四血管征”,在四腔心切面上存在扩张的冠状静脉窦,而侧动探头可显示完整的房间隔;在三血管切面上,PLSVC与肺静脉异位引流两者均有“第四血管征”,但在PLSVC病例,“第四血管”内血流的方向与右上腔静脉血流方向一致,而在肺静脉异位引流病例血流方向相反,而两者鉴别最关键的一点是肺静脉异位引流病例的左房顶壁无肺静脉分支开口。②应严格按照产前超声筛查指南要求于孕中、孕晚期行两次胎儿心脏超声排畸检查[16]。孕晚期复查不仅仅是因为胎儿发育为一个动态的过程,可以排除晚发畸形,还可对孕中期的筛查进行查漏补缺。在本组资料产前超声筛出的44例PLSVC中,37例于孕中期筛查时即检出为PLSVC,5例于孕中期筛查时发生漏诊,经晚孕期复查检出为PLSVC;另1例于孕中期筛查误诊为房间隔缺损,经晚孕期复查检出为PLS⁃VC。由此看出,应按照产前超声筛查指南要求,进行孕中及晚期两次排畸对于减少PLSVC漏误诊很有临床必要性,
据文献报道[17]PLSVC胎儿可合并其它心内外结构异常和(或)染色体异常。心内异常较常见的有法洛四联症、主动脉缩窄、房室间隔缺损等;心外异常较常见的有单脐动脉、肾积水、唇颚裂等,在本组资料中,21例合并心内外其它结构畸形,其中2例房室间隔缺损,3例主动脉缩窄,4例室间隔缺损,8例动脉锥干系发育异常;6例合并心外结构畸形,其中5例单脐动脉,2例马蹄肾、2例耳廓畸形与小颌畸形及1例半椎体畸形。合并的染色体异常较常见的有13-三体、18-三体、21-三体等[18]。在本组资料接受羊水穿刺核型分析的38例PLSVC成病例中,即检出2例18-三体综合征,1例21-三体综合征。因此,在产前超声筛查过程中,当发现胎儿PLSVC时,不仅应注意排除其它系统结构畸形或心内结构畸形,以免发生漏诊;还应建议孕妇行羊水穿刺核型分析,以上这些措施对于评估PLSVC胎儿的预后均很重要。
PLSVC病例的预后主要取决于本病是否为孤立性异常。若为孤立性PLSVC,则PLSVC的预后较好。对于大多数(即Ⅰ型PLSVC)来说,PLSVC并不影响胎儿循环生理及血流动力,故不影响患儿正常生存;很少部分(即Ⅱ型PLSVC)因胎儿血流动力学的改变,需分娩后行手术矫正,但疗效满意[19]。若并发其它心内外严重结构畸形和(或)染色体异常,则PLSVC病例的预后一般较差[20]。本组资料中,经优生咨询,19例PLSVC选择终止妊娠,其中5例经尸检证实为PLSVC,1例经尸检发现将Ⅰ型PLSVC误诊为肺静脉异位引流;29例选择继续妊娠,其中27例于分娩后经院内外超声心动图检查证实为PLSVC,2例产前漏诊的PLSVC,分娩后因出现发绀,于外院超声心动图检查证实为Ⅱ型PLSVC,经手术矫治后,疗效满意。
4 结 论
产前超声心动图是诊断胎儿PLSVC的可靠方法,而三血管切面是本诊断病最主要的切面,“第四血管”引流途径的追踪扫查在对本病的诊断及分型,并与其它疾病的鉴别中很具临床必要性,在产前超声筛查过程中,当发现胎儿PLSVC时,不仅应注意排除其它系统结构畸形或心内结构畸形,以免漏诊的发生;还应建议孕妇行羊水穿刺核型分析,有利于孕妇作出优生优育选择,具有较高的临床应用价值。

