数字化模型辅助微创钢板接骨术治疗胫骨远端骨折
吴溢峰 李世浩 吴焯鹏 钟姣红
(广东省开平市中心医院骨外科,开平 529300)
胫骨远端骨折,多为高能量暴力所致,常见粉碎性骨折、移位明显,因保守治疗效果欠佳而需手术治疗。然而胫骨内侧软组织较薄,且多数胫骨远端骨折同时伴有切口周围软组织条件差而不适宜行传统切开复位内固定手术[1]。目前,微创钢板接骨术(minimally invasive plate osteosynthesis,MIPO)已成为胫骨远端骨折常见的手术方式之一[2,3]。该术式一般远离骨折端复位,不切开骨折处皮肤及皮下组织,若合并骨折块嵌插或软组织阻挡等情况,MIPO手术难度增加,反复多次复位可能导致手术时间长、出血量多、局部软组织损伤加重、骨折延迟愈合。
本研究探讨运用Mimics软件建立胫骨远端骨折数字化模型以及模拟手术操作,记录重要的相关数据,以备实际手术操作时参考,旨在尽可能减少手术时间及术中出血,避免不必要的操作,以获得更好的效果。通过与常规MIPO进行回顾性比较,评价数字化模型辅助MIPO治疗胫骨远端骨折的疗效。
1 临床资料与方法
1.1 一般资料
我院2016年1月~2017年3月收治胫骨远端骨折48例,根据术前有无数字化模型建模(术前进行胫腓骨全长CT扫描且术者有时间进行数字化模型建模)分成两组:常规MIPO组(常规组)27例,数字化模型辅助MIPO组(数字组)21例。常规组5例合并腓骨骨折,其中3例保守治疗,2例手术;数字组6例合并腓骨骨折,4例保守治疗,2例手术。2组一般资料比较无统计学差异(P>0.05),具有可比性,见表1。
病例纳入标准:①新鲜胫骨远端骨折,不累及关节面;②局部软组织损伤程度相对较轻,AO分型为IC1或IC2型(闭合性骨折)或IO1型(开放性骨折);③随访时间≥1年。
排除标准:①合并神经血管损伤;②合并影响骨折愈合的其他系统疾病及病理骨折;③未能按时复诊及检查。
表1 2组一般资料比较
骨折AO分型标准[4]:A:简单骨折,B:楔形骨折,C:复杂骨折
软组织损伤程度AO分型[4]:IC1:无表皮损伤;IC2:无表皮裂伤,但有挫伤;IO1:骨折端由内向外刺破表皮。I表示覆盖物,C表示闭合性,O表示开放性
1.2 方法
1.2.1 数字组数字化模型处理平台与图像的处理
数字化模型图像的处理平台:CPU酷睿i7-3770四核八线程3.4GHz,显卡Nvida GTX970 4G,物理内存8G,操作系统Windows10 64位专业版,128G固态硬盘*1+3TB机械硬盘*2。
图像处理软件:Mimics Research 17.0。
数字化模型图像的获取:术前均常规行胫骨全长三维CT薄层扫描,使用飞利浦64排螺旋CT,层厚0.9 mm,层距0.45 mm。扫描层数653~1503张。每个病例的图像数据刻录成光盘大小1.45~3.75 G。从每个病例的CT光盘里选取骨窗文件夹里的DICOM格式图像作为重建的源图像,每张图片大小768px×768px。
图像的导入、三维数字化建模及手术模拟:运行Mimics Research 17.0,新建“new project”,选择目标文件夹,待软件成功识别读取本组所有病例的DICOM格式骨窗图像,自动显示轴位、生成冠状位、矢状位二维图像。可以在任意一个二维窗口,点击“region growing”(阈值增长),选取所需的阈值范围内的组织,生成蒙版,此时的蒙版通常包含多个阈值范围相同的组织(本研究对象为骨折的胫骨)。在蒙版上进行编辑“Edit mask”,分割图像,将每一块骨折块独立制作成单一的蒙版。点击“Calculate 3D from mask”即可生成对应的三维数字化模型,保存为“.mcs”格式,每个病例建立三维数字化模型大小110~450 M。生成的每个三维数字化模型即本组每个骨折个体具体的骨折情况。对每个模型进行相应的手术模拟操作,在simulation模块下,通过“reposition”(复位)操作,胫骨骨折近端固定,移动远端骨折块及骨碎片,通过import选项,将合适的钢板、螺钉的模型导入,同样通过“reposition”操作,将其安放到合适的位置。在measurements模块下测量并记录骨折端复位所需移动的位移及角度,记录植入物的型号、数量以及与胫骨、大隐静脉的相对位置,以供实际手术操作中参考[5]。
1.2.2 手术方法 2组手术由同组医师完成,采用相同的器械。
常规组:连续硬外麻醉,仰卧位,常规消毒铺巾。取胫骨远端内踝后方约3 cm纵行切口,切开深筋膜至骨膜,但不切开骨膜,闭合复位骨折端并经X线透视确定正侧位对位、对线满意后,根据术前X线所见,挑选合适的锁定加压钢板(locking compression plate,LCP),于骨膜与深筋膜之间建立的软组织隧道缓慢插入,避免损伤大隐静脉及隐神经,分别在LCP两端切小口,各拧入合适长度、数量的螺钉,缝合伤口,留置胶片引流。
数字组:体位、麻醉均与常规组相同,操作时参考术前数字化模型里测得的数据,对骨折端进行有序、恰当的复位,避免无效、多余的复位动作,在保证有效复位的同时将对软组织的干扰最小化。在胫骨内侧骨折处两侧做小切口,并根据数字化模型的数据选取相应规格的LCP钢板、螺钉经皮下完成MIPO操作(根据MIPO的固定原则,粉碎性骨折LCP长度应为骨折段长度的2~3倍,螺钉密度<0.4~0.5)。缝合伤口,留置胶片引流。必要时使用X线透视以确保手术操作的准确性。
1.2.3 术后处理 术后一般不需要外固定,术后3 d开始不负重进行膝关节、踝关节功能锻炼,术后6周扶双拐下地允许患肢部分负重。定期复查X线片,根据骨折愈合情况决定弃拐行走的时间。
1.2.4 观察指标及评价标准 从病历中提取2组手术时间、术中出血量、切口长度,骨折临床愈合时间(骨折处无压痛,不扶拐可站立3 min,行走30步,X线片见骨折线模糊),于术后3、6、12个月根据Johner-Wruhs评价标准[6](表2)进行疗效评价。

表2 Johner-Wruhs疗效标准
*骨不愈合的定义为术后超过8个月骨折仍未愈合者

2 结果
数字组21例均根据胫腓骨三维CT骨窗平扫图像在Mimics17.0中建立胫骨(或胫腓骨)骨折三维数字化模型,可以从任意角度显示单一或多个骨折块,以清晰显示骨折局部的情况及毗邻组织。在simulation模块下,对远端骨折块进行复位,并模拟MIPO手术置钉,最终得到满意的虚拟骨折复位内固定数字化模型。在数字化模型上测量相关的数据,记录复位后的远端骨折块相对近端骨折端所旋转或移动过的角度、距离,钢板、螺钉的型号、数量、与胫骨骨性标志(如内踝尖)的相对位置,以指导手术操作。2组切口长度虽无统计学差异(P>0.05),但与常规组对比,数字组手术时间更短,术中出血量更少,骨折临床愈合更早(P<0.05),术后早期(3个月)疗效优良率也明显高于常规组(P<0.05)(表3),2组术后12个月疗效评价均为优。2组术后均未出现感染、下肢静脉栓塞、神经血管损伤、骨不愈合等并发症。典型病例见图1。
表3 2组手术情况比较
3 讨论
3.1 胫骨MIPO术前数字化模型建立的重要性
三维CT重建对医学的重要意义在于使抽象变得形象直观,弥补了二维CT断面图像不能显示器官整体的缺点。对于我们来说,三维CT图像对骨科临床工作带来的作用,远不止于此。我们可以进一步利用三维CT的薄层扫描的源图像,建立虚拟化的数字模型,用于术前的手术模拟,包括骨折的模拟复位和内固定物的植入等。随着微创理念的提出、胫骨骨折MIPO技术的要求,已不再是常规地进行骨折端的切开复位,而是非直视下间接复位及操作[7],对于胫骨骨折MIPO这种术前、术中均未能直接肉眼观察到骨折端的手术方式,术前数字化模型的建立尤为重要,它能使骨科医师直观地在数字化模型上看到了骨折本身,并可以通过计算机反复多次模拟操作,找到理想的手术方案。MIPO术前计划得越周全,术中操作的时间就越短、出血越少,越能尽量地避免切开复位的可能[8]。
3.2 Mimics建立数字化模型的优点
数字化模型(三维)的建立有顺向建模和逆向建模,顺向建模要求有较高的工科基础,然而,对于不规则物体的建模,仍有相当大的难度,同时这种顺向建模很难做到精确的个体化[9]。顺向建模多用于器械、工具的生产,常先有数字化模型后有实物。而对于具体的胫骨骨折患者而言,患者每一处的骨折都已客观存在,顺向建模难以复制。而Mimics三维数字化模型的建模是基于CT薄层扫描的源图像,每一层图像都是患者的个体化信息,都是来源于真实的数据,这种根据个体CT断层图像逆向建模建立的数字化模型就是每个患者骨折的实际情况,而在此模型上的模拟手术操作和内固定物的选择对患者的实际手术操作才具有可靠的参考意义[5]。此外,Mimics软件有丰富的功能,其包含多个模块,如手术模拟、CAD、3D打印、网格划分功能及有限元输出接口等。可输出多种格式的模型格式,与ABAQUS、ANSYS等有限元软件形成无缝连接,以便在有限元软件里完成实体模型或病人身上无法做到的生物力学测试。本研究充分利用临床病例的CT三维重建光盘DICOM格式的骨窗图像,建立了数字组21例胫骨(胫腓骨)骨折的数字化模型,通过蒙版分割(对骨折块)及导入(对钢板、螺钉),在MIPO术前进行了手术模拟,并对每一病例模拟手术骨折复位内固定的相关数据进行了记录。
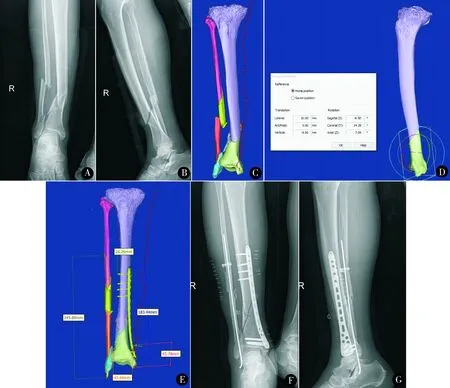
图1 患者男,48岁,车祸致右胫腓骨开放性粉碎性骨折。术前胫腓骨X线片(A、B):右胫腓骨粉碎性骨折,骨折AO分型C型,软组织损伤AO分型IO1型。建立右胫腓骨数字化模型(C)并虚拟MIPO手术(D、E),测量大隐静脉与胫骨后缘交点至内踝尖的距离为45.78 mm,在此位置以下纵切口可有效避免损伤大隐静脉。数字化模型测得的骨折段长度61.15 mm,手术选取LCP钢板长度为180 mm,螺钉密度为8/18=0.44(<0.5),螺钉的长度参考数字化模型所测得的数据植入。腓骨粉碎性骨折呈4段,移位明显,根据数字化模型测量的数据,在小腿外侧做小切口,成功复位后予合适长度的直径3.0 mm克氏针从远端向近端行髓内固定。术后3天X线片(F、G)示右胫腓骨骨折复位满意,各骨折端对位、对线良好,内固定物位置、型号、尺寸合适
3.3 数字化模型辅助MIPO技术在胫骨骨折中的应用
MIPO技术是骨折生物学内固定术(BO理论)的重要发展,其技术要点体现在:①尽量保护骨折端血运,远离骨折处作小切口,从切口处经皮下、骨膜外钝性潜行分离、经皮下隧道插入钢板,未涉及剥离骨膜及切开骨折处软组织。②间接复位,通过牵引闭合复位,主要恢复胫骨轴线及长度,强调功能复位,不强求解剖复位。③使用长钢板、低密度螺钉固定,长钢板使得接骨板承受的应力减小,避免应力集中;螺钉数量少,骨干处单皮质螺钉固定,可减少骨骼的破坏,减少应力遮挡。
MIPO技术结合锁定钢板内固定治疗胫骨骨折几乎适用于胫骨全长,在治疗胫骨远端骨折的方面尤具优势[10,11]。胫骨远端髓腔逐渐增大且移行为松质骨,此处的髓内固定往往需要超远端髓内钉,必要时尚需阻挡钉辅助,即使如此,骨折线仍然比较靠近远端关节面,超远端髓内钉仍有其局限性,而MIPO的锁定钢板系统,其作用相当于内置的固定架,其锁定螺钉与钢板锁定后形成一整体,锁定螺钉的成角稳定性具有良好的把持力,对于骨质疏松者尚能起到有效的固定作用,较之于普通的加压接骨板通过钢板对骨膜的加压固定,锁定钢板与骨面之间的有限接触能进一步减少对骨膜血运的破坏。再者,MIPO技术置入的锁定钢板,较之外固定支架,起到有效固定的同时,避免长期外支架固定护理不方便、容易松动、钉道感染等缺点[12]。然而,部分学者认为MIPO与切开复位内固定(open reduction and internal fixation,ORIF)治疗胫骨关节外简单骨折的效果无显著性差异,MIPO仅在治疗复杂粉碎性骨折时才比ORIF更有优势[13],更有部分学者认为MIPO骨折畸形愈合率会更高[14]。我们认为,MIPO治疗胫骨远端骨折,其疗效是确切的,但对于手术者来说,需要一定时间的学习曲线[15]。若术者未能理解并掌握MIPO的基本要领,只是单纯的追求小切口,并不能带来很好的临床效果,甚至还会出现比ORIF更多的并发症。
数字化模型的建立对于MIPO尽管不是必不可少的环节,但数字化模型虚拟手术能使术者MIPO术前对骨折个体有更深刻的理解,对手术方案的设计更合理,以便手术操作中减少不必要的步骤和创伤。本研究2组均行MIPO手术,术后均有较好的临床效果。更值得一提的是,数字组21例术前经过电脑模拟骨折复位的旋转方向、牵引长度、成角角度等参数,并确定了锁定钢板的合适型号、螺钉的长短、数量。术中简化了反复测量的步骤,减少了反复透视的时间,使得术中出血更少,对软组织的干扰和损伤更小。术后复查X线片均显示胫骨骨折复位、钢板、螺钉位置、长度等均比较满意。通过与常规组进行比较,结果表明,数字化模型辅助MIPO手术组的手术时间更短,术中出血量更少,术后骨折临床愈合更快,早期的疗效更好。而远期疗效差异不大可认为是由于术后足够长的时间,长期的功能锻炼及合适的干预措施的结果,并不足以否认2组间疗效的不同,更不能因此而否认数字化模型虚拟手术给临床工作带来的帮助。数字化模型辅助MIPO手术的临床运用,有助于术前更充分地准备,使我们能更顺利地完成手术的同时,尽可能地规避风险、少走弯路,减少手术并发症,使疗效最大化、创伤最小化,值得推广。

