神经内镜微创手术治疗高血压脑出血短期预后危险因素及其对IL-2、IL-6、TNF-α的影响
黄伟,郭凤,唐智勇,冯波,李国强,孙立鹏,李荣伟
高血压脑出血发病急,致残率、病死率均高[1-4]。传统小骨瓣开颅手术,需全身麻醉,手术创伤大,手术时间长,并伴有颅骨损伤后遗症[5]。近年来,神经内镜微创手术应用率逐渐增高。研究证明,细胞炎症因子和出血性脑血管疾病的发生发展密不可分[6]。白细胞介素(interleukin,IL)、肿瘤坏死因子(tumor necrosis factor,TNF)在继发性脑损伤过程中起着重要的作用[7]。本研究从细胞炎症因子方面(IL-2、IL-6、TNF-α)判断神经内镜微创手术的疗效,探讨影响神经内镜微创手术疗效的影响因素,报告如下。
1 资料与方法
1.1 一般资料
选择我院2015年3月至2017年9月收治的高血压脑出血患者90例,男55例,女35例;年龄47~74岁,平均年龄57岁;均经颅脑CT确诊,血肿量16~120 mL。血肿位于基底核区68例,皮质下20例,外囊2例。根据患者接受手术的方式不同,分为开颅组25例和微创组65例,2组一般资料差异无统计学意义(P>0.05),见表1。
1.2 方法
1.2.1 治疗方法 开颅组:采用开颅血肿清除术。常规小骨瓣开颅,气管插管,全麻下CT定位,开5 cm马蹄型切口,颅骨钻孔,血肿腔清除大部分血肿,清除时保护周围脑组织。完成后行骨瓣恢复。微创组:采用神经内镜微创手术治疗,CT扫描确定血肿中心点,钻颅后开适当小骨窗,血肿腔穿刺确定血肿位置,导入导鞘及内镜,导入过程同时进行冲洗,待冲洗液清亮后稍微退出内镜,利用0.15 cm吸引探头将血凝块吸出,吸除过程缓慢推进内镜,见到脑组织时对内镜角度方向进行调整,确保血肿清除度。如出现活动性出血则使用双击电凝止血。完成后在冲洗同时退出内镜,留置硅胶管。
1.2.2 影响预后因素分析 收集患者病例资料,回顾性分析患者围手术期有关的因素:性别、年龄、入院格拉斯哥昏迷量表(Glasgow coma scale,GCS)评分[8]、出血量、是否破入脑室等指标。分析每个影响因素和短期预后之间的相关性。
1.2.3 观察指标 比较2组血肿清除量、术后并发症发生率及炎症因子水平。分析微创组各影响因素和短期预后之间的相关性。
1.3 统计学处理
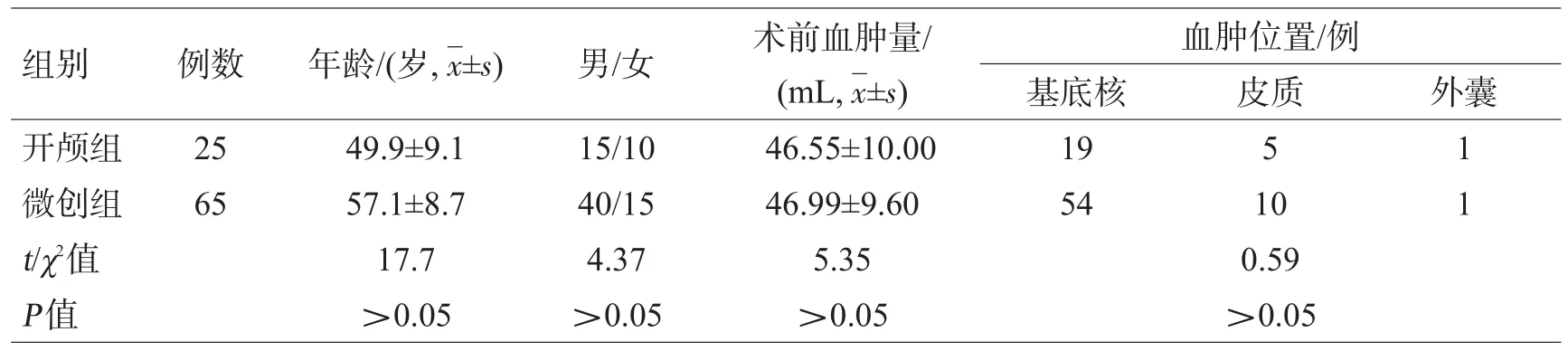
表1 2组基本资料情况
2 结果
2.1 2组血肿清除情况
微创组术后血肿量少于开颅组,血肿清除率更高(均P<0.05),见表2。
2.2 2组不良反应发生率
微创组颅内再出血、颅内感染、肺部感染、水电解质紊乱及营养不良的发生率均低于开颅组(均P<0.05),见表3。
2.3 2组炎症因子水平比较
与术前对比,微创组术后神经炎症因子改善更为明显,差异有统计学意义(均P<0.05);与开颅组比较,微创组术后神经炎症因子改善程度更高,差异有统计学意义(均P<0.05)。
表2 2组血肿清除量情况比较(±s)
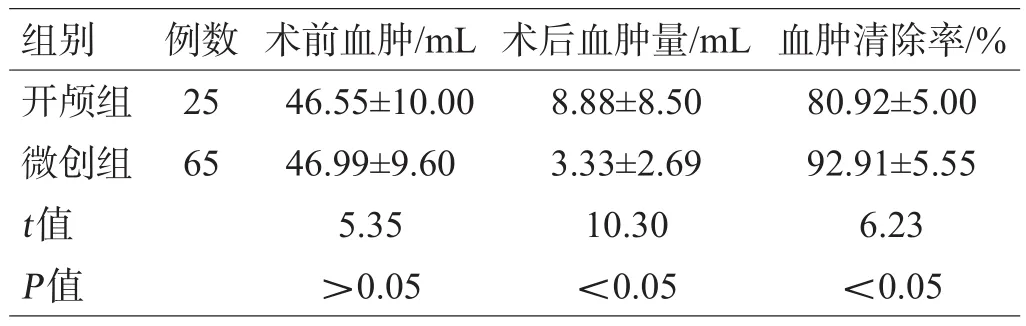
表2 2组血肿清除量情况比较(±s)
组别开颅组微创组t值P值例数25 65术前血肿/mL 46.55±10.00 46.99±9.60 5.35>0.05术后血肿量/mL 8.88±8.50 3.33±2.69 10.30<0.05血肿清除率/%80.92±5.00 92.91±5.55 6.23<0.05
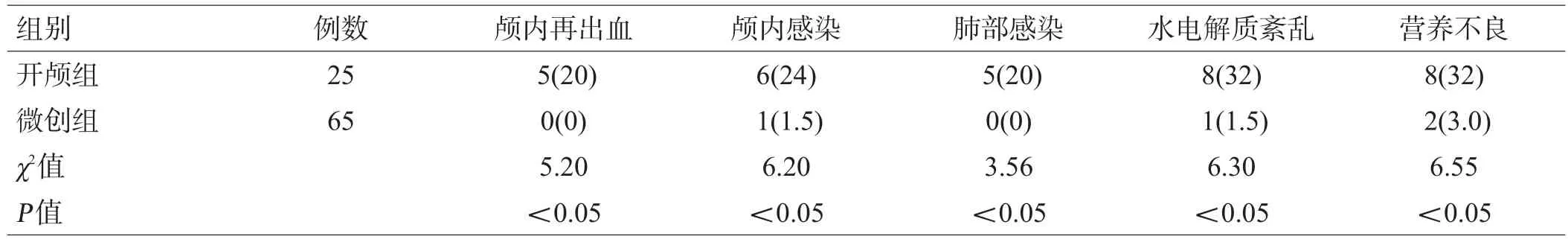
表3 2组不良反应发生率比较[例(%)]
表4 2组炎症因子水平比较(±s)
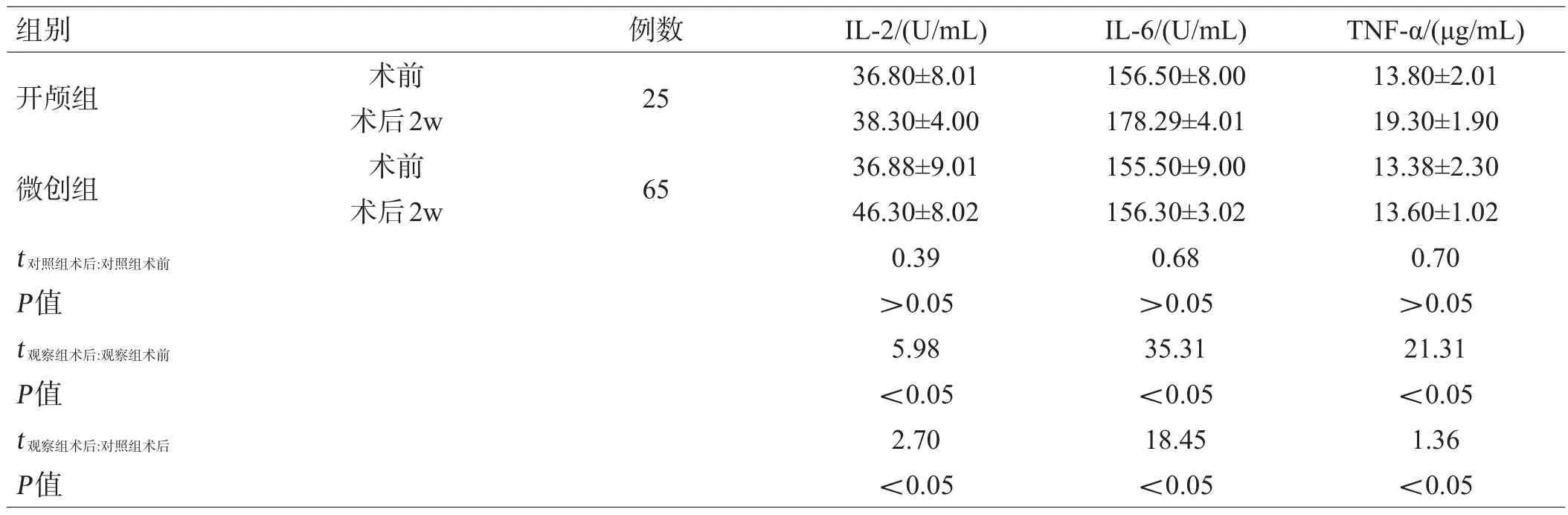
表4 2组炎症因子水平比较(±s)
组别开颅组微创组t对照组术后:对照组术前P值t观察组术后:观察组术前P值t观察组术后:对照组术后P值术前术后2w术前术后2w例数25 65 IL-2/(U/mL)36.80±8.01 38.30±4.00 36.88±9.01 46.30±8.02 0.39>0.05 5.98<0.05 2.70<0.05 IL-6/(U/mL)156.50±8.00 178.29±4.01 155.50±9.00 156.30±3.02 0.68>0.05 35.31<0.05 18.45<0.05 TNF-α/(μg/mL)13.80±2.01 19.30±1.90 13.38±2.30 13.60±1.02 0.70>0.05 21.31<0.05 1.36<0.05
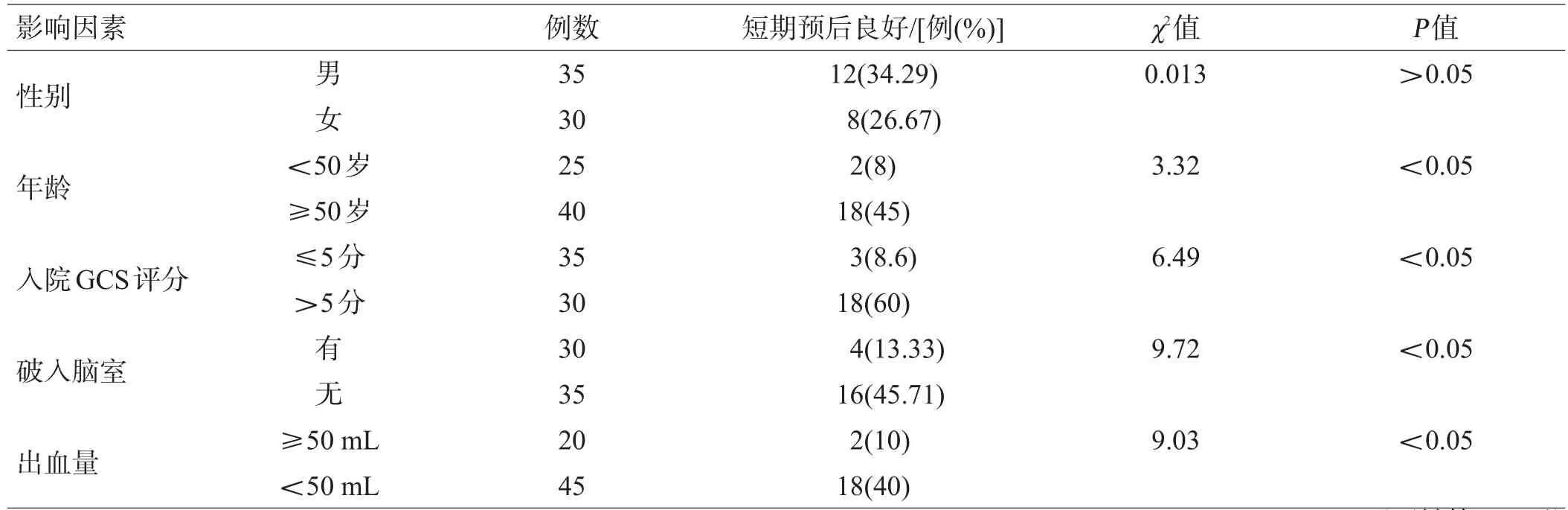
表5 神经内镜微创手术患者预后影响因素分析
2.4 神经内镜微创手术患者预后影响因素分析
统计分析结果显示,微创组年龄<50岁、入院GCS评分>5分、出血量<50 mL及血肿未破入脑室者预后较好,见表5。回归分析结果显示,高龄、入院GCS评分≤5分、出血量≥50 mL及血肿破入脑室是影响接受神经内镜微创手术治疗脑出血患者预后的危险因素,见表6。
3 讨论
高血压脑出血以高血压动脉病变所引起的出血最为常见,出血可位于皮质下、壳(核)、丘脑、脑室内、脑干和小脑[9]。为阻止颅内压升高造成脑疝及继发损伤,需进行外科手术尽快清除脑室内积血、降低颅内压、减轻脑室受压、促进脑脊液循环[10]。神经内镜辅助小骨瓣开颅手术时间大大缩减,肺部感染率降低[2]。传统小骨瓣开颅受视野限制不容易对死角处的血肿进行清理,血肿清除率低,而神经内镜视野宽大,可以更好的清除血肿,且能有效避开重要血管位置,不损害颅骨,复位简单[11,12]。传统开颅由于在全麻下进行,手术对患者的心肺功能和内环境影响大,术后并发症概率增加,加入神经内镜则降低了并发症概率,预后更好[13,14]。本研究比较了2组术后炎性因子的变化情况发现,与术前相比,微创组术后神经炎症因子改善更为明显;与开颅组相比,微创组术后神经炎症因子改善更优。提示神经内镜微创手术可有效减轻高血压脑出血患者术后的炎性反应,有利于快速康复。本研究显示,年龄、入院GCS评分、出血量、是否破入脑室与神经内镜微创手术患者预后情况有关。影响手术预后情况的独立因素包括高龄、入院GCS评分≤5分、破入脑室及出血量≥50 mL。
综上所述,小骨瓣开颅治疗高血压脑出血加入神经内镜后,疗效显著,手术时间短,创伤低,预后好,值得临床推广。本研究为小样本单中心研究,要得到确切结论,尚需进一步研究。
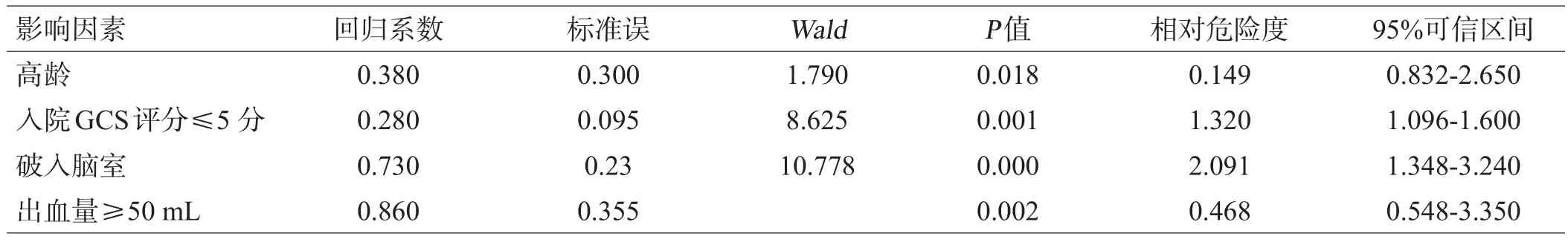
表6 神经内镜微创手术患者预后的高危因素分析

