全髋关节置换与人工股骨头置换治疗老年股骨颈骨折临床分析
韩骧
(内江市中医医院 四川 内江 641000)
髋关节骨折是常见的骨科创伤,手术治疗是治疗股骨颈骨折的有效方式,股骨颈骨折时常需要采用人工假体对髋关节进行重建,如全髋关节置换及人工股骨头置换等[1],本文就我院近年来采用两组不同方式治疗的老年股骨颈骨折的老年患者的临床资料进行分析,为老年股骨颈骨折的临床治疗提供参考。
1.资料与方法
1.1 临床资料
选择内江市中医院骨科2014年1月—2017年6手术治疗的老年股骨颈骨折患者66例,其中女41例,男25例,患者年龄68~81岁,平均年龄73±4.9岁,患者骨折Garden分型Ⅱ型14例,Ⅲ型32例,Ⅳ型20例,患者骨折均经CT及CR诊断明确,排除合并严重心肺功能障碍、凝血功能障碍,中枢及外周神经功能障碍患者,病例入选后按手术方式分为全髋关节置换组(n=35)与人工股骨头置换组(n=31),两组患者年龄、性别、骨折类型等一般资料无显著差异,具有可比性(P<0.05)。
1.2 手术方法
手术在硬腰联合麻醉下进行,采用外侧入路改良Hardinge切口,显露骨折及髋关节,切开关节囊及髋臼韧带,显露骨折,截骨、扩大髓腔至合适大小,人工股骨头组植入人工股骨头假体,位置满意后放置引流管,恢复关节囊及韧带,缝合切口。全髋置换组显露髋臼后,磨锉髋臼除去臼软骨,放置臼杯假体至合适位置(外展 45°,前倾 15°),常规方法放置股骨柄假体,位置合适后放置引流,修复关节囊及韧带,缝合切口,术后常规应用抗菌药48小时,预防感染,术后逐渐进行关节功能锻炼。
1.3 观察指标
观察两组患者术中出血量、手术时间,术后下床活动时间,观察两组患者围手术期并发症发生情况,术后6个月采用节Harris评分量表比较两组患者髋关节功能。
1.4 统计学方法
数据分析采用SPSS11.5统计学软件,统计学方法计量资料采用t检验,计量资料采用卡方检验,P<0.05认为差异具有统计学意义。
2.结果
2.1 两组患者术中情况比较
全髋置换组患者手术时间及术中出血量多于人工股骨头组(P<0.05),术后髋关节Harris 评分高于人工股骨头置换组(P<0.05)。见表。
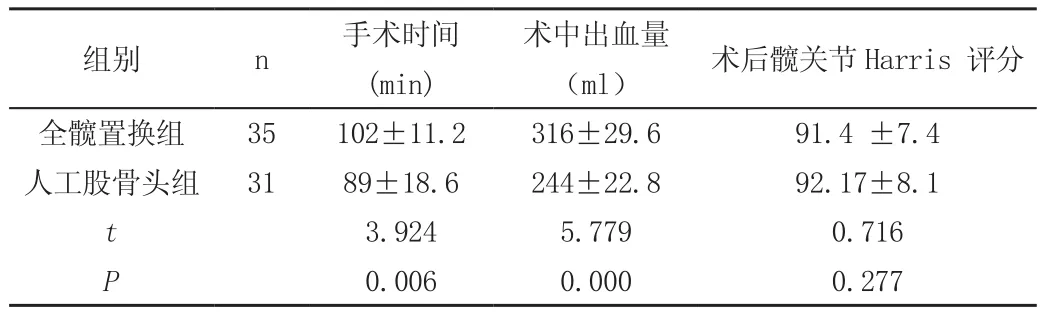
表 两组患者术中情况及术后恢复情况
2.2 两组患者围手术期并发症发生情况
全髋置换组围手术发生肺部感染2例,深静脉血栓形成1例,泌尿系感染1例,并发症发生率为11.4%,人工股骨头置换组发生肺部感染3例,压疮1例,围手术并发症发生率为12.9%,两组患者围手术期并发症发生率无显著差异(P>0.05)。
3.讨论
股骨颈骨折是老年人常见的骨创伤,老年人常伴有骨质疏松,骨折愈合能力差,对于老年人股骨颈的骨折,多合并内科疾病,手术耐受力差,围手术期容易发生并发症,而且股骨头骨折后血供差,容易发生股骨头坏死,多需要进行人工关节的假体植入修复,恢复关节功能[2]。
股骨颈骨折的假体植入包括多种方式,如人工股骨头置换及全髋关节置换等,两种手术方式在临床均有采用,但是对其在老年股骨颈骨折的应用上尚缺乏统一意见。一般认为人工股骨头置换由于不涉及对髋臼窝的重建,手术过程相对较为简单,手术创伤相对较小,但术后容易造成髋臼窝磨损,发生疼痛等不适症状的可能性较高,活动量大及预期生存期较长的患者,容易发生术后疼痛等不适症状[3],不宜采用。全髋关节置换不仅包括股骨头假体的植入,而且进行球窝的植入,术中需要对髋臼窝的软骨进行打磨,手术创伤相对较大,但是对于原有髋臼窝存在问题的患者,能够获得更好的效果,但股骨头置换具有手术时间段、出血少,对于合并严重内科疾病,不能耐受长时间手术以及术后活动量小,预期生存期段的患者,尤为适用。对两组资料的比较发现,在不同的假体植入手术中,全髋关节置换的手术时间和术中出血量多于股骨头置换组,但两组患者围手术期并发症的发生情况无显著差异。术后患者髋关节功能恢复无明显差异。研究结果说明,老年股骨颈骨折采用全髋关节置换及股骨头置换均能取得较好效果[4],要依据患者的手术耐受情况,术后活动量及预期生存时间等因素综合判定,选择合适的手术方式。

