磁共振成像对新生儿缺血缺氧性脑病的诊断价值
河南省洛阳市妇女儿童医疗保健中心 (河南 洛阳 471000)
张惠玲
新生儿缺血缺氧性脑病是新生儿窒息引发的持续性脑损伤,可能对新生儿神经功能造成严重影响,导致新生儿伤残甚至死亡[1]。大量临床研究证实,早期诊断与及时干预对改善新生儿缺血缺氧性脑病预后与降低患儿死亡率具有重要意义[2-4]。新生儿缺血缺氧性脑病诊断方法主要包括超声、CT、MRI等,其中MRI具有较高空间分辨率与软组织分辨率,可以清楚判断颅内病变,减轻辐射损伤,是目前新生儿缺血缺氧性脑病最佳检查方法。本研究选取我院2015年1月至2016年12月80例新生儿缺血缺氧性脑病患儿为研究对象,探讨磁共振在诊断新生儿缺血缺氧性脑病影像诊断价值。
1 资料与方法
1.1 一般资料选取我院2015年1月至2016年12月80例新生儿缺血缺氧性脑病患儿为研究对象,均符合《新生儿缺氧缺血性脑病诊断标准》[5]。排除标准:(1)合并有严重心、肺、肝、肾等器官疾病;(2)先天性遗传疾病;(3)外伤引起的脑损伤;(4)宫内感染病史。80例患儿中男51例,女29例,足月儿58例,早产儿22例,胎龄26~42周,平均(34.45±6.39)周;体重1.6~4.2kg,平均(2.95±0.58)kg;分娩方式:自然分娩47例,剖宫产33例。
1.2 MRI检查采用西门子MAGNETOM AVANTOI-CLASS 1.5T超导型磁共振扫描仪,采用头部相控阵线圈,检查前30min给予5%水合氯醛50ml/kg灌肠,新生儿熟睡后取仰卧位,双耳塞棉花,海绵固定头部,注意通风与保暖,行头颅MRI扫描,扫描序列包括横轴位与矢状位。扫描参数:T1WI(TR 2000ms,TE 9ms)、T2WI(TR 5000ms,TE 102ms)、FLAIR(TR 9000,TE 85ms),层厚4mm,层间距1mm,视野(FOV)230×230,矩阵512×512。
1.3 图像分析由2名高年资影像科医师阅片,观察病灶部位、数量、大小、范围等,统一意见后记录观察结果,根据脑损伤MRI表现分为4种类型,包括脑水肿型,颅内出血型,脑白质受损型,基底节区及脑干损伤型。根据MRI表现分为轻度、中度、重度,MRI分度标准参考相关文献[6],轻度:病灶局限于大脑半球中1~2个脑叶,灰白质信号不清晰,不伴脑内或脑室内出血或重要功能区受损;中度:病灶累及大脑半球中3~5个脑叶,灰白质信号不清晰或消失,可伴有颅内出血,或≤2个重要功能区受损;重度:病灶涉及大片区域,累及大脑半球6~7个脑叶,灰白质信号对比消失,多伴有颅内出血或重要功能区灰质受累。MRI检查前由2名儿科医师对新生儿缺血缺氧性脑病进行临床分度,分为轻度、中度、重度,分度标准参考《新生儿缺氧缺血性脑病诊断标准》[5]。
1.4 统计学方法选用统计学软件SPSS19.0对研究数据进行分析和处理,计数资料采取率(%)表示,计量资料(±s)表示。以新生儿缺血缺氧性脑病临床分度为标准,计算MRI分度的灵敏度、特异度、阳性预测值、阴性预测值、准确性。采用一致性分析的Kappa值分析。Kappa值≥0.75为一致性高,Kappa值在0.4~0.74为一致性良好,以Kappa值<0.4为一致性差。
2 结 果
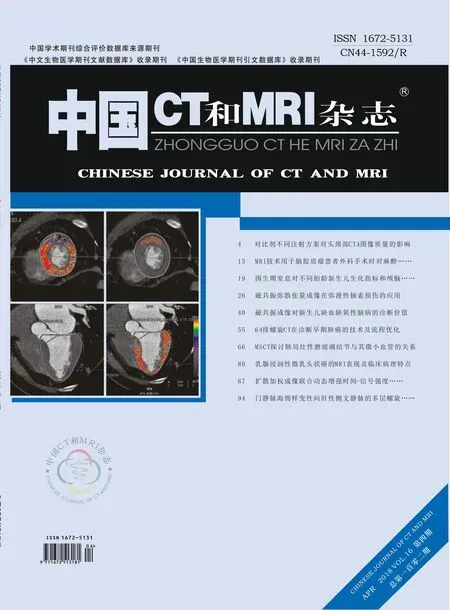
2.1 新生儿缺血缺氧性脑病MRI表现(1)脑水肿:80例患儿中19例患儿出现不同程度脑水肿,灰白质界限模糊,在T1WI上呈弥漫性低信号,在T2WI上呈弥漫性高信号。(2)颅内出血:80例患儿共出现24例颅内出血,其中皮层及皮层下白质出血21例,在T1WI上呈高信号,在T2WI上呈低信号;其余3例均为蛛网膜下腔出血,在T1WI上呈低或高信号,在T2WI上呈现为低信号。(3)脑白质受损:80例患儿中75例患儿出现不同程度脑白质损害,在T1WI上可见片状稍低信号,在T2WI上呈较高信号。(4)基底节区及脑干损伤:80例患儿中共出现9例基底节信号异常,多累及双侧基底节,在T1WI上表现为均匀或不均匀高信号,在T2WI呈低信号。
2.2 新生儿缺血缺氧性脑病MRI不同序列的病灶检出量80例新生儿缺血缺氧性脑病患儿共检出129枚病灶,采用FLAIR扫描病灶数目最多,其次是T1WI,最少是T2WI。见表1。
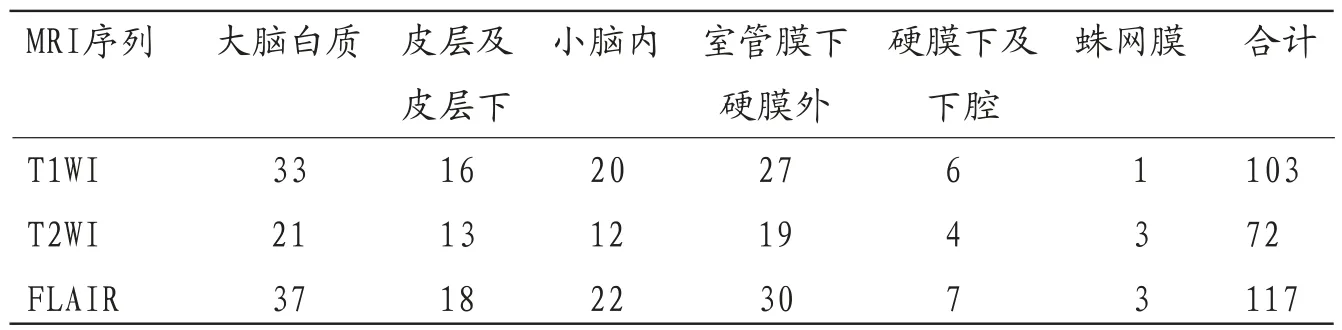
表1 新生儿缺血缺氧性脑病MRI不同序列的病灶检出量(枚)
2.3 新生儿缺血缺氧性脑病MRI分度与临床分度比较80例新生儿缺血缺氧性脑病患者根据临床症状进行分度,轻度37例,中度25例,重度18例。以临床分度为标准,MRI正确分度65例,其中轻度正确分度31例,分度过高6例;中度正确分度19例,分度不足4例,分度过高2例;重度正确分度15例,分度不足3例。见表2。
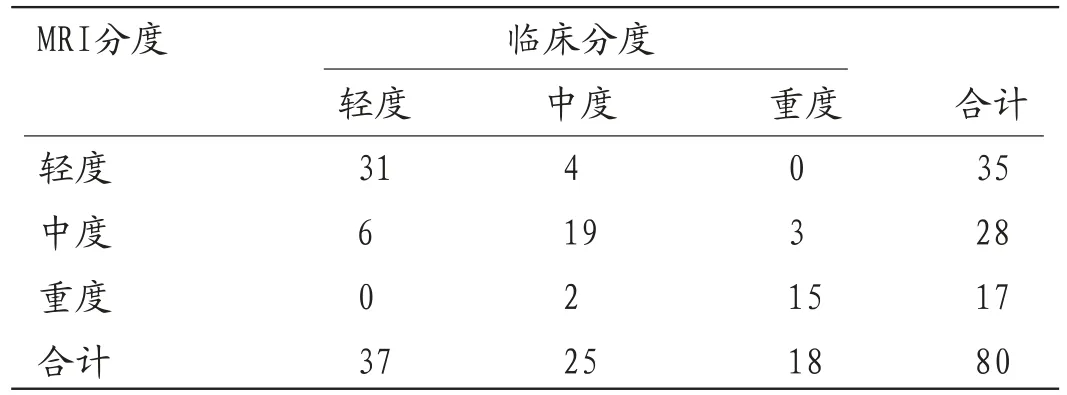
表2 新生儿缺血缺氧性脑病MRI分度与临床分度比较
2.4 新生儿缺血缺氧性脑病MRI分度诊断结果MRI分度诊断总符合率为81.3%(65/80),Kappa值为0.707。MRI检查对轻度、中度、重度诊断灵敏度、特异度、阳性预测值、阴性预测值、诊断符合率见表3。
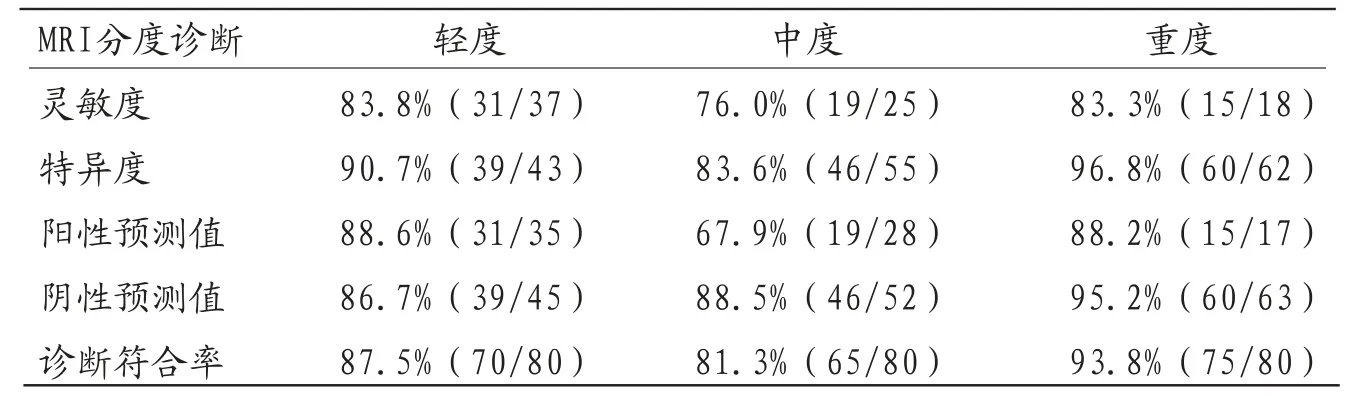
表3 新生儿缺血缺氧性脑病MRI分度诊断结果
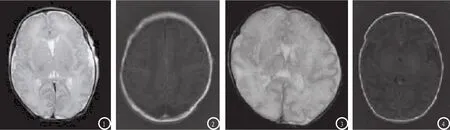
图1 女,足月新生儿,脑组织含水量较高,在T2WI上呈高信号。图2 女,早产儿,脑室及其周围出血,在T1WI上呈高信号。图3 男,足月新生儿,脑室周围深部白质,在T2WI上呈稍高信号。图4 男,早产儿,丘脑基底节损伤,在T1WI上呈高信号。
3 讨 论
新生儿缺血缺氧性脑病是一种新生儿严重并发症,具体发病机制目前尚未完全阐明,可能与妊娠高血压综合征、胎盘异常、宫内发育迟缓、脐带血液阻断、胎位异常、反复呼吸暂停、心力衰竭等因素相关[7-9]。上述原因造成胎儿脑部血液供应不足、气体交换障碍,而新生儿脑组织正处于生长发育阶段,代谢旺盛,一旦发生缺血、缺氧,脑组织极易堆积乳酸,释放多种兴奋性氨基酸物质,导致神经元细胞损伤、凋亡,导致胶质纤维增生,引发脑萎缩。早期诊断与干预是改善新生儿缺血缺氧性脑病预后的关键。
MRI是一种断层成像技术,具有较高软组织分辨率、多方位成像等特点,无相关辐射损伤,可以清晰呈现新生儿缺血缺氧性脑病病灶范围,为新生儿缺血缺氧性脑病提供诊断依据[10-11]。脑水肿指患儿窒息后脑组织内水分增加,是新生儿缺血缺氧性脑病早期病理特征[12],可广泛累及额叶、颞叶、枕叶、顶叶,在T1WI上呈弥漫性低信号,在T2WI上呈弥漫性高信号。轻度患儿多为单纯性脑水肿,经治疗后可以较快缓解,而中度、重度患儿可能出现弥漫性脑水肿,对脑组织造成较严重损伤,甚至留下后遗症。根据出血部位不同,新生儿缺血缺氧性脑病患儿颅内出血可分为脑实质出血、脑室出血、皮层及皮层下白质出血、蛛网膜下腔出血、硬膜下出血等类型[13]。颅内出血在MRI上具有一定特点,不同于成人脑出血的片状或块状特征,新生儿缺血缺氧性脑病出血区在T1WI上表现为点状或条状高信号,在T2WI上则表现为低信号。脑室周围白质软化是脑低灌注引起的缺血性病变,也与新生儿脑白质发育不成熟等因素相关[14]。本研究中75例患儿出现脑白质受损,在顶枕叶、矢状窦旁T1WI表现为低信号,白质内T2WI上呈现为高信号。脑白质严重损伤患儿累及额叶与半卵圆中心,T1WI呈对称性高信号。正常足月新生儿基底节区髓鞘化脑组织在T1WI上呈现为高信号,在T2WI上呈现为低信号[15]。当脑水肿或脑梗塞发生后,正常髓鞘化的内囊后肢正常MRI信号消失,在T1WI上表现为稍高信号,其中基底节信号异常最为常见,表现为斑片状高信号。本研究选用刘国瑞等提出的新生儿缺血缺氧性脑病MRI分度法与临床分度比较,该影像学分度法可以较好反映缺氧缺血性损伤情况,与新生儿缺血缺氧性临床分度标准存在一定相关性[16]。本研究发现MRI分度法与临床分度总符合率为81.3%,轻度符合率为87.5%,中度符合率为81.3%,重度符合率为93.8%,Kappa值为0.707,一致性良好。但MRI分度法与患儿临床表现出的病变程度也存在一定偏差,一方面由于新生儿缺血缺氧性脑病在早期主要表现为脑水肿及颅内出血,而MRI则以脑叶损伤数等作为分度依据,不能完全反映新生儿缺血缺氧性脑病早期脑组织损伤程度,另一方面新生儿缺血缺氧性脑病患儿的临床分度均在MRI检查前施行,导致临床症状观察与MRI检查间存在一定时间差,患儿脑组织可能发生不同程度病理变化,加之治疗干预等因素,进一步影响MRI分度的准确性。
综上,新生儿缺血缺氧性脑病不同病理变化可在MRI呈现为不同征象,MRI可以较准确评判患儿脑损伤程度,为干预治疗提供影像学依据。