经胸腔镜胸腺扩大切除治疗胸腺瘤并重症肌无力的临床研究
付明浦 ,孙培道 ,卢恒孝 ,孙建业 ,吴维胜 ,何金芳
1.昌乐县人民医院胸外科,山东潍坊 262400;2.潍坊市人民医院胸外科,山东潍坊 261000
胸腺瘤是一种前纵膈肿瘤,起源于胸腺上皮细胞肿瘤,生长极缓,可直接侵袭周围的器官、组织,远处转移较少[1]。胸腺瘤对T细胞的发育、成熟具抑制作用,继而诱发系列自身免疫性病症,以重症肌无力 (myasthenia gravis,MG)发生率最高[2]。MG属于自身免疫性病症,由神经肌肉接头处的乙酰胆碱受体抗体所致,约占30%~50%的胸腺瘤患者可伴发MG,约10%~20%的MG患者易合并胸腺瘤,二者关系密切[3]。胸腺瘤、MG治疗均以外科切除术为主,其中正中入路开胸胸腺切除术是传统术式,但随着胸腔镜的发展,其具微创、分辨率高等优势,故而被广泛用于胸腺瘤合并MG治疗中,且疗效受到肯定。为此,昌乐县人民医院联合潍坊市人民医院以2017年3—10月收治的64例胸腺瘤并MG患者为研究对象,旨在对比上述两种术式效果,现报道如下。
1 资料与方法
1.1 一般资料
选取昌乐县人民医院及潍坊市人民医院联合治疗的64例胸腺瘤并MG患者临床资料,纳入标准:经CT、胸片、PET-CT检查均证实为胸腺瘤,病理、肌电图、新斯的明检查确认伴发MG,自愿签订手术同意书。排除标准:恶性或复发新胸腺瘤、手术禁忌证、资料不全等患者。按术式不同分2组,观察组32例,男女比例17∶15,年龄36~58岁,平均(47.4±11.3)岁,病程 6~21 个月,平均(12.81±2.31)个月;对照组 32 例,男女比例 19∶13,年龄 30~56 岁,平均(42.63±13.32)岁,病程 7~22 个月,平均(11.06±2.68)个月;组间基础资料对比差异无统计学意义(P>0.05)。
1.2 方法
对照组胸腺扩大切除术经胸骨正中入路实施:气管单腔插管全麻,取仰卧,术口作于胸骨正中,胸骨切开,整个胸腺切除,前纵膈处脂肪清除,止血,胸腔闭式引流管置入,胸骨固定钢丝。观察组胸腺扩大切除术经胸腔镜入路实施:气管双腔插管全麻,取30°侧仰卧,其中2例偏左侧纵膈肿物经左胸入路,其他均经右胸入路。在腋中线第5肋间作1.0 cm胸腔镜观察孔,在腋前线第3或4肋间作主操作孔约2.0~3.0 cm,腋前线第6肋间作辅操作孔约1.0 cm,胸腔镜从观察孔30°置入探查,从膈神经前沿胸腺下极予电凝钩游离,从心包外层由上至下及对侧对胸腺、前纵隔脂肪进行游离。在胸腺上极游离时,注意保护胸廓上腔静脉;胸腺牵拉时注意露出胸腺上极反面左右头臂静脉,超声刀切除头臂静脉汇入的胸腺静脉,勿伤及头臂静脉;最后胸腺上极向下持续牵拉并钝性分离,将胸腺、前纵膈脂肪彻底切除。
1.3 观察指标及判断标准
①手术指标;②术后并发症;③MG临床疗效。参照疗效标准评估MG疗效,缓解:无MG体征、症状,各种治疗停用时间≥6个月;改善:MG症状缓解,用药量减少;无效:MG症状无客观好转;恶化:MG症状加重或用药量增多,甚至死亡;总有效率=(缓解+改善)/总数×100.00%[4-5]。
1.4 统计方法
数据均以SPSS 20.0统计学软件分析,正态计量资料以(±s)表示,组间比较采用 t检验;计数用[n(%)]表示,比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 手术指标
观察组各项手术指标均比对照组优(P<0.05),见表1。
2.2 术后并发症
观察组术后并发症发生率6.25%比对照组28.13%低(P<0.05),见表 2。
表1 手术指标比较(±s)

表1 手术指标比较(±s)
组别观察组(n=32)对照组(n=32)t值P值手术时间(min)139.21±52.11 168.53±57.41 2.139 2<0.05术中出血(mL)78.42±56.23 147.52±98.47 3.447 2<0.05切口大小(cm)5.15±0.30 12.63±1.62 25.682 6<0.05胸腔引流时间(d)ICU监护时间(h)2.46±1.71 4.08±2.11 3.374 2<0.05 10.41±4.82 25.93±8.33 9.122 4<0.05引流量(mL)177.52±19.40 348.53±29.80 27.205 3<0.05住院时间(d)6.12±2.21 8.74±3.16 3.843 5<0.05
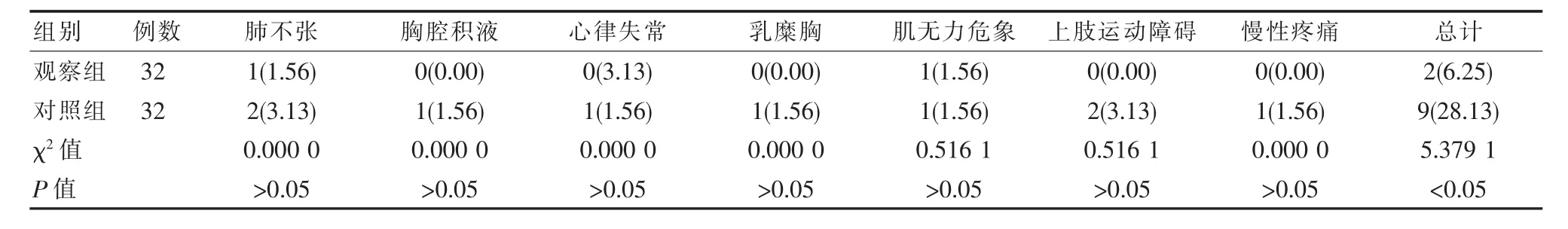
表2 术后并发症[n(%)]
2.3 MG临床疗效
经手术治疗,观察组MG总有效率90.63%比对照组65.63%高(P<0.05),见表 3。
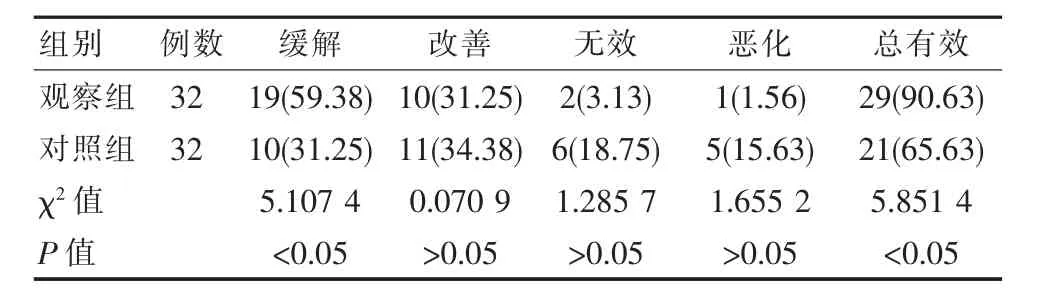
表3 MG临床疗效[n(%)]
3 讨论
临床治疗胸腺瘤并MG的切除术有多种,其中经胸骨正中开胸入路行胸腺扩大切除术是治疗“金标准”,术野清晰,方便前纵膈脂肪清除,远期效果理想,但因该术式具高创伤性,术口大,易遗留手术瘢痕,破坏胸骨结构,严重可致畸形,故难以被患者接受,临床应用受限[6]。
在该次研究中,该院对胸腔镜入路、胸骨正中入路行胸腺扩大切除术在胸腺瘤并MG治疗中的疗效进行比较,结果显示:观察组手术时间、术中出血量、胸腔引流时间、ICU监护时间、引流量、住院时间均比对照组优;且术后并发症发生率6.25%比对照组28.13%低;观察组手术治疗MG总有效率90.63%比对照组65.63%高;与孙耀光等[7]文献结果相似,胸腔镜腔入路组手术时间(135.34±30.55)min、ICU 监护时间(2.36±1.20)d、住院时间(7.45±2.47)d 均比胸骨切口入路组短,术中出血量(85.34±28.12)mL、引流量(238.24±68.48)mL均少于胸骨切口入路组,提示胸腔镜入路行胸腺扩大切除术治疗胸腺瘤并MG的疗效、安全,可缩短术时,减少出血量,降低并发症几率,显著患者肌无力症状。原因分析如下:胸腔镜属于微创技术,具放大功效,可清楚显露精细结构,按手术需求调控角度、距离,无死角观察胸腔整体结构,彻底清除异位胸腺组织;并能完整保留呼吸运动结构,故而减轻术后疼痛[8]。根据胸腺缺少大血管这一解剖特点,术中采用钝锐性分离法,利用超声刀按照由下至上、由右向左、最后分离上极的顺序对胸腺进行切除,双侧达到膈神经,能彻底清除前纵隔脂肪[9]。同时,与胸骨正中入路比,胸腔镜通常从右侧入路,能扩大视野,切除范围广,上至颈根部、下至膈肌平行的前纵膈均能充分露出,提高操作准确性;只需在侧胸壁做2或3个约0.5~1.0 cm操作孔,将创伤降至最低,减少出血;加之不易伤及胸廓、呼吸系统,能有效稳固胸廓,减少呼吸循环功能损害,从而减少术后并发症,促进预后。胸腔镜30°置入,能充分露出侧纵膈,对术侧胸腺、脂肪进行牵拉,分离逐渐偏向对侧,亦能达到开放术式切除效果[10]。值得注意的是,由于胸腺脆弱,禁暴力操作,以免导致胸腺特别是上极的断裂而遗留,加强钝性分离的反复操作;术中加强膈神经保护,以免损伤膈肌上抬而阻碍呼吸,导致肌无力危象;术中避免挤压胸腺,胸腺血管结扎迅速,以防胸腺激素流至血循环而引起肌无力危象。
综上所述,在胸腺瘤并重症肌无力中应用胸腔镜入路胸腺扩大切除术治疗的效果更为显著,值得推广。

