脊柱骨肿瘤的X线、CT及MRI的影像征象分析
1.鹤壁煤业(集团)有限责任公司总医院骨科 (河南 鹤壁 458000)
2.鹤壁煤业(集团)有限责任公司总医院ICU科 (河南 鹤壁 458000)
3.鹤壁煤业(集团)有限责任公司总医院CT室 (河南 鹤壁 458000)
范洪伟1 邓春荣2 贾庆元3郭 鑫1 刘 勇1
骨肿瘤是一种好发于骨骼及其附属组织(神经、血管和骨髓等组织)的肿瘤,骨肿瘤在临床上并不常见,只占全身肿瘤发病的一部分,良性肿瘤及肿瘤样病变好发于四肢骨,原发于脊柱者较少见[1]。因脊柱解剖重叠明显,平片对其观察能力有限,CT、MRI为断层扫描,可多方位成像,对肿瘤定位、定性诊断具有重要价值[2],本研究回顾分析210例骨肿瘤患者的临床资料,探讨不同影像学诊断方法在脊柱骨肿瘤中的成像特点,为临床疾病诊治提供参考。
1 资料与方法
1.1 一般资料回顾收集我院2014年3月~2017年10月94例脊柱骨肿瘤患者临床资料,所有患者均经手术治疗,术中病理证实为骨肿瘤,排除肿瘤性质不明确患者。所有患者均进行X线、MRI检查,行CT检查88例。患者男63例,女31例,年龄23~78岁,平均(54.7±10.8)岁。
1.2 方法
1.2.1 X线检查方法:患者均采用Philips单板DR,630mAX线机,AGFA DRYSTAR5500 激光打印机,管电压120~140kV,球管电流120~300mA,摄影行正侧位和斜侧位平片的X线检查。
1.2.2 CT检查:88例患者行CT检查,采用Siemens ARC或PQ6000螺旋CT机,轴位扫描,层厚5~8mm,重建间距2~3mm,螺距1.0~1.2,取骨窗及软组织窗进行观察。增强扫描时采用非离子型对比剂碘海醇及碘可(300mg/mL),以1.5~2.0ml/kg,高压注射器肘静脉团注,注射流率3.0~3.5ml/s,启动扫描时间依部位而定,扫描方法同平扫。
1.2.3 MRI检查:所有患者均进行MRI检查,仪器为Siemens 1.5T超导磁共振机,行SE序列T1WI和T2WI扫描,超导磁共振体线圈、颈线圈、腰线圈,对轴、矢和冠状位方向处理,层厚3~5mm,层间距0.3~1.2mm,矩阵192×256,FOV 300~500。扫描范围包括全病变及相邻部位椎体,增强扫描采用Gd-DTPA,以0.2mmol/kg肘静脉注射,2~3min后行三个方位的T1WI扫描,扫描范围、层厚、层间距同常规平扫一致。
1.3 图像处理所有影像学资料均由2名高年资影像学医师进行盲法阅片,判断不一时由上级医师综合意见作出评估。
2 结 果
2.1 各病理类型在脊柱肿瘤发病部位94例患者中,部分患者为多发性骨肿瘤,术后病理证实为122处肿瘤病变部位,其中发生在颈椎为11.5%(14/122),胸椎为33.6%(41/122),腰椎34.4%(42/122),骶尾椎20.5%(25/122)。
2.2 影像学检查特征三种影像学检查均可有效显示脊柱骨肿瘤病变情况,其中X线对骨质增生、硬化及骨膜反应成像较佳;CT对软组织肿块、骨质增生、硬化及骨髓水肿成像较佳;MRI对软组织肿块、骨髓水肿成像优于X线、CT。三种检查方法在椎体压缩骨折成像方面结果一致。
2.3 三种影像学检查方法判断良恶性肿瘤效能术后病理检查,显示22例患者单发肿瘤,37例多发肿瘤(伴转移性肿瘤患者),共100处恶性肿瘤。其中X线诊断恶性肿瘤的灵敏度为86.4%,均低于CT、MRI诊断的灵敏度依次为93.0%、95.0%,特异度86.4%,均低于CT、MRI的90.9%、90.9%,以MRI的准确率最高。
2.4 典型图片分析见图1-6。
3 讨 论
脊柱作为人体的中轴骨,分颈、胸、腰、骶尾段,好发的肿瘤多为恶性肿瘤,本研究显示多数为转移性骨肿瘤,其次为原发性恶性肿瘤、中间型骨肿瘤及良性肿瘤[3]。骨肿瘤并不是临床常见肿瘤,但是病种繁多,且脊柱解剖关系复杂,患者通常除了颈、胸、腰背部疼痛外,还可出现脊髓、神经根压迫侵犯引起的症状与体征。原发性恶性肿瘤较为少见,成人脊柱肿瘤中约80%是恶性肿瘤[4],患者主要表现为疼痛,如患者为病理性骨折时,其疼痛程度与活动无关,休息时无法缓解;当病变影响到神经根,患者可出现肢体无力、痉挛,及相对应的感觉缺失,甚至大、小便失控,恶性原发性脊髓肿瘤也会出现全身症状[5-6],如脊髓瘤、淋巴瘤、尤文氏肉瘤等,患者可出现体重减轻、低烧、乏力等。本次研究的患者中,尤文氏肉瘤患者均为男性,年龄在23~35岁之间,患者均表现为低烧、疲乏无力。因脊柱骨肿瘤病种多,有关诊断还需借助影像学检查[7]。
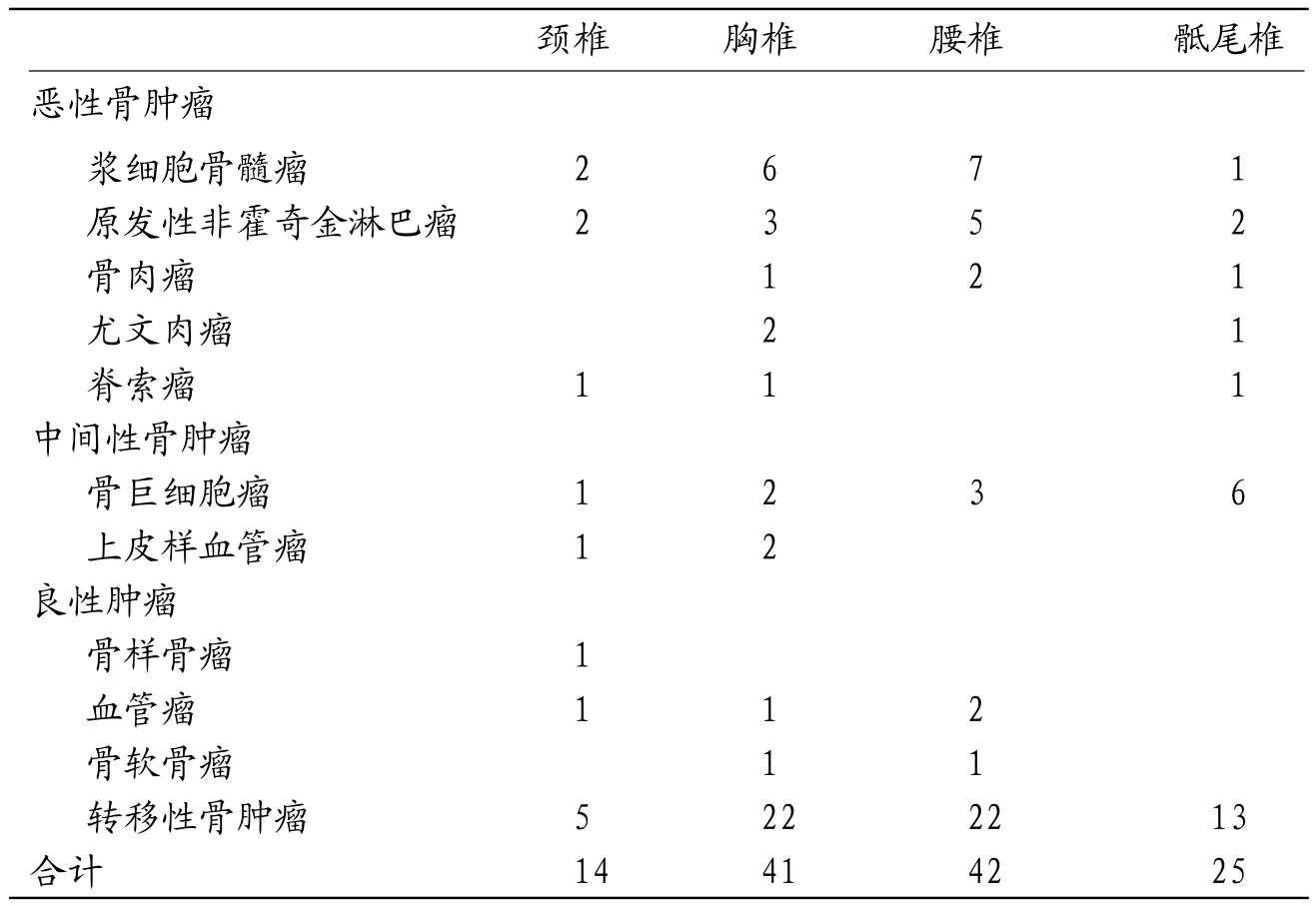
表1 各病理类型在脊柱肿瘤发病部位
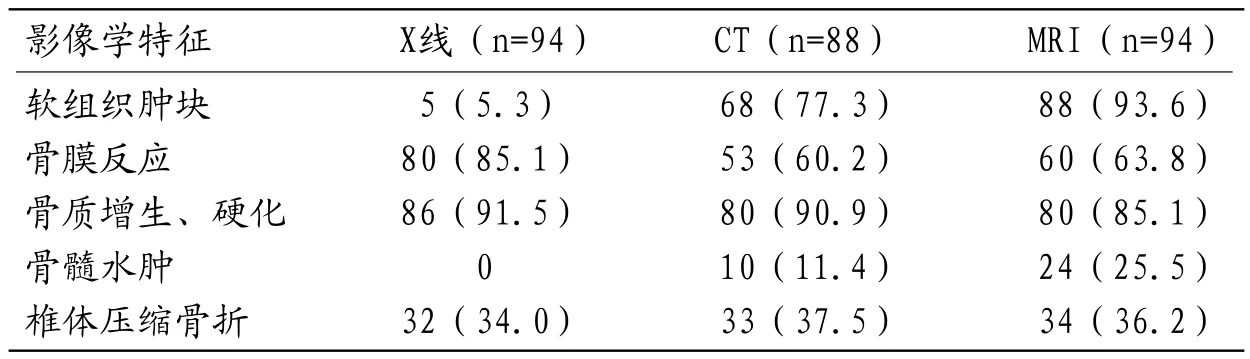
表2 影像学检查特征
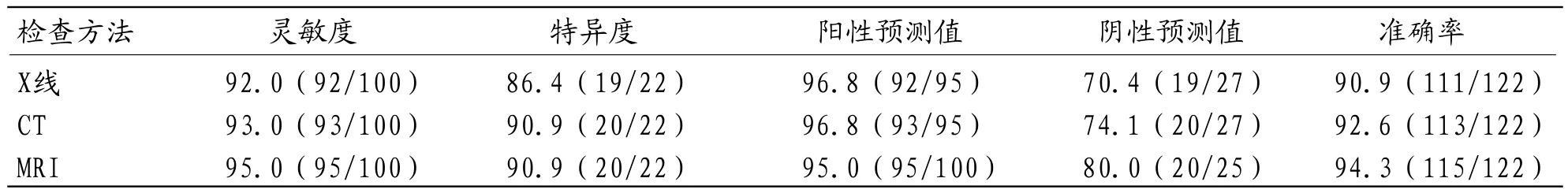
表3 三种影像学检查方法判断恶性肿瘤效能

图1-3 为骨巨细胞瘤,呈不规则、膨胀性骨质破坏,密度较均匀,边界清除,X线呈不规则或膨胀性骨质破坏,病灶内未见骨嵴、钙化影;骶骨处的CT显示膨胀性骨质破坏,颈椎CT处的CT显示枢椎椎体、齿状突见膨隆性骨质破坏并累及两侧,病灶向后突入椎管致脊髓受压。MRI表现为椎体膨胀性骨质破坏、变扁,T1WI表现为低或中等信号,T2WI呈等或稍高信号。图4-6表示脊索瘤患者,呈不规则溶骨性骨质破坏,其中1例伴有远大于骶椎内病变范围的软组织包块。X线表现为不规则溶骨性骨质破坏,密度不均,边界不清,局部可见软组织肿块,肿块密度不均;MRI可见肿瘤边界清晰,T1WI上呈低或等信号,T2WI呈高或较高信号,T2WI上脂肪抑制呈高信号,其内信号不均。
本研究回顾94例诊断为脊柱骨肿瘤患者的临床资料,总结3种影像学检查方法的特征。X线是临床应用最为广泛、操作简单、费用低的检查方法,为各类疾病的诊断均提供一定信息,能发现骨肿瘤的骨膜及骨质破坏程度,但脊柱结构复杂,其结构在X线平片上相互重叠,尤其是病变累及附件、下颈椎、上胸区的肿瘤[8]。CT是优化X线的另一种检查方法,具有较高分辨率,可提供大量局部解剖学情况,可提供周围组织固化程度、钙化情况及相关病变情况,尤其是对骨皮质的破坏程度评估,还可明确肿瘤在髓腔和软组织浸润范围及周围关系,清楚骨内外肿瘤,明确肿瘤的性质及部位,但对细小的骨膜反应不及X线[9]。与X线、CT比较,MRI具有较高的软组织分辨率,能精准显示病灶软组织肿块的范围,还能任意成像,提供大量的病灶与周围组织及器官的关系信息,对骨髓水肿情况成像良好[10]。本研究显示,X线能判断压缩骨折及椎弓根骨质破坏程度,88例患者进行CT检查,94例患者则表现为不同程度的骨质破坏。因恶性肿瘤常合并椎旁软组织损伤,中间性骨肿瘤亦可突破骨皮质形成软组织肿块,尤其是软骨肉瘤,CT可见肿块内形状不规则及云雾状肿瘤骨,对肿瘤基质内的钙化灶优于所有影像学检查方法。在良性肿瘤中,MRI显示其信号多均匀,边缘清楚,恶性肿瘤因肿块坏死、出血、钙化,MRI信号强度不均匀,根据T1、T2值及信号强度对肿瘤组织学类型难以判断,因此MRI对肿瘤基质的钙化、骨化敏感性不及CT、X线[11],本研究显示X线的骨膜反应及骨质增生、硬化检出率高于CT、MRI,而软组织肿块以MRI最高(93.6%),三组的椎体压缩性骨折结果基本一致,与王小清[12]的结果类似,均认为X线在骨膜方面表现良好,而CT对细微病灶、肿瘤的范围具有一定优势,MRI对于软组织、骨髓水肿优势明显。
在不同病理类型中,骨肿瘤的X线、CT、MRI征象不尽相同,以恶性肿瘤的MRI影像学征象示例,本组浆细胞骨髓瘤患者,其MRI上可见T1WI骨质破坏,其骨髓脂肪高信号显示边界清楚的低信号;其T2WI也可显示高信号,但其骨髓脂肪信号缺乏对比,病灶处显示不清楚,在其他序列上因抑制了脂肪信号,病变呈高信号,提高了MRI诊断的高效率。骨巨细胞瘤、脊索瘤患者均出现不同程度的骨质破坏情况,脊髓瘤患者的CT上边界模糊,可能出现钙化,其MRI的肿瘤边界清晰,有较多的黏液基质,在T2WI常呈高信号,典型图片可见病变呈多小叶状,小叶内为高信号,小叶间为低信号,具有特征性,但钙化灶也呈低信号,对微小的钙化灶,MRI亦不易分辨。浆细胞骨髓瘤、孤立性浆细胞瘤、原发性霍奇金淋巴瘤、尤文肉瘤均表现为溶骨性骨质破坏、骨皮质突破等,形成软组织压迫肿块、包绕椎管,形成“袖套征”[13],MRI上以T2WI抑脂序列显示更为清楚,所述软组织肿块周围可见水肿带,MRI增强恶性肿瘤组织多不均匀强化。良性肿瘤中的骨软骨瘤主要好发于颈椎,病灶CT可见膨胀性菜花状骨性肿块,还可见软草帽、内部钙化灶等形成,骨皮质和骨松质相互延续,软骨帽在MRI上呈长或中等T1长T2信号[14]。X线对血管瘤则具有较高诊断,成像特点是“栅栏样”改变[15],MRI则因流空效应出现低信号,与CT检查结果无明显差异。
总之,脊柱骨肿瘤部位多见胸、腰椎,中间性、良性肿瘤的硬化边在出现率上无明显差异,而恶性肿瘤罕见硬化边,且常伴病理性压缩骨折,所述的肿瘤具有特征性影像学表现,临床可结合年龄、病变部位等作出明确的影像学诊断。其中,MRI检查对组织的浸润敏感度高,在X线和CT检查基础上,再使用MRI用作病变范围,观察早期改变情况。

