VBM对腰间盘突出慢性期疼痛患者脑结构的研究*
1.新乡医学院第二临床学院(河南 新乡 453003)
2.新乡医学院第二附属医院(河南 新乡 453002)
董帅珂1 赵洪增2
LDH是一种脊柱损伤与退行性疾病,病程较长,我国人群的平均患病率为8%~25%[1]。目前也成为青壮年人群的常见病。由LDH引起的慢性下腰痛(cLBP)使世界各地数百万人致残并产巨大的经济负担[2],并且许多患者由于疾病的反复发作,长期处在慢性疼痛的状态中,大多会伴有紧张、焦虑、抑郁等情绪反应,甚至出现焦虑症或抑郁症[3]。越来越多的证据表明,慢性疼痛的伤害输入作用于不同脑结构的神经轴突上,从而可以引起不同区域的脑结构和功能的改变[4]。尽管国内外许多研究对慢性疼痛患者的大脑功能和结构的改变进行了描述,但是对患有腰间盘突出患者所引起的脑皮层结构的变化报道较少。所以本研究采用VBM对腰间盘突出慢性期疼痛患者进行脑结构分析。
1 资料与方法
1.1 一般资料所有研究对象在检查前均签署知情同意书。LDH组为腰间盘突出慢性期疼痛患者58例,平均年龄45~60岁。LDH组纳入标准:(1)出现临床症状并且经过磁共振检查诊断为腰间盘突出患者。(2)腰间盘突出伴随疼痛并且疼痛时间≥3个月;(3)无其它慢性疼痛疾病;(4)常规MRI检查脑实质内无其它异常发现;(5)无精神障碍疾病。
HC组为健康志愿者62名,平均年龄46-60岁。HC组纳入标准:(1)无其它慢性疼痛疾病;(2)常规MRI检查脑实质内无其它异常发现;(3)无精神障碍疾病。
LDH组及HC组排除标准:(1)体内置入起搏器、支架等磁共振禁忌症者以及无法耐受此项检测者;(2)有其它慢性疼痛疾病者;(3)常规MRI检查发现脑实质内有其它异常改变;(4)有精神障碍疾病。
1.2 影像学设备及参数利用新乡医学院第二附属医院放射科3.0T的磁共振设备(3.0T X-Series)进行图像采集,扫描序列为矢状位3DT1WI,扫描参数:层数192,层厚1mm,层间距0.5mm,FOV 256×256,TE 2.52ms,TR2300ms,TI 900ms。扫描时所有受试者仰卧位,应用泡沫垫和耳塞来减少头部运动和扫描仪噪声;扫描过程中保持安静状态,闭眼,放松,尽可能心无它想。
1.3 数据处理本研究数据的处理采用的是Matlab和基于SPM8的VBM8(dbm.neuro.unijena.de/vbm/)软件包进行。其处理过程为:将原始DICOM图像进行格式重建后,空间标准化至蒙特利尔神经科学研究所(MNI)制作的152个欧洲青年人大脑结构平面图像(ICBM)平均所得的标准模板。对标准化后的图像进行分割,分别得到脑灰质、脑白质和脑脊液图像,并对灰质和白质图像进行调制,使得调制产生的体素值能代表局部绝对灰质及白质体积。分别计算脑灰质、脑白质及脑脊液的体积,颅内总体积(total intracranial volume, TIV)为三者之和。进行平滑。并对平滑后的灰质、白质体积进行统计学分析。
1.4 统计学分析使用SPSS20.0统计软件对入组对象一般情况进行统计分析,两组间计数资料采用χ2检验,计量资料(年龄、病程)用(±s)表示,用独立样本t检验;影像学资料的统计分析采用REST软件包以及AFN软件包进行,结果采用FDR校正,矫正后P<0.05为具有统计学意义。
2 结 果
LDH组与HC组在一些脑结构区域比较差异具有统计学意义(P<0.05)。本研究结果显示白质体积减少的区域:右侧扣带回、左额叶、左颞上回、左顶下小叶等区域(如表1及图1);灰质体积增多的区域:右小脑前叶、右中央前回、右尾状核等区域;灰质体积减少的区域:右小脑后叶、左梭状回、左额上回、右额中回、左颞中回、右扣带回(如表2及图2)。
3 讨 论
LDH是一种退行性疾病,是慢性疼痛如坐骨神经痛和下腰痛(LBP)的常见原因。主要临床症状为腰背痛、下肢痛,持续时间长并且无明显的定位感。慢性疼痛与延迟的组织损伤或周围或中枢神经系统(CNS)的损伤有关,这是由于伤害性途径中的许多复杂变化[5],这些疼痛的伤害性输入可以引起不同神经元结构整合,从而导致一定水平的大脑皮质重组,引起大脑结构和功能的改变。
VBM近年来已广泛用于活体脑部结构变化的观察和分析[6]。利用该分析方法从而可以得出哪些大脑区域存在脑结构的差异性。进一步为理解腰间盘突出慢性期疼痛的神经病理学机制奠定基础,并可以为临床对该类患者选择更有效的治疗方法提供一个有力的依据。
利用VBM我们的研究分析显示:LDH组和HC组之间的脑灰质和白质体积在一些区域存在显著的差异。存在差异的区域如下:(1)灰质体积增加的区域:右小脑前叶、右中央前回、右侧尾状核;(2)灰质体积减少的区域:右小脑后叶、左梭状回、左额上回、右额中回、左颞中回、右扣带回;(3)白质体积减少的区域:右侧扣带回、左额叶、左颞上回、左顶下小叶。这些区域的结构改变的诱发机制到目前为止仍不明确。
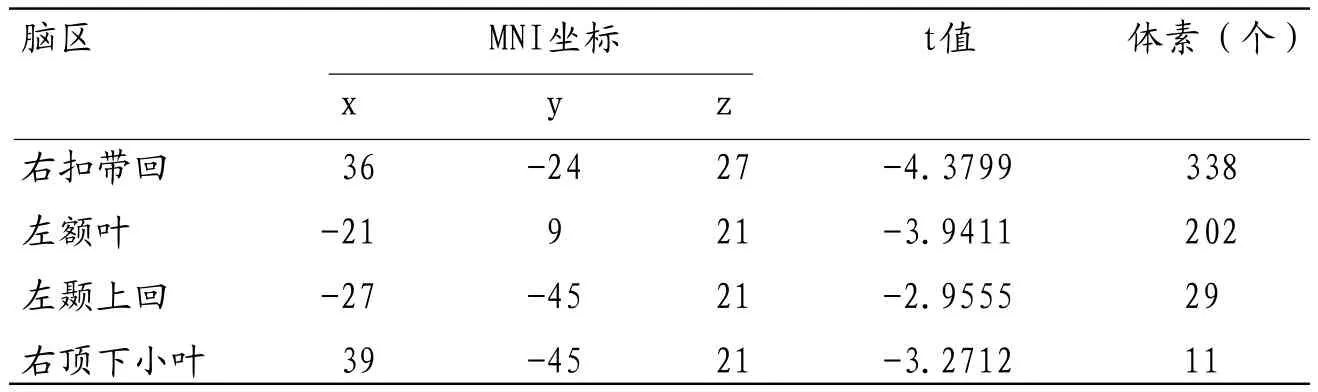
表1 LDH组与HC组白质体积差异的脑区
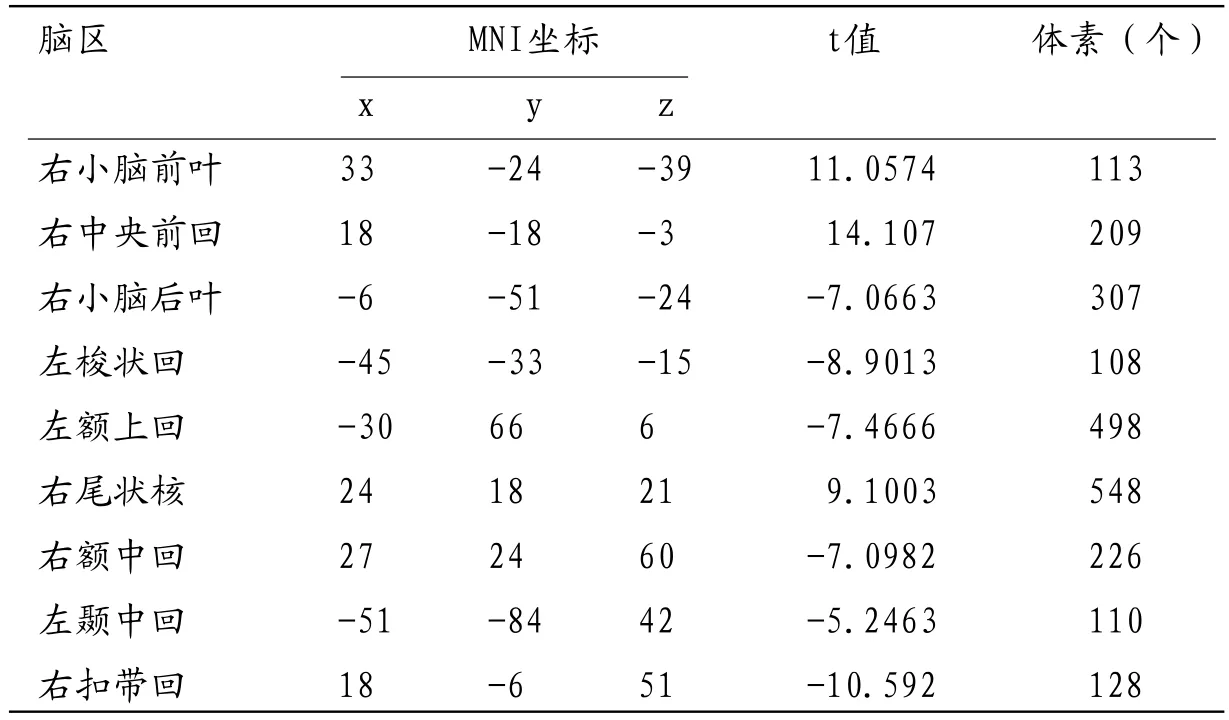
表2 LDH组与HC组灰质体积差异的脑区
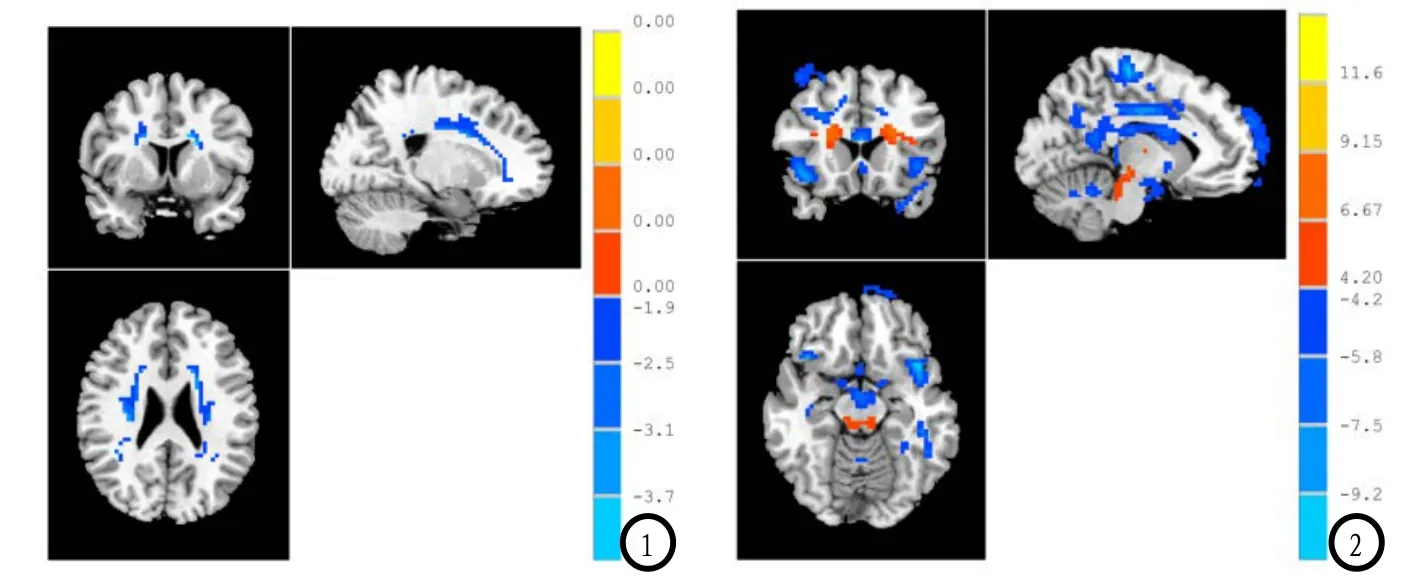
图1 LDH组与HC组大脑白质差异的脑区域图(分别为冠状位、矢状位、横断位)。图2 LDH组与HC组大脑灰质差异的脑区域图(分别为冠状位、矢状位、横断位)。
本研究显示在右侧尾状核的灰质体积是增加的,尾状核是纹状体的一部分,是基底神经节(BG)的主要组成部分。大量的证据表明,基底神经节是唯一参与慢性疼痛的丘脑-皮质-BG回路整合运动、情绪、自主神经和认知方面的区域[7]。特定疼痛诱导激活的尾状核被认为是大脑的痛觉调制系统的一个重要组成部分[8-9]。因此,发现灰质体积增加可能会导致右侧纹状体的激活增多。在这一区域的皮层下结构变化可能与无法控制的慢性疼痛相关,这与纤维肌痛[10]和慢性外阴疼痛患者在基底节区域的灰质增加[11]是一致的。不同疾病引起相同区域灰质增加的一致性很可能是由于相同的神经病理机制的过程最终导致慢性疼痛。但是与Luchtmann M et al[12]的研究报道是相反的。
我们的研究结论中,右侧扣带回既有白质体积的减少又有灰质体积的减少,这与May A et al[13]等的研究是相似的,认为扣带回在慢性疼痛中受到影响,这引起人们对慢性疼痛神经通路的推测。前扣带回皮层和前岛叶在经历和预期疼痛中是作为多重整合结构的角色[14-15]。特别是前扣带回皮质有较显著意义,因为它在疼痛调节和镇痛中起决定性作用。而RACC(右侧扣带回)作为内源性疼痛控制的关键部位的众多证据已经在疼痛调节的背景下被观察到,包括疼痛和安慰剂镇痛的预防[16-18](关于疼痛缓解的神经刺激研究[19])。另外在大脑颞叶发现灰质和白质体积的减少,Greicius.etal[20-21]认为双侧颞叶灰质体积显著性减少通常与疼痛处理不相关。这些区域被认为是负责视觉刺激整合的关联区域,并且受到认知和情感处理中涉及的脑电路的影响。特别是颞上回附近的岛叶后部和岛盖被认为是接受和处理脊髓丘脑系传入刺激的部位,这些区域的灰质损失可能导致稳定的感觉输入失衡,这可能是引起慢性疼痛的重要病理原因[22]。
额上回(SFG,superior frontal gyrus)与疼痛加工相关[23-26],但其在慢性疼痛中的作用通常没有讨论。本研究分析的右侧SFG灰质的改变,表明:其与疼痛过程中的应对方式相关。这与Smallwood RF etal[27]的研究结果一致。Lorenz等[28]通过PET研究发现,背外侧前额叶激活增加与中脑、丘脑内侧的激活降低呈明显负相关。在本研究中,双侧额叶灰白质和体积均有减少,这与毛翠平等[29]研究分析也是一致的。
虽然越来越多的证据支持慢性疼痛与灰质、白质异常的关联,但慢性疼痛和皮质下一些区域的灰质、白质体积改变的因果关系尚未确定。因此,需要使用大量患者(理想情况下的入选标准)的纵向研究来探讨不同部位引起的慢性疼痛对脑结构的影响及部分区域在治疗后可能存在的一些潜在的可逆性变化将是继本研究之后的重中之重,这可以为临床不同疾病引起的慢性疼痛患者提供不同的治疗方案,进而可以尽可能的减少患者的痛苦,提高生活质量。
本研究仍然存在一些局限性,第一:样本量相对仍较少,可能部分影响我们的结果。其次,药物治疗以及混淆心理社会因素(抑郁和焦虑)也可能影响了我们的研究结果。第三,我们没有区分性别差异性。最后也未区分神经性和非神经性疼痛。 因此,未来的研究应该纳入更多的样本、排除性别差异的影响,分析各种疼痛类型对脑结构的影响,尽可能评估每位患者心理因素。

