鼻咽癌放疗后早期全脑灰质体积改变及其与患者认知功能的相关性*
1.郑州大学第一附属医院磁共振科(河南 郑州 450052)
2.广州中医药大学第一附属医院影像科 (广东 广州 510405)
段芙红1 邱士军2 程敬亮1
鼻咽癌标准的治疗方案是放射治疗(radiation therapy,RT),放射诱导的脑损伤包括脑结构及功能损害,是一种鼻咽癌患者放疗之后严重的合并症。根据潜伏期的不同将放疗后脑损伤分为3期[1]:急性期(放疗后数天至数周)、早迟发反应期(放疗后1至6个月)及晚迟发反应期(放疗后6个月至数年,多为不可逆性)。放疗后早期阶段大多数鼻咽癌患者的脑常规CT、MRI检查几乎没有明显异常改变[2],然而患者可能出现照射诱发的认知功能减退[3]。因此,早期发现“正常表现脑组织”的放射性损伤并及时干预,对改善患者的预后至关重要。
以往采用MRI敏感成像手段的研究发现,鼻咽癌放疗之后传统MRI未显示异常的患者出现了脑白质微观结构、灌注及代谢的异常[4-6]。然而,放疗对于鼻咽癌患者的“正常表现”的脑灰质结构有何影响,以及这些脑灰质异常与患者认知功能改变的关系如何,目前相关研究罕见报道。因此,本研究以首次接受放疗的鼻咽癌患者为研究对象,应用基于体素的形态学(voxel-based morphometry,VBM)方法,对鼻咽癌放疗后早期(放疗结束后6个月以内)“正常表现”的脑灰质结构进行定位、定量分析,并探讨脑灰质异常与患者的认知功能的关系,为放疗后认知功能障碍的潜在的神经生物机制提供新的认识。
1 资料与方法
1.1 一般资料2016年6月至2017年4月选取在我院接受首次放疗的24例鼻咽癌患者,女11例,男13例,平均年龄47.2岁(31~64岁),教育程度为(9.9±3.3)年(6~16年)。所有患者通过病理活检确诊,肿瘤分期为T1N0M0~T3N2M0(UICC第七版)。放疗方案为鼻咽部加颈部根治性的调强放疗(总剂量为66~75Gy,分割次数为30~35次)。完成放疗至接受影像检查的时间为1~6个月(平均3.8个月)。每位患者在放疗前(放疗前组)及放疗结束后6个月以内(放疗后组)分别接受MR常规脑部扫描及高分辨三维T1加权像的采集。患者纳入标准如下:所有患者放疗前、后MR常规脑部平扫、增强序列未显示异常征象,包括颅内侵犯、脑血管意外(脑出血或脑梗塞)、脑肿瘤、外伤、感染等;无精神类疾病、糖尿病、高血压等。所有被试者均在试验前被详细告知试验的目的、方法和注意事项,并签署知情同意书。
1.2 神经认知功能测试通过蒙特利尔认知评估(Montreal Cognitive Assessment,MoCA)量表的测试,反映所有患者的整体认知功能。
1.3 MRI数据采集应用Siemens Prisma 3.0T MR和64通道头颅线圈。首先实施常规的T1WI、T2WI、T2FLAIR检查,以剔除有颅内器质性病变的受试者。高分辨三维T1加权像(3D-T1WI)参数:采用脑容积扫描序列(MPRAGE),TR/TE/TI=8.0/3.0/450ms,翻转角13°,FOV 256mm×256mm,矩阵256×256,一次信号采集,层厚1mm,扫描平行于正中矢状面得到全脑共176层图像。
1.4 数据处理及分析首先采用MRIcron软件将原始数据DICOM格式转换为3D NIFTI格式,然后采用Matlab2011a平台下的SPM8和VBM8软件进行数据预处理及分析,具体过程如下:(1)对所有被试的三维图像经过分割,获得灰质、白质、脑脊液三种组织类型;(2)采用VBM8中的高维DARTEL模板进行空间配准和非线性调整;(3)将预处理过的图像采用8mm高斯核进行高斯卷积空间平滑,以提高信噪比,减小配准不齐的影响。根据一般线性模型,对放疗前与放疗后的脑灰质体积改变的分析运用SPM8中的配对t检验,将P<0.05、通过FDR校正、簇体积>50个体素的区域定义为有显著差异。
1.5 统计学分析运用SPSS 19.0软件,对比鼻咽癌放疗前后的组间MoCA评分的差异应用配对t检验。运用Pearson相关分析,计算两组间差异脑区的平均灰质体积与患者MoCA评分的相关性(将性别、年龄、教育程度设为协变量)。P<0.05为差异有统计学意义。
2 结 果
2.1 VBM分析结果相对于放疗前组,鼻咽癌放疗后组的灰质体积在左侧小脑、右侧额内侧回及左侧额叶(左侧中央前回)缩小(P<0.05,FDR校正,簇体积>50个体素),见表1及图1、2。
2.2 认知评分比较鼻咽癌放疗后组患者的MoCA评分(25.79±1.53)较放疗前组(27.79±1.47)显著减低,二者差异有统计学意义(t=4.121,P<0.001)。
2.3 相关分析结果放疗后组右侧额内侧回的平均灰质体积和患者MoCA总评分正相关(r=0.431,P=0.036)。
3 讨 论
VBM作为活体研究脑形态学改变的有效方法之一,通过对高分辨T1加权结构像的处理,对全脑范围的灰白质的体积和/或密度等作出客观、自动的分析,不需要先验假设,从而精确地探测脑组织结构的异常区域[7]。本研究通过观察鼻咽癌放疗后早期脑灰质体积的变化,发现尽管放疗后患者的常规脑MRI扫描未显示明显异常,但是VBM分析却显示左侧小脑、右侧额内侧回及左侧中央前回的灰质体积相对于放疗前明显萎缩。这一结果与以前的研究结果部分一致。运用VBM方法,研究者发现鼻咽癌患者接受放疗后,双侧额叶、双侧颞叶、左侧后扣带回、右侧顶叶、左侧岛叶多个脑区灰质体积减少[8-9]。Lin等[10]研究发现与放疗前组或放疗后早迟发反应期组比较,鼻咽癌放疗后晚迟发反应期组患者的颞叶、扣带回、中央前回和枕叶等多个区域的皮质厚度显示异常。Duan等[11]采用TBSS方法发现鼻咽癌放疗后额叶、顶叶、枕叶及小脑脑白质各向异性分数值(FA)低于放疗前组。这些研究表明鼻咽癌放疗后可引起全脑较广泛的脑组织损害,部分脑区超出了肿瘤靶照射野。
研究认为至少有三种不同类型的中枢神经系统组织受到放疗照射的影响:神经元、神经胶质细胞和血管。通过VBM测量的脑灰质体积减少一般认为与神经元或胶质细胞的凋亡、细胞体积的缩小、突触的修剪、棘状突起的密度降低以及脑血流或组织间隙的减小等有关[12]。此外,有学者认为以下机制可能参与了远离照射野的脑组织损伤:照射造成的脑组织自身免疫反应和氧化自由基的破坏;坏死产物对周围脑组织的损伤等[13]。与之前的研究相似,笔者认为本研究中放疗后早期脑灰质结构出现的隐匿性损伤可能是上述多种机制交互作用导致的。
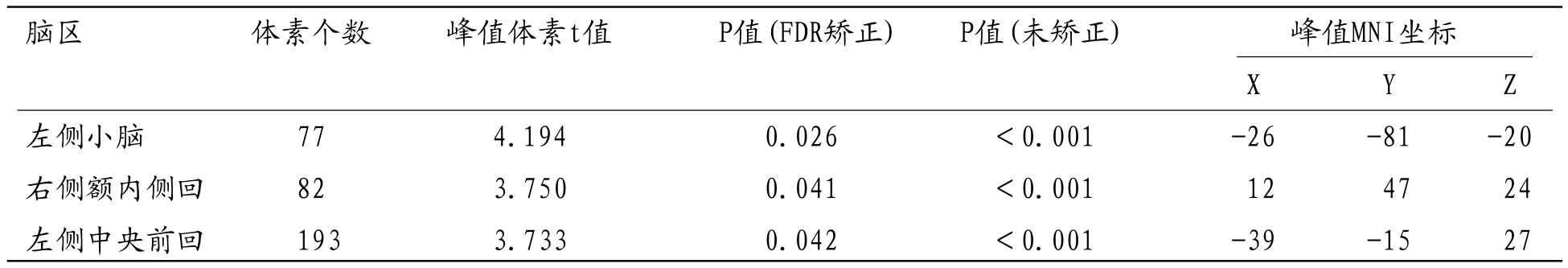
表1 放疗后组相对于放疗前组局部灰质体积减少的脑区
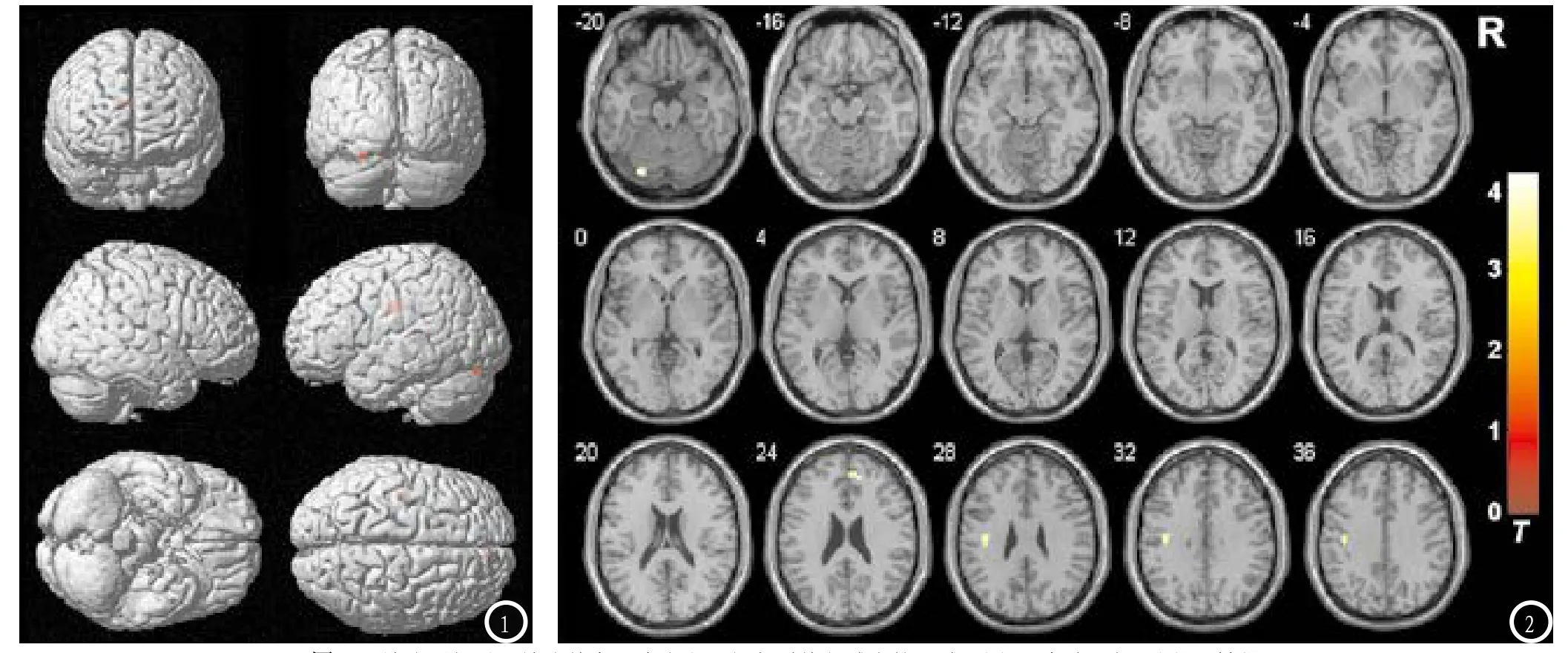
图1-2 放疗后相对于放疗前鼻咽癌患者局部灰质体积减小的区域。图1:全脑3D相;图2:轴位
额内侧回属于前额叶皮层的一部分,而前额叶皮层主要负责高级认知活动的整合,与注意力、计划执行、工作记忆等认知能力有关[14]。以往的研究发现,鼻咽癌患者在放疗后表现出注意力、执行功能、类比判断和记忆能力受损[15]。与之前的研究结果一致,本研究亦发现鼻咽癌放疗后早期患者的MoCA评分较放疗前明显降低,表明放疗后患者的整体认知功能受损,笔者推测这可能部分与额内侧回皮层萎缩有关。中央前回属于运动皮层,它是运动执行网络的重要脑区。而小脑主要参与调整人体的随意运动和肌紧张,并保持身体的平衡。此外,小脑、额内侧回还参与构成了工作记忆网络,参与运动、情绪和认知的控制。既往研究[16]表明,鼻咽癌放射后脑损伤的患者在临床上出现了运动功能障碍、语言障碍、学习困难。本研究发现在放疗后早期即出现了小脑及中央前回的灰质体积的萎缩,结合上述研究推测这可能是认知和运动功能损害的潜在的脑机制之一。
另外,本研究初步发现,鼻咽癌放疗后额内侧回的局部灰质体积与反映认知功能的MoCA评分正相关,提示局部脑灰质结构的异常可能是患者整体认知减退的潜在的因素。这与以前的研究结果一致,Takeuchi等[17]通过对健康青年人的大样本的研究探讨局部灰质体积与多种复杂认知能力之间的关系,发现复杂认知能力的不同方面均与多个区域的皮层体积呈正相关。
总之,本研究通过VBM分析表明,放疗后早期传统MRI检查未显示异常的情况下,鼻咽癌患者已经出现了脑灰质结构的异常,并反映患者整体认知功能的减退,为临床早期发现放疗后脑灰质损伤并及时干预提供了一种灵敏、有效的手段。

