急诊流程再造对急性脑梗死患者抢救疗效的影响
谢晓红
广东省肇庆市高要区人民医院南岸分院,广东肇庆 526040
急性脑梗死作为神经内科临床常见脑血管疾病之一,随着我国人口老龄化的加重以及人们生活方式的改变,急性脑梗死已成为目前临床上最为常见的心脑血管疾病,近年来其临床发病率呈现出不断上升且有年轻化的趋势[1-2]。急性脑梗死发病急、进展快、临床致残率及致死极高,主要临床表现为恶心呕吐、头晕头痛、口眼歪斜、半身不遂等,如不及时治疗常并发高血压等并发症,如不及时送医救治,严重者甚至造成死亡[3]。急诊抢救作为急性脑梗死患者送医救治的第一个环节,科学合理的急诊流程是患者预后的重要影响因素[4]。而常规的临床急诊救治流程存在较多问题。本研究对急性脑梗死患者急诊流程进行优化再造,并实施于临床急性脑梗死患者的抢救当中,现报道如下。
1 资料与方法
1.1 一般资料
选择我院2015年5月~2017年5月期间收治的68例急性脑梗患者作为研究对象。所有患者经头颅CT、MRI检查确诊符合全国第四届脑血管病学术会议制定的急性脑梗死临床诊断标准。排除合并严重心血管、恶性肿瘤、严重肝肾器官功能障碍及入院后发生死亡者。根据不同急诊抢救流程,分为对照组和研究组,各34例,其中对照组男19例、女15例,年龄45~77岁,平均(56.8±11.3)岁,平 均 病 程(16.36±5.12)h,平 均 NIHSS(21.15±4.32)分,单灶性脑梗死16例,腔隙性脑梗死7例,颈动脉系统脑梗死6例,多灶性脑梗死5例。研究组组男20例、女14例,年龄46~77岁,平均(56.2±11.5)岁,平均病程(16.36±5.34)h,平均NIHSS(21.31±4.45)分,单灶性脑梗死16例,腔隙性脑梗死8例,颈动脉系统脑梗死7例,多灶性脑梗死5例。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。本研究经我院伦理委员会审批并通过。
1.2 急诊救治方法
对照组按照急性脑梗死常规诊治流程进行治疗,包括急诊医生接诊、病情初步评估、抽血、头颅CT检查,给予吸氧并通知神经内科医生会诊、溶栓治疗、转入ICU病房等。研究组在常规急诊流程的基础上进行流程优化再造,具体如下:(1)建立信息化共享平台,达到各科信息互通、资源共享,以提高急诊成功率。(2)成立急性脑梗死多学科急救协作小组,小组成员由各科医生、护士、辅助科室及后勤人员组成,定期对小组成员加强专业技能培训,并每月进行急诊经验总结会及讨论会,以提高急诊效率。(3)急诊小组24h值班,确保在接到急诊病例时急诊小组能第一时间投入急救和护理当中。(4)急诊医生及护士接诊后立即按照‘ABCDE’法进行病情评估[5],重点观察患者意识是否清楚、有无面瘫、有无语言及肢体功能障碍,并启动脑梗死患者应急流程。同时建立静脉通路、进行凝血功能、血常规及血液各项生化检测,同时开展心、脑电图及CT检查,尽快确诊[6]。根据检查结果,如若出现溶栓指证,应立即开通溶栓治疗绿色通道进行溶栓处理,并严密监控患者各项生命体征情况。(5)确诊后向家属通报病情,并依据患者各项指证情况转入ICU病房。
1.3 疗效评价
比较急诊流程改造前后两组患者的平均抢救时间、抢救成功率、抢救费用情况以及对急诊流程的满意度。采用美国国立卫生研究院卒中量表(NIHSS)评分评定治疗后患者的神经功能,从视野、凝视、上下肢运动以及意识水平等11个项目,共42分,神经功能损伤越严重分值越高[7]。采用酶联免疫吸附测定(ELISA)治疗后患者的肿瘤坏死因子-α(TNF-α)和白介素-6(IL-6)水平情况,相关试剂盒均由美国RB公司提供,按照试剂盒说明书要求操作。满意度采用我院自制简便问卷调查表进行调查。
1.4 统计学处理
采用统计学软件SPSS20.0对数据进行统计分析,计量资料以(x±s)表示,采用 t检验,计数资料以百分数(%)表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者抢救疗效情况比较
研究组抢救时间及抢救费用比对照组明显减少,抢救成功率也比对照组明显提高(P<0.05)。见表1。
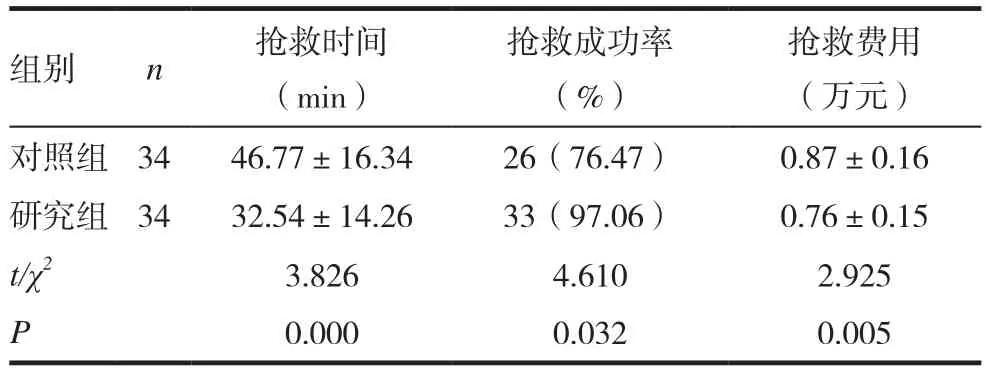
表1 两组患者抢救疗效情况比较
2.2 治疗后两组患者神经功能及血清炎性因子水平比较
抢救后,研究组NIHSS评分及TNF-α及IL-6水平比对照组明显低(P<0.05)。见表2。
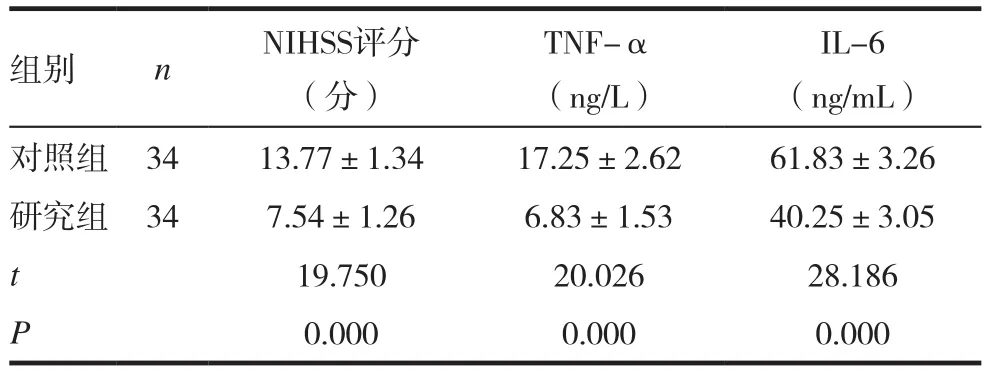
表2 两组患者神经功能及血清炎性因子水平比较(x ± s)
2.3 两组患者满意度比较
研究组患者对急诊流程非常满意15例、满意17例、总满意度32例(94.12%),对照组非常满意7例、满意19例、总满意度26例(76.47%),研究组总满意度比对照组明显高(P<0.05)。见表3。
3 讨论
脑梗死作为临床三大引发死亡的疾病之一,临床具有极高的致残率和致死率且并发症多等特点,严重威胁到人们的生命安全,同时为社会和家庭带来了沉重的负担。报道显示,自2010年以来,我国每年发生脑梗死的患者每年以2%~3%的速度不断上升,已成为临床医务人员需要面临的较为严峻的问题[8]。脑梗死的救治过程有着非常严格的时间窗,研究显示[9],脑梗死患者从发病开始到救治时间的长短直接影响到患者临床救治的成功率,而急诊救治作为脑梗死患者治疗的开始,对于患者的预后具有至关重要的作用。因此,患者的及时送院治疗及科学规范的急诊流程对于改善脑梗死患者预后具有重要的临床意义。
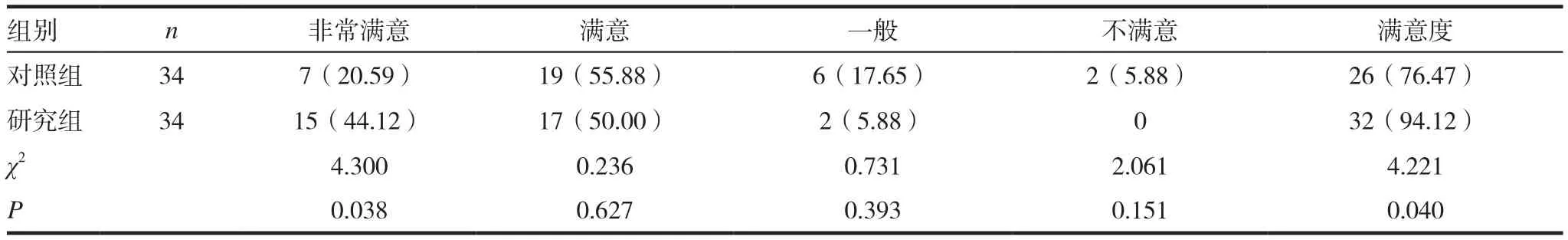
表3 两组满意度比较[n(%)]
当发生脑部梗死时,脑部血流会发生变化,导致局部缺氧,其中神经元细胞受到损伤,如不及时治疗,缺血进一步加重,则会引起神经元细胞死亡,并引发一系列的炎症反应。本研究结果显示,抢救后,研究组NIHSS评分及TNF-α及IL-6水平比对照组明显低(P<0.05),这说明通过规范标准的急诊抢救,可明显减轻患者的炎症反应,增加脑血流灌注,显著改善神经功能障碍,保护脑组织。
目前临床上脑梗死的急诊流程方面存在信息采集滞后、秩序混乱、流程繁琐、急救团队缺少统一调度等诸多问题,因此,对常规的脑梗死急救流程进行优化和改造变得十分必要,对提高脑梗死临床救治成功率、降低致残、致死率具有重要的意义。针对上述问题,我院通过急诊流程再造,整合各科资源信息、建设统一的急诊救治信息平台,达到资源共享,并建立多学科协作急救团队,达到统一协调,减少急诊流程、缩短急诊时间、减少急诊费用、降低患者致残率、致死率以及提高临床急救成功率的目的。我们对临床急性脑梗死患者实施急诊流程再造后急诊救治结果显示,研究组在抢救时间和费用方面明显降低,且抢救成功率明显提升(P<0.05);急诊流程再造后,患者救治时间大大缩短、患者医疗费用也明显减少且提高了救治成功率。结果同杨莘等[10]报道基本相符。此外,患者对再造后的急诊流程的满意度明显更满意。
综述所述,与常规急性脑梗死急诊流程相比,急诊流程再造明显的缩短了患者临床救治时间、降低了救治费用、提高了救治成功率,临床疗效显著,且患者对再造后对急诊流程满意,值得推广应用。

