宫颈上皮内瘤变病变切缘阳性的影响因素分析
王 莹 贾艳艳 张庆元
宫颈上皮内瘤变(Cervical Intraepithelial Neoplasia,CIN)是与宫颈浸润癌密切相关的一组癌前病变,凸显出了宫颈癌演变的全进程,以25~35岁女性最为常见,通常CIN患者会面临着两种不同的结局:病变随着时间推移而自然消退,鲜少发展至浸润癌,亦或是具有较高的癌变潜能并最终进展为浸润癌[1]。目前我国尚未有CIN发病率的准确统计报告,但据不完全统计该病症发病率高达3.2%且仍然呈上升趋势,已成为严重威胁女性身心健康的疾病之一[2]。手术是目前治疗CIN最有效、最可靠的手段,但随着医学技术不断发展,切缘阳性已逐渐引起各界的广泛关注,其被视作是CIN的持续或复发,所以围绕诱发切缘阳性的风险因素展开分析具有重要意义[3]。鉴于此,本研究就子宫颈CIN病变切缘阳性的影响因素进行分析,现报道如下。
1 资料与方法
1.1 一般资料选取临沂市妇女儿童医院2016年1月至2017年12月收治的115例行手术治疗的CIN患者作为研究对象,术后依据切缘性质分为切缘阴性组100例及切缘阳性组15例。切缘阴性组患者年龄29~65岁,平均(45.78±1.32)岁;病程3~8年,平均(4.45±0.27)年。切缘阳性组患者年龄 28~66岁,平均(45.82±1.30)岁;病程3.2~8年,平均(4.47±0.25)年。纳入标准:①切缘阳性由病理学检查证实;②无严重认知障碍,能够配合完成研究者;③已签署了知情同意书。排除标准:①明确诊断为宫颈癌者;②妊娠期或哺乳期患者;③卵巢功能性肿瘤、阴道溃疡、宫颈息肉、子宫内膜癌、子宫肌瘤等疾病所致的接触性出血者。两组患者年龄、病程比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法统计两组患者的基本资料,包括年龄、临床症状、病程、CIN分级、碘不着色区、是否绝经、宫颈外观、手术方式,并对影响子宫颈CIN病变切缘阳性的因素进行总结。
1.3 统计学分析本研究中所有数据均采用 SPSS 22.0统计软件进行处理,计数资料采用百分率表示,行χ2检验,多因素分析采用Logistic回归分析模型予以分析,P<0.05表示差异有统计学意义。
2 结果
2.1 患者基本资料比较两组患者年龄、临床症状、病程比较,差异均无统计学意义(均P>0.05);两组患者CIN分级、碘不着色区、是否绝经、宫颈外观、手术方式比较,差异均有统计学意义(均P<0.05)。见表1。
2.2 影响子宫颈CIN病变切缘阳性的因素分析Logistic回归分析结果提示,CIN分级Ⅲ级、绝经后、碘不着色区>3 cm、宫颈环形电刀切除术为子宫颈 CIN病变切缘阳性的独立风险因素。见表2。

表1 两组患者基本资料比较[例(%)]
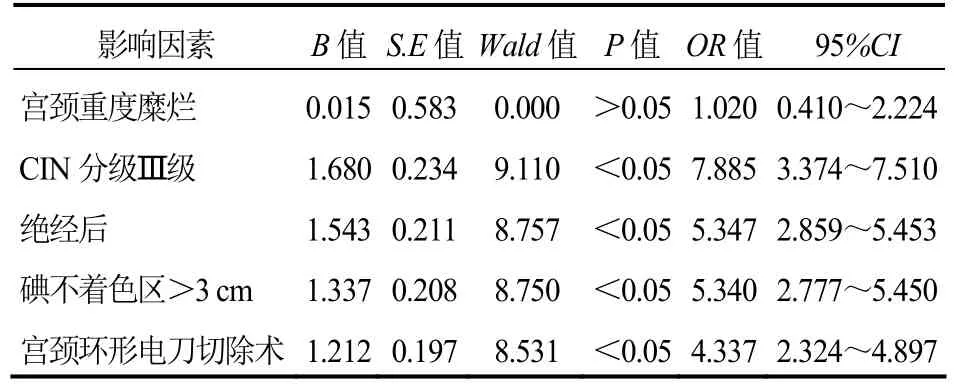
表2 影响子宫颈CIN病变切缘阳性因素的Logistic回归分析
3 讨论
CIN是一种常见病、多发病,绝大多数CIN患者外表无明显改变但细胞学或组织学却出现异常增殖且具有双向发展特征[4]。现有研究指出,CINⅠ级和CINⅡ级进展至CINⅢ级所需时间为3~8年,而从CINⅢ级进展至浸润癌则需要10~15年,近年来35岁以下患者进展至浸润癌的风险大幅提高,时间明显缩短[5]。一般情况下 CINⅠ级、CINⅡ、CINⅢ级进展至浸润癌的概率分别为15%、30%和45%[6]。但是,需要引起临床高度重视的是,CINⅠ级和CINⅡ级并非一定需要发展至 CINⅢ级后才会进展为浸润癌,其能够跨越该分级[7]。所以,对于确诊的CIN患者需要定期进行检查以明确病情进展情况,防止病情持续恶化。
关于CIN的治疗,目前认为60%~85%CINⅠ级可自然消退,需每 6个月进行一次阴道镜检查,发现病变进展或持续存在≥2年时考虑手术治[8]。对于CINⅡ级和CINⅢ级则应引起足够警惕,并积极接受宫颈环形电刀切除术或宫颈冷刀锥切术治疗,以避免进展至原位癌或浸润癌[9]。然而,CIN患者即使接受了手术治疗,部分患者切缘依然为阳性,临床效果并不理想,所以探寻CIN病变切缘阳性的诱因已成为临床研究的热门议题。
本研究结果提示,CIN分级Ⅲ级、绝经后、碘不着色区>3 cm、宫颈环形电刀切除术为子宫颈CIN病变切缘阳性的独立风险因素。具体分析如下:①CIN分级Ⅲ级。CIN分级Ⅲ级患者异型细胞已占2/3,异型性较Ⅱ级更为明显,即使手术已将病变部位完整切除,但其非典型增生较为严重,对正常组织的浸润程度更高且多以散在为主,手术仅能够将病灶切除,对于散在浸润的处理往往无法取得理想效果,残留细胞在感染的人乳头瘤病毒持续作用下仍然会引发病变[10]。②绝经后。在女性一生中以围绝经期和绝经后两个时段罹患恶性肿瘤的风险最高[11]。绝经后女性卵巢功能不断衰退并最终衰竭,分泌雌激素能力随之下降,生殖器官萎缩老化,机体亦随之老化,免疫功能显著减退[12]。人乳头瘤病毒感染则可以发生在任何年龄段,对于行手术治疗的绝经后CIN患者,由于机体自我保护机制难以应对人乳头瘤病毒的侵袭,因而术后切缘阳性发生率更高,CIN持续或复发风险亦更高。③碘不着色区>3 cm。病变范围是切缘阳性的重要诱因之一,原因在于病变范围越小,病灶清除越彻底,反之病变范围越大,则病灶的完整切除越困难,病变组织一旦残存,将会导致异型细胞再次分裂增殖,引起CIN复发[13]。④宫颈环形电刀切除术。本研究证实,宫颈环形电刀切除术为 CIN病变切缘阳性的独立风险因素之一,原因在于该术式切除过程中受电极形状影响,难以全部切除病变组织,并且进入子宫颈管的深度同样受限,无法彻底切除位于深层的病变组织,可导致内侧切缘残留大于外侧切缘残留[14]。对于切缘阳性者,尤其是有生育需求时宫颈环形电刀切除术仍然为其首选,但对于绝经后切缘阳性CIN患者宫颈冷刀锥切术效果更佳[15]。在单因素分析中,宫颈外观可能为子宫颈CIN病变切缘阳性的相关因素,原因在于宫颈外观发生改变后感染人乳头瘤病毒的风险将会明显提高,但多因素分析结果却排除了此项推测,则是因为宫颈糜烂本身属于妇科常见病、多发病,日常引发宫颈外观改变的因素众多,诸如机械性刺激/损伤(性生活、流产、分娩裂伤)、细菌侵袭等,即使重度宫颈糜烂亦非临床罕见且只是其糜烂面积较大,并非一定就会感染人乳头瘤病毒,与宫颈 CIN病变切缘阳性亦不存在着直接的关联性。
综上所述,CIN分级Ⅲ级、绝经后、碘不着色区>3 cm、宫颈环形电刀切除术为子宫颈CIN病变切缘阳性的独立风险因素,临床应予以足够的重视并及时采取补救措施。

