星蒌承气汤治疗缺血性中风病急性期痰热腑实证的临床疗效观察
, ,,
缺血性中风病是常见的脑血管疾病,占全部中风病的70%[1],是一种具有高发病率、致残率、死亡率的疾病[2]。流行病学调查显示我国是全球脑卒中危害严重的国家[3]。目前西医治疗方法逐渐成熟,包括早期溶栓、介入取栓、血管内干预治疗、抗血小板聚集或抗凝、调脂稳定斑块、脱水降颅压、清除氧自由基、脑细胞保护剂、康复治疗等,使其致残率、死亡率逐渐下降,但仍处于较高水平。本研究选择缺血性中风病急性期痰热腑实证病人,在常规治疗基础上加用中药星蒌承气汤化痰通腑,观察其临床疗效,以期为中医药治疗疾病提供依据。
1 资料与方法
1.1 诊断标准 中医诊断标准:参照国家中医药管理局脑病急症科研协作组起草制订的“中风病诊断与疗效评定标准(试行)”[4];证候诊断标准:参照国家中医药管理局脑病急症科研协作组起草制订的“中风病辨证诊断标准”[5];西医诊断标准:参照1995年中华医学会第四届全国脑血管病学术会议制定的“各项脑血管疾病诊断要点”[6]。
1.2 纳入与排除标准 纳入标准:发病<2周;年龄≥40岁且≤80岁;符合诊断标准,依从性好;签署知情同意书,自愿参加研究者。排除标准:已接受溶栓的病人;对已知药物成分过敏;既往卒中病史且遗留严重后遗症,影响本次量表学评定者;严重心、肝、肾功能不全;孕妇或哺乳期妇女;严重原发疾病、痴呆或精神疾病;严重关节或外周血管疾病影响肢体活动功能检查;未签署知情同意书。
1.3 一般资料 选择2015年1月—2016年9月在北京市第一中西医结合医院脑病科住院的缺血性中风急性期痰热腑实证病人82例。按随机数字表法分为治疗组(n=42)和对照组(n=40)。治疗组因拒服中药剔除1例,对照组因依从性差脱落1例。实际入组治疗组41例,男27例,女14例;年龄64.51岁±8.97岁;入院距发病7 h~60 h(24.34 h±12.73 h)。实际入组对照组39例,男24例,女15例;年龄65.08岁±8.36岁;入院距发病8 h~56 h(21.00 h±10.87 h)。两组病人一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.4 研究方法 对照组:给予神经内科常规治疗,包括抗血小板聚集、调脂稳定斑块、清除氧自由基、脑细胞保护剂、早期康复训练、针灸等治疗。治疗组:在对照组基础上加用星蒌承气汤。组方:全瓜蒌20 g~30 g,生大黄4 g~6 g后下,胆南星6 g,芒硝5 g~10 g冲服加减,每日1剂,分2次口服或鼻饲,疗程为10 d(若有虚损表现可停服)。两组病人若合并高血压病、糖尿病、冠心病等慢性疾病或感染,根据病情给予对症处理。
1.5 观察指标 采用美国国立卫生研究院卒中量表(National Institutes of Health Stroke Scale,NIHSS)评定病人神经功能缺损程度;评价日常生活能力(Barthel指数)。分别比较两组病人治疗前和随访3个月后的NIHSS评分和Barthel指数,评估两组病人临床疗效。

2 结 果
2.1 两组病人治疗前后NIHSS评分比较 治疗前两组NIHSS评分比较,差异无统计学意义(P>0.05);治疗后两组NIHSS评分较治疗前均降低(P<0.01),且治疗组降低更显著(P<0.05),差异有统计学意义。详见表1。
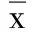
表1 两组病人治疗前后NIHSS评分比较(±s) 分
2.2 两组病人治疗前后Barthel指数比较 治疗前两组Barthel指数比较,差异无统计学意义(P>0.05);治疗后两组Barthel指数较治疗前均增加(P<0.01),且治疗组增加更显著(P<0.05),差异有统计学意义。详见表2。
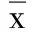
表2 两组病人治疗前后Barthel指数比较(±s) 分
3 讨 论
缺血性中风病急性期的病因病机主要有血瘀、腑实、痰浊、内风、邪热,证候分为风证、火热证、痰证、血瘀证、气虚证、阴虚阳亢证等[5],痰热腑实证是常见的证型。王永炎院士提出中风病急性期痰热腑实证病因为病人或素食肥甘厚腻,形体肥胖,或素体久病,脾胃虚弱,痰浊内生,阻于中焦,郁而化热[7]。痰热腑实证的共同病机为气机逆乱、痰热内蕴中焦、升降失常[8]。由于中风病急性期脏腑功能失调,三焦气机紊乱表现为腹胀、便秘、小便黄赤、口气秽臭、舌红、苔黄腻、脉弦滑或偏瘫侧弦滑而大等症状体征。
目前认为缺血性中风病急性期脏腑功能失调与中风后脑肠肽(包括胃动素、胃泌素、胆囊收缩素)应激性增高有关[9]。王双玲等[10]研究认为缺血性中风病急性期血浆胃动素水平明显增高,痰热腑实证病人血浆胃动素水平较其他证型更高。李学军等[11]检测中风病急性期各中医证型血浆脑肠肽水平,发现痰热腑实证病人脑肠肽水平相对较高,提示可能存在“脑卒中急性期- 脑肠肽水平升高- 胃排空延迟- 胃肠道症状”机制的可能。痰热腑实证病人因脏腑功能失调,腑气不通,胃肠积热,病邪上犯,蒙闭清窍可见神志昏蒙,辨证叠出,使病情加重。因而急性期是病情发展的关键时期,其治疗成为影响疾病转归的重要因素,直接影响病人预后。
本研究对缺血性中风病急性期痰热腑实证病人加用星蒌承气汤治疗,通其腑气,导热下行,祛除痰瘀火热等致病邪气,调理气机,纠正气血之逆乱,促进疾病康复。金元时期,张从正提出通下论治,刘完素于《素问病机宜保命集·中风论》指出“中脏者,唇吻不收,舌转而失音,鼻不闻香,耳聋而眼瞀,大小便秘结……若忽中脏者,则大便多秘涩,宜以三化汤通滞”。
星蒌承气汤是在三化汤基础上加入全瓜蒌、胆南星而成,是通腑化浊的基本方,方中全瓜蒌清热化痰、理气散结;胆南星熄风化痰清热,与全瓜蒌配伍增强清热化痰之功;大黄后下苦寒攻下、泻热逐瘀、荡涤胃肠的痰热积滞;芒硝泻下攻积、软坚散结,配生大黄以增强泻下通便、通降腑气作用。星蒌承气汤不仅可化痰通腑、改善脏腑功能、调节脑肠肽,同时可减少肠道对有毒物质的吸收,改善缺血性中风病急性期痰热腑实证病人症状。
“毒损脑络”是中风病的重要病机假说[12- 14]。“毒”系脏腑功能和气血运行失常使体内的生理或病理产物不能及时排出,蓄积体内而成。解毒法是根据辨证论治的法则给予泄热、化痰、通腑、活血、熄风等。痰热腑实证病人脏腑功能失调,出现便秘腹胀、腑气不通,肠道内聚集的有毒物质不能及时排出体外吸收入血,对脑细胞尤其是缺血的脑细胞产生进一步损害,影响脑功能。星蒌承气汤通腑泄热,使部分有毒物质得以从肠道清除,改善脑细胞功能,从而改善临床症状。
本研究结果显示,治疗后两组NIHSS评分较治疗前均降低(P<0.01),且治疗组降低更显著(P<0.05),差异有统计学意义。治疗后两组Barthel指数较治疗前均增加(P<0.01),且治疗组增加更显著(P<0.05),差异有统计学意义。说明缺血性中风病急性期西医、中西医结合治疗疗效确切,提示中西医结合治疗疗效优于西医治疗。与陈衍[15]应用加味星蒌承气汤治疗老年急性脑梗死痰热腑实证结果一致。申斌等[16]对急性脑梗死痰热腑实证病人应用星蒌承气汤灌肠,结果NIHSS评分明显下降。缺血性中风病急性期病人辨证准确,药用得当,中西医结合疗效肯定[17]。
常规治疗基础上联合化痰通腑法治疗缺血性中风病急性期痰热腑实证疗效明显,可改善病人神经功能缺损和日常生活能力。在缺血性中风病发病早期明辨证候特征,早期中医干预可明显改善病人预后,体现中医药独特的作用和优势。

