急诊重症肺炎并发感染性休克的临床救治经验总结
刘慧敏
(昆明市第一人民医院甘美医院 急救医学部,云南 昆明 650204)
0 引言
重症肺炎可发生在各个年龄段,在临床较为罕见,近年来,其死亡率呈上升趋势,对此引起学者重视[1]。随着研究的增多,可发现部分患者可合并感染性休克,从而增加治疗难度性,尤其对于中老年患者而言,由于本身存在组织器官功能衰竭,合并多种慢性疾病,一旦出现重症肺炎并发感染性休克症状,便可增加死亡率和治疗风险性[2]。而本文旨在探索急诊重症肺炎并发感染性休克的临床救治经验,如下文报道。
1 资料与方法
1.1 一般资料
本次研究对象为重症肺炎并发感染性休克患者(100例),均在2016年6月23日至2017年6月23日收治。男58例,女42例,平均(58.36±3.11)岁,平均发热时间(4.85±1.33)个月;临床症状:45例患者痰液成像为铁锈色,39例患者存在咳嗽症状,42例患者存在发热症状,44例患者存在胸痛症状。入选标准:①患者均无本次实验药物过敏现象;②患者经实验室检查,发现中性粒细胞升高和白细胞升高,且经影像学检查,可发现大片状阴影;③患者均自愿加入本次实验。
1.2 方法
基础治疗:加强患者生命体征监测,详细记录每日体温、脉搏、呼吸频率、血压、四肢温度、神志、尿量变化的观察,一旦发现异常,需立即处理。在日常生活中,需协助患者采取头高足低位(头部抬高30°),且对于昏迷患者,需保持头偏向一侧,定期帮助患者翻身、叩背,加强患者全身检查,且进行血常规、痰液细菌培养、细菌学监测、血气分析、心电图、影像学检查,若发现患者存在呼吸困难现象,需立即给予低流量吸氧,提升患者血氧饱和度,减轻心脏负担,同时还需保持引流管通畅,加强痰液量、颜色的观察,保持室内空气流通,增加脑部血流量[3]。
血容量补充:在抗休克治疗中,关键在于迅速扩容、纠正酸碱平衡,其能够有效改善微循环灌注。首先需进行两条或两条以上静脉通道的建立,立即及时补充血容量,保证顺利开展组织灌注治疗。血容量扩容主要包括两个方面,即胶体、晶体,其中胶体液包括:低分子右旋糖酐、血浆、白蛋白、全血;晶体液包括:碳酸氢钠林格液、乳酸钠林格液。在治疗过程中,需将中心静脉压控制在4.4-7.4 mmHg之间,且加强心率、心律、血压、尿量的观察[4]。
抗感染治疗:导致肺炎感染的病菌较多,因此需根据感染菌类型,实施相应的抗生素治疗,坚持联合应用、足量、早期原则,常规情况下,可选择2-3中抗生素联合使用,其而根据病原学资料和药敏试验合理选择,尽可能选择长效广谱、敏感抗生素。目前临床上常见的重症肺炎致病菌为支原体、卡他莫拉菌、流感嗜血杆菌、肺炎链球菌等,而对于此类病菌,常实施美罗培南、亚胺培南西司他丁钠、厄特培南治疗[5]。
1.3 观察指标
分析患者死亡因素。
1.4 统计学处理
实施统计学SPSS 19.0软件处理,当对比值具有统计学意义时,用P<0.05表示。
2 结果
100例患者经相应治疗后,20例(20.00%)治疗无效死亡,80例(80.00%)抢救成功。其中营养状况、消化道出血率、器官受累数量情况均是导致患者死亡的主要原因,如表1所示。
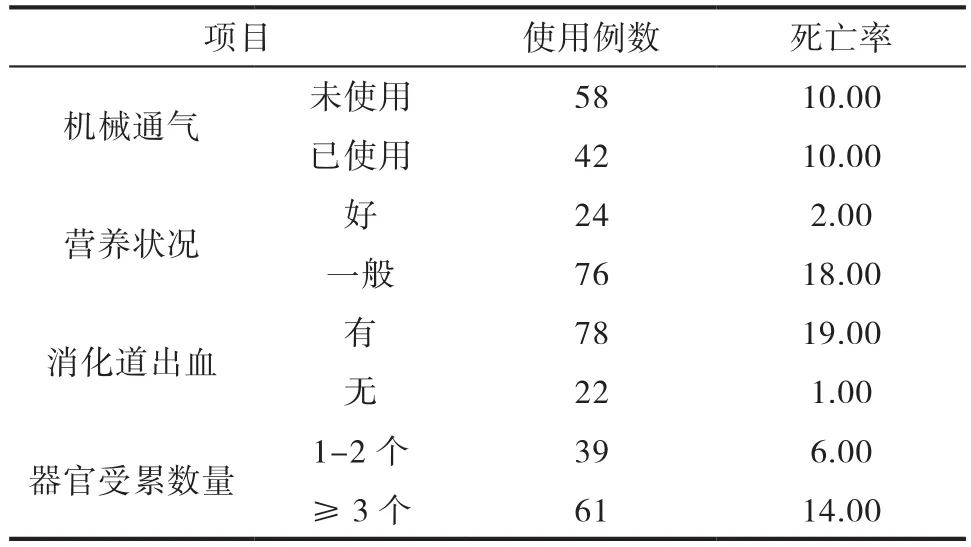
表1 分析患者死亡因素
3 讨论
感染性休克主要是由于毒素或微生物等产物引起的严重性感染,又称之为脓毒性休克,目前常见的致病菌为类杆菌、脑膜炎球菌、不发酵杆菌(不动杆菌属、假单胞菌属)、肠杆菌科细菌(肠杆菌、克雷伯菌、大肠杆菌)等,其中引起休克的常见杆菌包括肺炎链球菌、链球菌、葡萄球菌等[6-8]。随着病情恶化,可合并多种疾病,若干预不及时,可危及患者生命安全,因此需加强临床治疗干预。分析本次实验,可发现通过对患者进行基础治疗、抗感染治疗、血容量补充治疗,能够延长患者生存时间,但本次研究中,仍有20例患者死亡,其诱发因素主要包括患者当前营养状态、器官受累数量、消化道出血情况,对此还需加强日常生活干预,比如做好口腔、皮肤清洁,避免新的感染,且需加强患者心率、血压等生命体征的检测,及时发现血容量不足现象,从而立即处理[9-10]。
总而言之,对于急诊重症肺炎并发感染性休克患者需加强临床诊断、治疗、护理,从而降低死亡率。
——过敏性休克和肺水肿的抢救流程

