肺部超声评估重症肺炎严重程度及预后的价值
刘莹 邓西龙 潘越峻 蔡水江 黄煌 李幼霞 刘勇进
广州市第八人民医院重症医学科(广州 510000)
重症肺炎是严重危害人类健康的一种疾病,常快速进展为急性呼吸窘迫综合征(ARDS)和多器官功能不全综合征(MODS),病死率居高不下。因超声较胸片及CT更为安全便捷,可床旁、即时、无创的实施,近年来在重症医学领域逐渐得到普及和应用,肺部超声在成人肺炎诊断中的准确性和应用价值已得到多个研究证实和肯定[1-2],但肺部超声评分(LUS)在早期评估重症肺炎严重程度及预后方面的研究甚少。如能在疾病早期客观准确的评估患者的病情及预测预后,及早识别高危患者及时采取有效治疗措施,必能提高医疗质量,降低病死率。因此,本研究拟通过分析LUS与氧合指数(OI)、肺泡-动脉氧分压差(A-aDO2)、淋巴细胞计数(LYM)、呼气末正压(PEEP)、急性生理与慢性健康状况评分系统Ⅱ(APACHEⅡ)、临床肺部感染评分(CPIS)等传统参数的关系,进一步探讨LUS在疾病早期对重症肺炎患者病情严重程度及预后的评估价值。
1 对象与方法
1.1 研究对象及分组 采用前瞻性双盲队列研究,选取2015年5月至2017年7月入住本院重症医学科(ICU)的30例重症肺炎患者为研究对象,重症肺炎符合中国成人社区获得性肺炎诊断和治疗指南标准和2012年提出的ARDS柏林诊断标准[3-4]。排除标准:年龄< 18岁,妊娠,慢性阻塞性肺疾病史,肺部肿瘤,非感染性间质性肺病,严重心功能不全及冠脉综合征,自身免疫性疾病,未引流的气胸等。根据病原学分为非病毒性肺炎组(17例)和病毒性肺炎组(13例);根据机械通气参数呼气末正压(PEEP)<8 cmH2O为低PEEP组(13例),≥ 8 cmH2O为高PEEP组(17例);根据预后分为存活组(15例)和死亡组(15例)。本研究符合医学伦理标准,经医院伦理委员会批准,所有检查均取得患者或家属的知情同意。
1.2 肺部超声检查及评分 均由同一位经过重症超声统一培训与认证的医师进行操作,使用美国GE LOGIQ便携式超声仪,2~7 MHz宽频弧形探头,患者仰卧位,于双侧锁骨中线第2和第5肋间及腋前线、腋后线同水平位置共12个区域行肺部超声检查,并保存视频资料进行肺通气超声评分。肺通气状况、超声影像学定义及评分标准[5](图1):(1)正常通气区域:出现肺滑动征及A线或孤立的B线(<3根),标记为N;(2)中度肺组织失气化:表现为多条间隔清晰的B线,标记为B1;(3)重度肺组织失气化:表现为密集融合的B线,标记为B2;(4)肺实变:肺出现类似肝样组织结构及支气管充气征,标记为C;当肺实变合并胸腔积液时,计为C/P。每个区域选择通气最差值。肺通气评分方法:N为0分,B1为1分,B2为2分,C或C/P为3分。将12个区域评分累加即为当次肺通气超声评分(LUS),分值在0~36分。
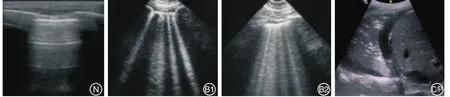
图1 肺部超声评分示意图Fig.1 The schematic of lung ultrasound score
1.3 临床数据收集 一位观察者专门负责收集患者入院时的临床资料和评分,另一位观察者专门负责肺部超声检查及评分,两者之间是双盲的。
1.4 统计学方法 采用SPSS 13.0统计软件,计量资料用均数±标准差表示,组间比较用t检验或独立样本t检验;计数资料比较采用χ2。采用双变量相关分析LUS与OI、A-aDO2、LYM、PEEP、APACHEⅡ评分、CPIS评分的相关性。采用受试者工作特征曲线(ROC)分别计算LUS对机械通气参数高PEEP设置及病死率的预测值、敏感度和特异度。P<0.05为差异有统计学意义。
2 结果
2.1 不同预后两组重症肺炎比较 存活组与死亡组患者性别、年龄、病原、PEEP设置等基数资料比较差异均无统计学意义(P>0.05),资料具可比性(表1);死亡组OI及LYM明显低于存活组(P<0.05),A-aDO2、APACHE Ⅱ、CPIS及LUS评分死亡组均明显高于存活组(P<0.05)(表2)。
2.2 不同病原重症肺炎分组比较 非病毒性肺炎与病毒性肺炎 OI、A-aDO2、LYM、PEEP 及 LUS、APACHEⅡ、CPIS评分比较均无统计学差异(P>0.05)(表2)。
2.3 机械通气低PEEP组与高PEEP组比较 低PEEP组OI明显高于高PEEP组,A-aDO2、CPIS及LUS评分显著低于高PEEP组(P<0.05),两组LYM与APACHEⅡ评分比较无统计学差异(P>0.05)(表2)。

表1 不同预后两组重症肺炎的基线参数比较Tab.1 Comparison of baseline parameters in two groups of severe pneumonia

表2 不同组别临床指标、LUS及病情严重程度评分比较Tab.2 Comparison of clinical indicators,LUS and severity score of different groups x±s
2.4 LUS评分与临床指标及评分的相关性 LUS与OI(r=-0.755,P=0.000)、LYM(r=-0.518,P=0.03)呈显著负相关,与 A-aDO2(r=0.642,P=0.000)、PEEP(r=0.583,P=0.001)、APACHE Ⅱ评分(r=0.461,P=0.010)、CPIS评分(r=0.595,P=0.001)均呈显著正相关(图2)。
2.5 LUS对重症肺炎患者预后及机械通气参数高PEEP设定的预测分析 分析ROC曲线面积(AUC)得出,LUS 19分以上预测高PEEP机械通气敏感度为77%、特异度为92%(图3),LUS 17分以上预测死亡的敏感度为87%、特异度为67%(图4)。
3 讨论
重症社区获得性肺炎(severer communityacquired pneumonia,SCAP)是最常见的致死性感染性疾病,日益升高的发病率和病死率已引起临床工作者的高度重视,有关研究[6]表明,ICU中SCAP患者的30 d病死率达27%~47%。SCAP常快速进展为ARDS和MODS危及生命,Lung Safe研究对全球50个国家的ARDS流行病学、诊疗理念与实践现状做了较为全面的回顾发现,尽管目前ARDS有较为明确简单的诊断标准,但临床对ARDS的诊断仍存在明显的延迟和漏诊情况,且很多患者未能接受小潮气量、高PEEP等保护性机械通气策略[7],因此,在疾病早期有效评估患者严重程度,及早识别高危患者及时采取有效治疗措施对ARDS的防治和降低病死率至关重要。
超声波在不同介质中的声速和声阻抗有着很大的差异,气体介质完全反射超声波束,而液性介质则有利于超声穿透。在肺组织里,气体和液体共存,气体上升、液体下沉,超声波在正常肺组织会完全反射,产生A线或少量B线等伪像;而对不同病变类型的肺组织,肺内气体和液体的比例发生改变,根据肺组织失气化程度超声检查时会出现不同类型的征象,中度肺组织失气化时表现为多条间隔清晰的B线,重度肺组织失气化表现为密集融合的B线,肺实变时出现类似肝样组织结构及支气管充气征,由此构成了超声可用于评估肺炎及其严重程度的基础。

图2 LUS与OI、A-aDO2、PEEP、LYM及APACHEⅡ、CPIS评分的相关性Fig.2 Correlation between LUS and clinical indicators

图3 LUS预测设置高PEEP的ROCFig.3 LUS predict ROC curve of set the high PEEP ventilator parameters
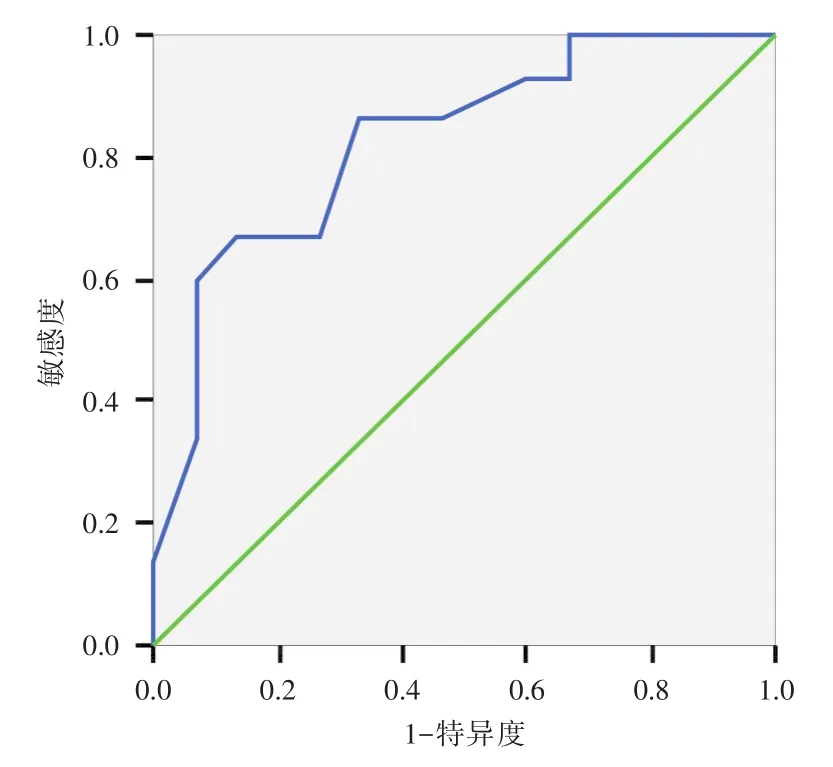
图4 LUS预测死亡的ROCFig.4 LUS predict ROC curve of mortality
本研究选用的肺部12分区总分为36分的LUS对肺水及肺部通气面积的评估是目前较为全面且充分的评分法,在患者入院时数分钟内即可完成肺部超声检查和评分,能及时获取肺部通气状况和病变性质等有用信息,基于肺部病理改变不均一的特点使得多种肺部超声征象同时存在,且肺部病变越重LUS分值越高,李莲花等[8]研究显示肺部超声评分可以评估ARDS患者肺部通气面积的变化和病情严重程度,可有效预测患者预后和病死率。ARDS病理生理改变的基础是肺泡大量塌陷、肺容积明显减少,肺顺应性降低和肺通气血流比例失调[9],直接影响气体交换及氧合和机械通气治疗时的PEEP设置水平,贾子毅等[10]研究提示机械通气氧合指数对ARDS患者预后有重要的评估价值;而淋巴细胞检测在重症肺炎治疗及预后评估中有重要意义,重症感染患者免疫功能受损,淋巴细胞明显减低[11]。故本研究选择了与ARDS严重程度关系密切的OI、A-aDO2、PEEP以及代表重症感染患者病情严重程度的LYM、APACHEⅡ评分及CPIS等作为研究参数。
研究结果显示,LUS与OI和LYM呈显著负相关,与A-aDO2、PEEP、APACHE Ⅱ评分及CPIS均呈显著正相关,其中死亡组OI及LYM明显低于存活组,A-aDO2、APACHE Ⅱ、CPIS及LUS评分均明显高于存活组;低PEEP组OI明显高于高PEEP组,A-aDO2、CPIS及LUS评分显著低于高PEEP组,两组LYM与APACHEⅡ评分比较无明显差异;而所有观察指标和评分在非肺病毒性肺炎组与病毒性肺炎组间均无统计学差异;LUS 19分以上预测机械通气PEEP需≥8 cmH2O的敏感度为77%、特异度为92%,LUS 17分以上预测死亡的敏感度为87%、特异度为67%。由此可见,LUS与SCAP的严重程度密切相关,且适用于不同病原所致的重症肺炎,在疾病早期能及时获取肺部的病变情况,指导机械通气参数设置及PEEP滴定协助肺复张,尽早识别高危患者并采取有效治疗措施,LUS联合OI、LYM、A-aDO2、APACHE Ⅱ、CPIS等传统参数及评分在SCAP早期客观准确的评估患者的病情严重程度及预测预后中具有重要价值。
[1]LONG L,ZHAO H T,ZHANG Z Y,et al.Lung ultrasound for the diagnosis of pneumonia in adults:A meta-analysis[J].Medicine,2017,96(3):e5713.
[2]LLAMAS-ALVAREZ A M,TENZA-LOZANO E M,LATOURPEREZ J.Accuracy of lung ultrasound in the diagnosis of pneumonia in adults:systematic review and meta-analysis[J].Chest,2017,151(2):374-382.
[3]中华医学会呼吸病学分会.中国成人社区获得性肺炎诊断和治疗指南(2016年版)[J].中华结核和呼吸杂志,2016,39(4):241-242.
[4]FERGUSON N D,FAN E,CAMPOROTA L,et al.The Berlin definition of ARDS[J].Intensive Care Med,2012,38(10):1573-1582.
[5]SOUMMER A,PERBET S,BRISSON H,et al.Ultrasound assessment of lung aeration loss during a successful weaning trial predicts postextubation distress[J].Crit Care Med,2012,40(7):2064-2072.
[6]HRAIECH S,ALINGRIN J,DIZIER S,et al.Time to intubation is associated with outcome in patients with communityacquired pneumonia.[J].Plos One,2012,8(9):e74937.
[7]BELLANI G,LAFFEY J G,PHAM T,et al.Epidemiology,patterns of care,and mortality for patients with acute respiratory distress syndrome in intensive care units in 50 countries[J].JAMA,2016,315(8):788-800.
[8]李莲花,杨倩,李黎明,等.肺部超声评分评估急性呼吸窘迫综合征患者病情严重程度及预后的价值[J].中华危重病急救医学,2015,27(7):579-584.
[9]SWEENEY R M,MCAULEY D F.Acute respiratory distress syndrome[J].Lancet,2016,388(10058):2416-2430.
[10]贾子毅,刘晓伟,刘志.机械通气氧合指数对ARDS患者预后评估的价值:附228例回顾性分析[J].中华危重病急救医学,2017,29(1):45-50.
[11]游正铭.淋巴细胞亚群检测在重症肺炎治疗及预后评估中的意义[J].中国卫生检验杂志,2017,27(12):1768-1769.

