未足月胎膜早破产妇及新生儿结局的影响因素分析
朱薏 路妍妍 田耕
广州医科大学附属第二医院(广州510260)
未足月胎膜早破是较为常见的一种产科并发症,主要是指孕周满28周的孕妇在妊娠37周内,于临产前胎膜发生自发性破裂[1-2]。近年来,未足月胎膜早破发病率呈不断上升趋势,严重影响母婴安全,引起了临床产科医师的高度重视[3]。目前,临床上仍无一种有效的治疗方法,未足月孕妇发生胎膜早破后仅7.7%~9.7%胎膜破口能够自然愈合。故而做好未足月胎膜早破预防管理工作,具有重要意义[4]。目前,临床关于单胎未足月胎膜早破产妇及新生儿结局因素报道甚少。因此,本文研究探讨单胎未足月胎膜早破产妇及新生儿结局的影响因素,旨在为临床提供一定参考价值。现报告如下。
1 对象与方法
1.1 研究对象 选自我院2012年1月至2016年12月期间未足月单胎胎膜早破产妇326例作为研究组,孕妇年龄21~42岁、平均(29.83±4.15)岁,孕周28~36周、平均孕周(32.47±2.41)周。选自我院2012年1月-2016年12月期间足月单胎胎膜早破300例作为对照组,孕妇年龄21~42岁、平均(29.31±3.98)岁,孕周37~42周、平均孕周(40.59±2.56)周。两组年龄比较具有可比性。
1.2 方法 回顾性调查孕产妇和新生儿资料。且询问孕产妇存在大量液体流出情况,并且对孕产妇行阴道检查,若检查发现孕产妇阴道的后穹隆位置存在较多液体,或检查发现孕产妇宫颈口有羊水流出。同时对孕产妇的阴道分泌物行pH试纸检测或使用类胰岛素样生长因子试纸进行检测以确定有无胎膜早破。
1.3 观察指标 (1)单因素分析发生胎膜早破的相关影响因素;(2)多因素分析发生胎膜早破的独立危险因素;(3)观察两组新生儿结局。
1.4 统计学方法 采用统计学SPSS 13.0分析,具有统计学意义以P<0.05表示,对于计数资料,检验方法为χ2检验,表示方法为百分率;其中对于计量资料,检验方法为t检验,表示方法为均数±标准差。采用多因素Logistic回归分析影响未足月胎膜早破独立危险因素。
2 结果
2.1 单因素分析发生胎膜早破的相关影响因素研究组生殖道感染120例、妊娠期高血压20例、妊娠期糖尿病14例、子宫发育异常15例、疤痕子宫26例、胎位异常49例;对照组生殖道感染52例、妊娠期高血压16例、妊娠期糖尿病10例、子宫发育异常9例、瘢痕子宫21例、胎位异常13例。经单因素分析,两组妊娠期高血压、妊娠期糖尿病、子宫发育异常、瘢痕子宫发生率比较无统计学差异(P>0.05);研究组生殖道感染率和胎位异常发生率高于对照组,且有统计学差异(P<0.05)。见表1。
2.2 多因素分析影响胎膜早破独立危险因素将上述单因素分析具有统计学差异的纳入多因素Logistic回归分析生殖道感染和胎位异常为影响未足月胎盘早破独立危险因素。见表2。
2.3 两组新生儿结局比较 研究组新生儿窒息发生162例、新生儿肺炎发生127例,对照组新生儿窒息发生16例、新生儿肺炎发生11例。新生儿窒息发生率研究组高于对照组,新生儿肺炎发生率研究组高于对照组,新生儿体重研究组低于对照组,新生儿Apgar评分研究组低于对照组(P<0.05)。见表3。
3 讨论
胎膜早破主要是指临产前胎膜早破,分为未足月胎膜早破和足月胎膜早破两种。其中未足月胎膜早破主要是指发生于妊娠满28孕周但<37孕周的胎膜早破;而足月胎膜早破主要是指发生于妊娠满37孕周的胎膜早破[6-8]。胎膜早破容易导致出现新生儿早产、孕产妇难产、新生儿窒息及母婴感染等,严重者可能会导致出现胎儿死亡[9-10]。故而,应足够重视胎膜早破,尤其是未足月胎膜早破,积极预防胎膜早破的发生,尽量降低母婴并发症。
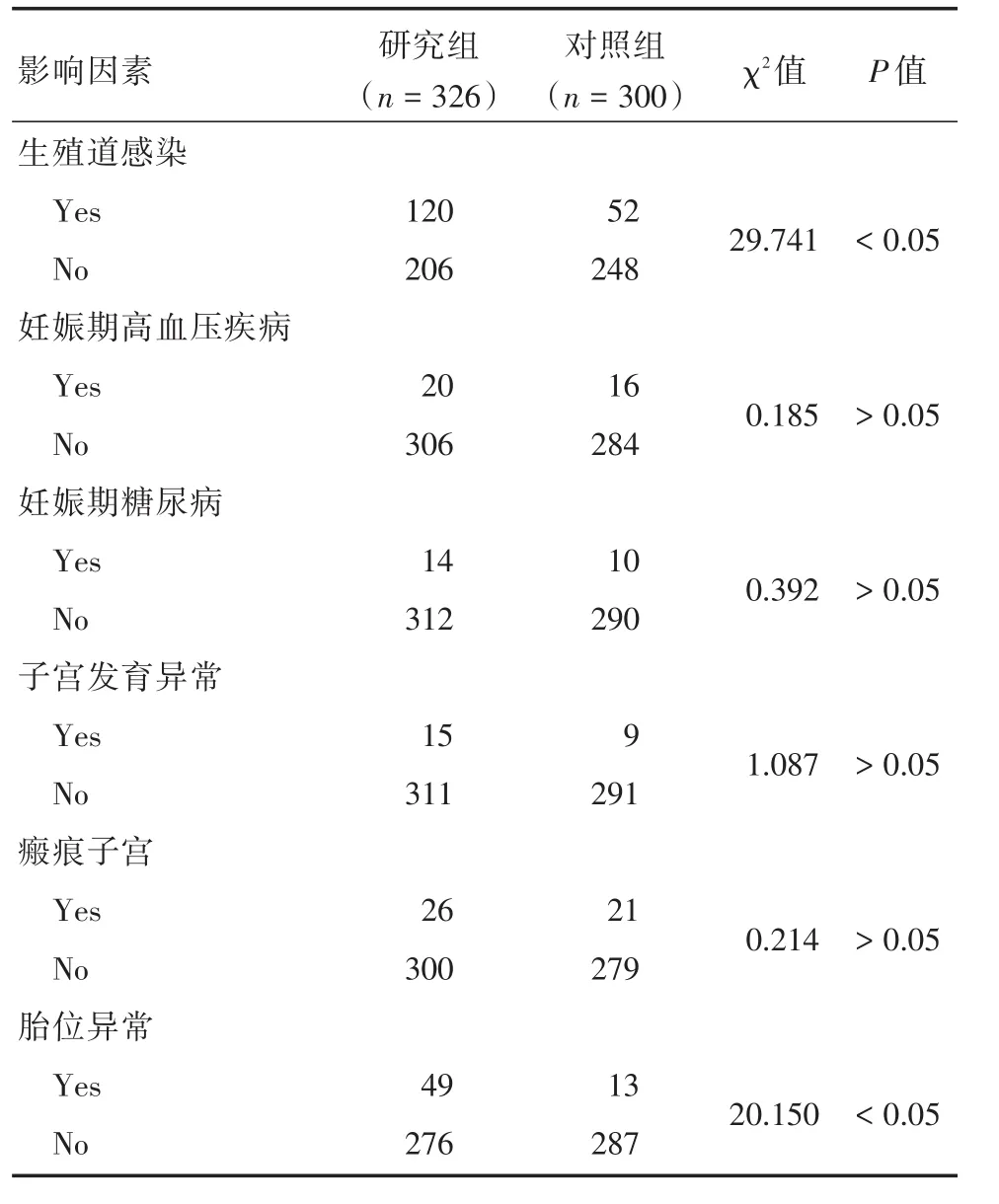
表1 单因素分析发生胎膜早破的相关影响因素Tab.1 Single factor analysis of the related factors of premature rupture of the membranes

表2 多因素分析影响胎膜早破独立危险因素Tab.2 More than factor analysis of independent risk factors for premature rupture of membranes
表3 两组新生儿结局比较Tab.3 Comparison of neonatal outcomes in two groups ±s

表3 两组新生儿结局比较Tab.3 Comparison of neonatal outcomes in two groups ±s
组别研究组对照组t值P值例数326 300--新生儿窒息[例(%)]162(49.69)16(5.33)151.076<0.05新生儿肺炎[例(%)]127(38.96)11(3.67)113.221<0.05新生儿体重(kg)1.84±0.42 3.17±0.87 24.657<0.05新生儿评分(分)5.03±0.87 8.37±1.4 44.698<0.05
认为导致未足月胎膜早破因素较多,其中常见包括感染、胎位异常等。(1)生殖道感染:感染是致使胎膜早破的最主要的原因,当出现胎膜早破时会加重孕妇及胎儿的感染[11]。对孕产妇子宫颈、阴道等炎症及时治疗,提高对患者孕前健康检查,进行及早处理。在妊娠期因母体自身的体内激素水平的改变和免疫抑制作用,从而破坏了阴道微生态平衡,菌群失调,更容易出现生殖道感染[12]。本文研究结果表明,未足月胎膜早破生殖道感染率高于足月胎膜早破。我院生殖道感染培养出的菌种以革兰氏染阴性菌大肠埃希氏菌最常见,还有其他一些菌种如肺炎克雷白氏菌,无乳链球菌等。(2)胎位异常:胎位异常也容易导致胎膜早破,胎位异常容易引起宫腔压力不均衡,从而提高了胎膜早破的发生率[13]。故而在妊娠晚期要重视胎位异常的产前检查,及时纠正胎位。本文研究结果也表明,未足月胎膜早破胎位异常发生率高于足月胎膜早破。此外,认为宫腔内压力增加为胎膜早破的危险因素,宫腔内压力增加,超过胎膜的承受极限致使发生胎膜早破[14]。当产妇羊水过多时导致胎膜长期处于一种紧张状态,而造成胎膜伸缩性变弱,当子宫内压力上升时,会使得羊膜向宫口延伸导致胎膜早破[15]。(3)另外子宫发育异常也是引起未足月胎膜早破的因素之一,子宫发育异常时宫腔容量不足,宫腔内压力不均衡容易引起早产及胎膜早破。但本文研究提示与对照组差异并无显著性,这可能与子宫发育异常的类型有关。(4)妊娠合并症如:早发型妊娠期高血压疾病及妊娠期糖尿病等也容易出现未足月胎膜早破,但统计上差异并无显著性。(5)未足月胎膜早破后会提高孕妇感染的几率,且感染的程度与破膜时间存在明显的相关性,且会增加新生儿肺炎和新生儿窒息发生率,本文研究表明,研究组新生儿窒息和新生儿肺炎发生率高于对照组,故而未足月胎盘早破新生儿窒息和新生儿肺炎发生率高。此外,本文研究表明,新生儿体重研究组低于对照组,新生儿Apgar评分研究组低于于对照组,故而提示未足月胎盘早破新生儿体重下降,新生儿窒息发生几率高。
综上所述,生殖道感染为影响未足月胎盘早破独立危险因素,未足月胎盘早破新生儿结局不良、新生儿窒息和肺炎发生率高,且体重轻,对其预后影响大,具有重要研究意义。在孕期应该积极预防治疗感染,从而改善母儿的结局。但本文研究相对还存在一些不足之处,纳入研究对象相对较少,纳入相关影响因素相对较少,因此还需在后续中增加纳入研究对象和相关影响因素,进一步深入研究,提供可靠参考价值。
[1]WONG L F,HOLMGREN C M,SILVER R M,et al.Outcomes of expectantly managed pregnancies with multiple gestations and preterm premature rupture of membranes prior to 26 weeks[J].AM J OBSTET GYNECOL,2015,212(2):1-9.
[2]索冬梅,林俊明,李红霞.未足月胎膜早破胎儿-胎盘系统动脉血流与胎儿宫内情况的相关分析[J].中国医疗前沿,2013,24(13):6783-6785.
[3]SENTILHES L,SENAT M V,ANCEL P Y,et al.Prevention of spontaneous preterm birth(excluding preterm premature rupture of membranes):Guidelines for clinical practice-Text of the Guidelines(short text).[J].J Gynecol Obstet Biol Reprod,2016,45(10):1446-1456.
[4]汪丽兰,陈宏霞.未足月胎盘早剥62例临床分析[J].实用医院临床杂志,2013,10(5):167-169.
[5]PARK C,PARK J S,MOON K C,et al.Preterm labor and preterm premature rupture of membranes have a different pattern in the involved compartments of acute histologoic chorioamnionitis and/or funisitis:Patho-physiologic implication related to different clinical manifestations[J].PATHOL INT,2016,66(6):325.
[6]钱丽娜,黄团明.早产胎膜早破胎盘病理改变与妊娠结局的关系[J].中外医疗,2016,35(30):35-37.
[7]冯群燕,肖梅.胎膜早破并发胎盘早剥30例临床分析[J].陕西医学杂志,2016,45(4):412-413.
[8]STANHOPE T J,NASSR A A,BOLDT K L,et al.Successful external cephalic version after preterm premature rupture of membranes utilizing amnioinfusion complicated by fetal femoral fracture[J].C REP PER MED,2016,5(1):23-25.
[9]李婷婷,黄为民.未足月胎膜早破时间与组织学绒毛膜羊膜炎的相关性[J].实用医学杂志,2016,32(11):1831-1833.
[10]陆少丽.未足月胎膜早破残余羊水量对孕妇分娩方式及母婴结局的影响[J].深圳中西医结合杂志,2017,27(13):161-162.
[11]刘会玲,王彬,吕宏彦.胎膜早破胎盘胎膜病理改变与妊娠结局关系[J].中国地方病防治杂志,2017,14(2):175-176.
[12]沈霞,刘丽英.胎膜早破胎盘胎膜病理改变与妊娠结局关系探讨附953例临床分析[J].世界临床医学,2015,5(10):90-90.
[13]嵇冬梅,张曙萱.早产胎膜早破患者胎盘滋养细胞凋亡现象的研究[J].中国妇幼保健,2016,31(14):2812-2814.
[14]王永芹,李淑红,袁新燕,等.影响未足月胎膜早破产妇和新生儿结局的高危因素分析[J].河北医药,2017,39(10):1493-1495.
[15]郎艳.未足月胎膜早破患者易发因素分析及其妊娠结局研究[J].中华妇幼临床医学杂志:电子版,2015,11(6):724-728.

