体外高频超声在良性颈段气管狭窄治疗随访分析
何玮华 汤佳馨 周大治 何珂 杜继业 汤庆
良性颈段气管狭窄近年有增高趋势。由于其病因构成及发病机制复杂,一直是临床治疗的难点和热点。治疗过程中普遍需要多次随访观察,观察的重点是了解气管腔大小及气管壁的变化。气管内镜是最常用的诊断技术,但气管内镜具有创伤性且价格昂贵,并不适宜短期内多次复查。而超声具有无创、无辐射、分辨率高及经济方便等优点,有望成为评估治疗方式一种有价值的辅助手段。基于前期应用体外高频超声对颈段气管狭窄测量的可行性研究[1],我们采用体外高频超声对致颈段气管狭窄的良性疾病进行观察,并在临床治疗过程中作超声检查追踪随访,旨在观察和评估治疗效果。
对象与方法
一、研究对象
收集我院呼吸科2010年11月至2016年11月经气管镜及病理确诊的颈段气管良性疾病患者65例(男性38例,女性27例),年龄范围13~71岁,中位年龄43岁。其中复发性多软骨炎呼吸道受累者6例(9.2%)共30个病变气管软骨环,及颈段气管增生性或瘢痕性狭窄者59例(90.8%)共180个病变气管环,后者包括经口气管插管者30例(46.2%)、颈段气管切开者28例(43.1%)、颈段气管支架嵌顿变形者1例(1.5%)。
二、研究方法
1. 高频超声检测: 使用超声诊断仪Phlips-IU22,线阵探头频率5-12 MHz。扫查方法:患者取仰卧位,双肩垫枕,头颈仰伸充分暴露颈部。于横截面及矢状切面连续性扫查气管环状软骨至胸骨切迹上缘的颈段气管,观察气管环的形态结构、气管壁软组织厚度变化和测量数据。其中,复发性多软骨炎组测定气管软骨厚度及气管内横径值,颈段气管增生性或瘢痕性狭窄组测量气管内横径及气管壁软组织厚度值。上述在治疗前后测值对比作为疗效的超声评估。气管内横径测量:于横截面观察A-M线并测量,找出其中最小测值者即气管狭窄内横径;置支架者测量支架内横径作为气管狭窄内横径。气管软骨环测量:找出软骨环异常回声者并于气管横切面上测量前正中线气管软骨厚度。气管壁软组织厚度测量:于横截面及矢状旁切面找出最厚处软组织,测量其厚度,对图片及测量数值进行保存。
2. 气管镜检测: 使用气管镜Olympus-260,直视下观察气管软骨环及最狭窄气管段并测量气管内横径,并对图片及测量数值进行保存。
3. 检测顺序: 65例患者治疗前均先行气管镜检查,然后超声检查,上述首尾检查时间相隔约8~10 h。治疗后1、3、6个月先超声后气管镜随诊。
三、统计学方法
采用SPSSS22.0进行结果的统计学描述和分析,以治疗前和治疗后6个月超声测值采用配对t检验比较,P<0.05为差异有统计学意义。
结 果
一、治疗前后的声像图表现特征
1. 复发性多软骨炎呼吸道受累治疗前的超声表现为: 颈段气管全部受累,气管软骨明显增厚,软骨环完整,形态规则,边缘模糊,内部回声稍增高不匀,部分可见“分层征”或强光斑,管腔基本规则性缩小,见图1。药物联合治疗后气管软骨逐渐变薄,强光斑形态缩小甚至消失,软骨回声渐趋均匀,气管腔增大,见图2。
2. 颈段气管增生性或瘢痕性狭窄超声在超声二维成像上: ①气管形态异常:成角或变形;②气管壁软组织回声:气管内壁附着稍高或低回声团,厚薄不等、表面不平整、内部回声不均,可见光点或光斑,气管内缘黏膜气体界面(Air-Mucoal, A-M线)不连续、凹凸不平;其中28例气管切开者,从声像图上观察其气管前壁连续性中断,中断处可见局限性的不规则不均质性低回声区域延伸至表皮;③ 气管软骨回声不均匀增高;④气管腔缩小,形态显示可正常、稍变形,气管切开者均明显塌陷变形,见图3。本组患者进行介入治疗后:①气管形态基本保持;②气管壁软组织回声:表面较平整,厚度变薄,不均匀性回声较前更低;气管内缘A-M线平整;③气管软骨回声稍低趋向均匀性;④气管腔较治疗前增大,见图4。介入治疗后复发者声像图表现:气管壁软组织不均匀不规则加厚向气管腔内突出,回声较前减低,表面凹凸不平,致管腔不规则性变窄, 气管内缘A-M线不连续不平整,与治疗前相近,见图5。本组1例颈段气管支架嵌顿变形者,支架位于气管内壁,呈网状强回声,形态不规则,支架内外侧均可见高低不等回声软组织团,见图6。介入治疗后:支架内外侧均可见软组织团变薄及回声减低,支架稍扩张,支架内径增大。此例患者气管狭窄反复发作,超声表现为管壁软组织反复增生增厚,致管腔形态不规则狭窄。
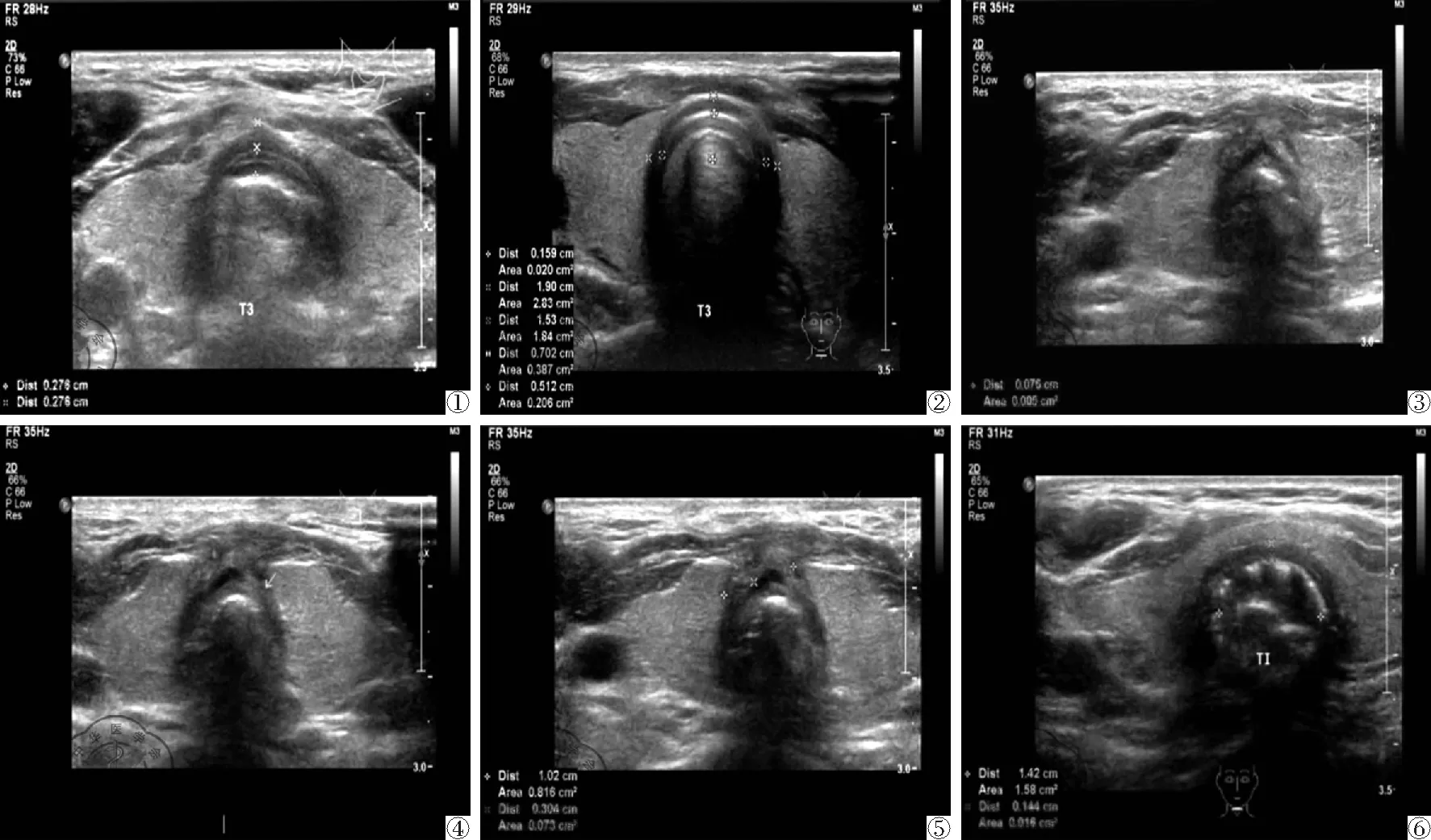
图1 复发性多软骨炎(RP)的气管软骨超声(治疗前)横切面图像:箭头所示软骨明显增厚,回声不均匀“分层征”;图2 RP的气管软骨超声(治疗后6个月)横切面图像 气管软骨不厚,回声均匀;图3 颈段气管切开后气管狭窄(治疗前)超声图像 箭头所示稍高强回声为软组织,气管内缘A-M线不连续、凹凸不平;图4 颈段气管切开后气管狭窄(治疗后复查)超声图像 箭头所示A-M线平整;图5 颈段气管切开后气管狭窄(治疗后1个月复发)超声图像 箭头所示稍高强回声为增生软组织向气管腔内突出,致A-M线不连续、凹凸不平;图6 颈段气管支架嵌顿变形气管狭窄(经治疗后1个月复查)超声图像 箭头所示断续点状强回声为支架
二、疗效评价
1. 复发性多软骨炎呼吸道受累者6例(9.2%)共30个软骨环病变,治疗后1个月、3个月和6个月体外高频超声检查,复发性多软骨炎气管软骨持续由厚变薄,钙化减少,气管腔增大。超声检查与气管镜检查及临床症状相符。治疗前与治疗后6个月超声随访测值进行统计比较。30个病变气管软骨环厚度超声测值范围:治疗前2.0 mm~7.0 mm,平均为(4.8±2.73)mm,治疗后0.9~4.4 mm,均值为(2.5±1.71)mm,t值为5.73,两组间比较差异有统计学意义(P<0.05)。气管内横径由治疗前8~10 mm,均值为(8.96±0.95)mm增加至治疗后14~16 mm,均值为(15.10±0.94)mm,t值为35.77,两组间比较差异有统计学意义(P<0.01)。治疗后半年内RP患者随访复查未见复发。RP组的疗效评价超声检测数据,见表1。
2. 颈段气管增生性或瘢痕性狭窄组59例均选择联合腔内介入治疗方法。前期研究结果已显示超声与气管镜在颈段气管狭窄段内横径测值呈正相关[1],并与临床症状相符,因此本研究侧重于治疗前后的超声监测对比。39例患者单次介入治疗后即可达临床痊愈。20例患者治疗后1个月再次出现气促、咳嗽等呼吸困难临床症状,包括经口气管插管者7例、颈段气管切开者12例、颈段气管支架嵌顿变形者1例,经超声及气管内镜检查发现气管狭窄复发,复发者气管内横径及气管壁软组织测量接近治疗前,需再次接受介入,复发率为33.9%(20/59)。经过3个月个性化联合介入治疗后,19例(19/20)患者气管狭窄均达临床缓解。仍有1例颈段气管支架嵌顿变形狭窄多次复发且不适外科治疗目前仍需定期接受介入治疗。复发率为1.7%(1/59)。介入治疗的近期有效率98.5%。治疗前和第一次介入治疗后6个月超声测值两组间比较,颈段气管狭窄段内径超声测值范围:治疗前4~10 mm,均值为(6.52±2.36)mm,治疗后9~14 mm,均值为(10.30±2.76)mm,t值为14.46,治疗前和治疗后两组间比较差异有统计学意义(P<0.01)。气管壁软组织厚度:治疗前0.6~6.2 mm,均值为(3.40±2.78)mm,治疗后0.6~3.5 mm,均值为(2.12±1.40)mm,t值为12.27,两组间比较差异有统计学意义(P<0.05)。颈段气管增生性或瘢痕性狭窄组的疗效评价超声检测数据,见表2。
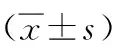
表1 复发性多软骨炎呼吸道受累的疗效评价高频超声测值比较
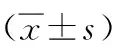
表2 颈段气管增生性或瘢痕性狭窄组的疗效评价高频超声测值比较
讨 论
复发性多软骨炎(relapsing polychondritis, RP)是临床上少见的一种获得性自身免疫性疾病。以软骨组织复发性、退化性及破坏性炎症为特征。气管软骨病变累及呼吸道是该病最严重的并发症,发生率为50%~71%[2], 占该疾病死亡率50%[3]左右。目前,RP治疗采用包括皮质醇类药物、非类固醇类抗炎药物和其他免疫抑制剂的联合药物治疗。通过缓解复发的程度和频度来减缓疾病的发展[4-5]。RP的病理组织学特点是软骨溶解伴软骨膜炎。及时了解软骨病变的进展,有利于治疗方案的调整,可能延长患者的生存时间。本研究的6例RP急性发作期超声图像特点为: ①气管软骨明显增厚;②气管壁边缘模糊;③气管软骨回声增高,程度不一,可出现分层状或钙化;④ 管腔基本规则性缩小。本研究发现以气管软骨治疗前增厚及治疗后明显改变最具特异性,推测气管软骨增厚可能与急性发作期软骨膜充血、水肿、炎性细胞浸润,软骨细胞变性有关。当气管壁全段炎症水肿,气管软骨环边界及节段变得不明显,气管内镜则难以观察气管软骨环。治疗后1、3、6个月体外高频超声随诊,检查结果发现复发性多软骨炎气管软骨持续由厚变薄,边缘逐渐清晰,钙化减少,气管腔增大。考虑激素类药物联合治疗使病变软骨炎症水肿消退,软骨病变逐渐减轻的疗效表现,体外高频超声可简便地显示其动态变化。气管内镜检查显示水肿消退后,气管软骨环轮廓重新分明,气管腔增大。超声检查与气管内镜检查相符。治疗后6个月RP患者随访未见复发,有效地减缓了病情进展。体外高频超声能够通过详细显示治疗前后气管软骨增厚的缓解、回声的变化可特异性地评价治疗效果,并为病情不稳定而无法进行CT、MRI检查的RP患者多提供了一种检查手段。因此,本研究认为体外高频超声对RP患者具有随访观察价值,但尚需进一步作大样本临床实践。
气管插管后及气管切开后狭窄近年有增高趋势,成为我国良性气管狭窄的首要原因[6-8]。其发生机制主要为增生性或疤痕收缩性狭窄。其中气管腔内肉芽组织增生是气管狭窄复发最常见原因[9-10]。气管切除术并气道重建是经典良性气管狭窄的标准治疗方法,但创伤较大,复发率高。近年来发展的呼吸综合介入技术为气道狭窄提供了一种低侵入,高效能的治疗选择。介入治疗技术也是把双刃剑,短期内能有效解除气管狭窄,但同时也可能对气管壁损伤和刺激肉芽组织再增生,部分患者病情易反复。寻找对气管壁的评估和有效抑制肉芽组织增殖及瘢痕形成的介入治疗方法,减少复发,稳定介入治疗后气管内径,制定个性化多种联合治疗方案是目前介入治疗的关键[11]。气管内镜是评估气道狭窄的金标准,但属侵入性检查,给患者带来一定程度的损伤风险及不适感,普通内镜只能显示气道黏膜表面的情况,无法判断气管壁支撑结构的病变改变[12-15];而高频超声是一种有效非侵入性技术,对颈部浅表软组织及颈前部气管软骨组织显示良好,并且具有无创无辐射,可短时间内多次检测、可做床边检查,对于临床症状稳定的患者复查不失为一个较理想的检查方法。
本文结果显示:气管狭窄单次介入治疗后即可达临床痊愈的39例患者,治疗后1、3、6个月超声随诊表现为治疗后气道管腔扩大随访期间未见明显改变,气管壁软组织逐渐变薄平整,与气管内镜检查相符,气管软骨回声趋向低频均匀。考虑介入治疗效果减少了气管壁肉芽组织,减轻了对气管软骨的压迫,改善了气管壁微循环,从而有利于气管软骨恢复。20例气管狭窄复发患者的超声表现特点为受累气管均有气管壁软组织不同程度再次增厚并向腔内突出,致管腔狭窄。新生肉芽组织超声显示为气管壁向气管腔内突出及表面凹凸不平的低回声团,较陈旧肉芽组织回声更低,这可能与新生肉芽组织含水量较多有关,与气管内镜所示菜花状或结节状新生肉芽组织相符。复发者的颈前部气管软骨超声随受损严重程度不同而普遍回声增高甚至钙化,其原因可能为:炎性水肿及增生的肉芽组织均可对软骨和软骨膜组织产生压迫,使软骨膜分泌液减少,软骨细胞自行修复能力减弱,软骨纤维化,导致软骨超声透声性变差[16],回声增高不均,软骨环甚至萎缩变薄。这一结果提示气管软骨的回声变化有可能对判断患者预后有价值。1例患者颈段气管支架嵌顿变形狭窄多次复发且不适外科治疗目前仍需定期接受介入治疗,考虑金属支架为异物,持续刺激肉芽组织增殖致气管反复狭窄所致[17-18]。本组介入治疗过程中未见发生气管穿孔和气管软骨破坏等并发症。本研究显示超声测量管壁软组织厚度还能避免介入烧灼过度导致气管穿孔和气管软骨破坏的发生。
综上,体外高频超声能清晰显示气管壁结构包括软骨和增生软组织的厚度与回声的变化,及测量气管狭窄内横径,可为个性化治疗提供更详细丰富的临床资料,其操作简单无创、安全,可作为稳定的良性气管狭窄患者治疗后的随访复查辅助技术之一。
参 考 文 献
1 何玮华, 李时悦, 汤庆, 等. 体外高频超声对颈段气管狭窄患者的气管测量[J]. 中华结核和呼吸杂志, 2012, 35(3): 224-225.
2 Woodbury K, Smith LJ. Relapsing polychondritis: A rare etiology of dysphonia and novel approach to treatment[J]. Laryngoscope, 2011, 121(5): 1006-1008.
3 Kent PD, Michet CJ Jr, Luthra HS. Relapsing polychondritis[J]. Curr Opin Rheumatol, 2004, 16(1): 56-61.
4 陈楠, 王振刚, 崔莉, 等. 复发性多软骨炎气道受累的临床特征及其早期诊断[J]. 中国医刊, 2016, 11: 27-31.
5 姜依廷, 康厚墉, 胡国华, 等. 复发性多软骨炎诊断和治疗进展[J]. 临床误诊误治, 2016, 29(11): 111-113.
6 苏柱泉, 魏晓群, 钟长镐, 等. 良性中心气道狭窄158例病因及介入治疗疗效分析[J]. 中华结核和呼吸杂志, 2013, 36(9): 651-654.
7 周滢, 李时悦, 何玮华, 等. 良性气管狭窄患者体外超声检查的研究[J]. 中国医师进修杂志, 2014, 37(21): 64-66.
8 何玮华, 汤庆, 周大治, 等. 健康成人颈段气管的体外高频超声影像及测量分析[J]. 广州医药, 2016, 47(6): 16-19.
9 李时悦. 良性中心气道狭窄的介入治疗方法选择[J]. 中华结核和呼吸杂志, 2011, 34(5): 329-332.
10 李亚强, 李强, 白冲, 等. 良性中央气道狭窄386例病因分析及腔内介入治疗的疗效评价[J]. 中华结核和呼吸杂志, 2008, 31(5): 364-368.
11 陈云峰, 许丹凤, 曾奕鸣, 等. 局部注射复方陪他米松对良性中心气道狭窄胶原蛋白b沉积的影响[J]. 中华结核和呼吸杂志, 2016, 39(8): 616-620.
12 胡芸倩, 杨洁, 汪蜀. 中央气道狭窄的诊断进展[J]. 老年医学与保健, 2016, 22(6): 424-428.
13 李冬妹, 王洪武. 中央型气道良性狭窄的狭窄类型分析及气管镜介入治疗[J]. 国际呼吸杂志, 2013, 33(22): 1700-1703.
14 王洪武, 张浩波. 中央型气道狭窄的诊断与腔内治疗[J]. 中国肺癌杂志, 2011, 14(9): 739-743.
15 张挺, 何玲. 儿童先天性中央型气道狭窄的影像学研究进展[J]. 中国中西医结合影像学杂志, 2014, 12(3): 327-330.
16 张德明. 组织工程气管软骨种子细胞的研究进展[J]. 武汉大学学报(医学版), 2016, 37(3): 512-516.
17 Smith ME, Elstad M, Mitomycin C, et al. The endoscopic treatment of laryngotracheal stenosis: are two applications better than one?[J]. Laryngoscope, 2009, 119(2): 272-383.
18 Maniglia AJ. Tracheal stenosis: conservative surgery as a primary mode of management [J]. Otolaryngol Clin North Am, 1979, 12(4): 877-892.

