单髁置换治疗膝前内侧骨关节炎的疗效观察
岳永川,刘俊才,张晓霞,李忠*
(1.西南医科大学附属医院骨与关节外科,四川 泸州 646000;2.荣县人民医院,四川 自贡 643100)
随着人口老龄化的加剧,退行性膝关节病变的发病率在逐年提高,据调查预计,60岁以上人群50%的膝关节X线片上有骨关节的退行性改变,75岁以上老年人群中有近80%的人有骨关节炎,而又以膝骨关节炎最常见,占所有骨关节炎的19%[1]。在膝骨关节炎中,前内侧的骨关节炎比例高达30%[2],它主要指软骨和骨的磨损在内侧间室的前部和中央部,前后交叉韧带和内侧副韧带功能完好的骨关节炎,其主要体征为:a)站立时膝痛,行走时加重,坐位时缓解;b)膝伸直或尽可能伸直时,膝内翻(5°~15°)并且不能得到矫正;c)屈曲20°或更多时,内翻可以矫正;d)屈曲90°内翻自动矫正[3]。目前,对于前内侧骨关节炎的治疗方法主要有全膝关节置换术(total knee arthroplasty,TKA)、单髁置换术(unicompartmental knee arthroplasty,UKA)和胫骨高位截骨术(high tibial osteotomy,HTO)等,而UKA创伤小、恢复快、保留了前交叉韧带(anterior cruciate ligament,ACL)及正常本体感觉[4]、行走中更接近正常的运动学和动力学表现[5]等优势较为明显,已越来越得到临床医生的认可。2012年6月至2017年6月采用牛津3代单髁假体治疗45例(47膝)膝前内侧骨关节炎患者,患者均获得良好随访,取得较好近中期疗效,报道如下。
1 资料与方法
1.1 一般资料 2012年6月至2017年6月,采用牛津3代单髁假体治疗45例(47膝)前内侧骨关节炎患者,其中男16例,女29例,年龄50~76岁,平均63.8岁。病程4~76个月,平均46.8个月,体重48~76 kg,平均62.4 kg,体重指数18.9~27.3 kg/m2,平均23.2 kg/m2。患者主要表现为站立时膝痛,以内侧关节线附近疼痛明显,行走及劳累后加重,坐位时缓解,少部分患者合并外侧间隙压痛或膝前痛。术前查体:膝内侧间隙压痛(关节线前方)、前后抽屉试验、Lachman试验及侧方应力试验均为阴性。
1.2 纳入及排除标准 纳入标准a)膝前内侧间室骨关节炎,内侧间室软骨完全缺如;b)膝关节外侧间室正常或轻度退变;c)膝关节内翻<15°,且在外力作用下可纠正到中立位、屈曲畸形<15°;d)膝关节屈曲≥90°;e)膝关节ACL[或后交叉韧带(posterior cruciate ligament,PCL)、或内侧副韧带(medial collateral ligament,MCL)]结构及功能完整。排除标准:a)合并严重内科等疾病不适合手术;b)感染;c)炎性关节炎(多间室病变);d)ACL(或PCL、或MCL)缺失或严重损害;e)关节内翻畸形不能充分矫正;f)内外侧的半脱位,不能在外翻应力像中矫正;g)屈曲畸形>15°;h)麻醉状态下屈曲范围<100°;i)髌股关节骨缺失或存在骨性隆起等。
1.3 术前准备 仔细体格检查,行负重位双下肢全长X线片、站立位膝关节正、侧位X线片及髌骨轴位、外翻应力位X线片检查,并测量双下肢力线,怀疑外侧间室、髌股关节及韧带等损伤时加做膝关节MRI检查。术前行血常规、血沉及C反应蛋白、类风湿因子等检查,排除感染性关节炎、类风湿关节炎等病。术前口服塞来昔布胶囊超前镇痛,术前30 min予以抗生素预防感染,使用氨甲环酸减少术中出血。
1.4 手术方法
1.4.1 探查去骨赘 选择腰麻或者全麻,取仰卧位,患肢大腿上气囊止血带,置于专用大腿托架上,使髋关节屈曲约30°,轻度外展,小腿自然下垂,保证膝关节自然屈曲至少100°,取膝内侧切口,近端至髌骨上缘,远端止于胫骨结节中点,切口平均长(8.0±1.5)cm,切除部分髌下脂肪垫,暴露胫骨前部,自动拉钩置于关节滑膜腔,常规检查髌股关节、ACL、外侧间室,清理关节,充分去除股骨内侧缘及髁间窝两侧缘的大型骨赘、尽可能多切除内侧半月板及增生滑膜,切勿松解内侧副韧带。
1.4.2 胫骨截骨 将胫骨截骨导向器置于胫骨上,近端置于胫骨结节内1/3处,远端对准第1、2跖骨间,取后倾7°,确定截骨厚度(截骨应在胫骨侵蚀最深的部位向下2 mm或3 mm水平进行),用头钉和无头钉固定导向器。首先使用往复锯作胫骨的垂直截骨,截骨应位于ACL边缘的内侧,锯片方向指向股骨头,锯片必须达到胫骨平台后部,并略微超出一点,向下截骨至胫骨导向器上面,然后在内侧副韧带保护装置保护下进行水平截骨,取出截骨片,测量截骨假体型号,通过试模选择合适的假体。胫骨截骨的厚度应该能够容纳胫骨模板及一个4 mm厚的衬垫。
1.4.3 股骨截骨 使膝关节屈曲45°,于髁间窝前内角前方1 cm处使用直径5 mm的开口锥钻孔进入髓腔,插入髓内定位杆,随后屈曲90°,再次插入胫骨模块和测厚器,靠近股骨髁中心线上钻一直径6 mm孔道,安放股骨钻孔导向器,经导向器向股骨内钻孔,插入截骨模块,沿模块小心切除股骨后髁,切除半月板后角;安装0号磨栓,行股骨初次研磨,使用测厚器测量屈曲及伸直间隙,根据间隙选择不同型号研磨栓行再次研磨,并去除股骨髁后角剩余的骨组织。
1.4.4 安装假体 安装胫骨及股骨试模,证实屈伸间隙平衡,将胫骨模板插入并定位所需位置,使其后缘与胫骨皮质齐平,使用往复锯沿胫骨模板上凹槽切割出1 cm深的沟槽,取下胫骨模板,使用胫骨沟凿挖出骨质,安装胫骨、股骨试模及半月板衬垫,确保屈伸膝关节无撞击,屈伸间隙平衡,膝关节稳定及间隙张力佳。然后在胫骨、股骨上钻孔,使用注射罗哌卡因于关节囊周围常规封闭,予以骨水泥固定胫骨、股骨假体,去除周围骨水泥,保持膝关节屈曲45°位,对骨水泥加压至凝固,松止血带,冲洗切口,止血,置引流管1枚,接负压装置,逐层缝合切口。
1.4.5 假体选择 所有患者均采用Biomet Ⅲ代牛津单髁假体,活动半月板衬垫为超高分子聚乙烯,厚度3~5 mm,股骨假体和胫骨平台假体为钻铬钼合金,股骨假体为单柱或者双柱球面,股骨假体及胫骨平台假体均采用骨水泥固定。
1.4.6 术后处理 切口采用弹力绷带加压包扎固定,静脉给予抗生素24 h预防感染,术后使用帕瑞昔布钠40 mg bid止痛及冰敷膝关节等处理;术后当日行股四头肌收缩锻炼及踝泵运动,术后12 h开始使用利伐沙班10 mg qd预防下肢深静脉血栓形成,拔除血浆引流管后行屈伸膝练习,并扶拐下床行走。随后逐渐加强功能锻炼,逐渐弃拐行走;术后2周视切口愈合情况拆线。

2 结 果
2.1 一般评估 患者均顺利完成手术,术后恢复良好,无感染、深静脉血栓形成等并发症;术中平均失血量(95.8±17.5)mL;平均手术时间(83.8±12.1)min;伤口平均引流量为(154.3±32.5)mL。术后1、3、6个月门诊随访,以后每年随访一次,随访半年以上进行评估;本组随访时间6~58个月,平均25.6个月,随访期间无假体松动迹象、聚乙烯衬垫脱位及进展为外侧间室骨关节炎等出现,仅1例患者出现不明原因疼痛。
2.2 功能评估 末次随访时膝关节ROM为(131.41±7.75)°,与术前(98.34±6.89)°比较,差异有统计学意义(P<0.05);OKS评分由术前(40.66±2.25)分降至术后(18.94±2.01)分,差异具有统计学意义(P<0.05);HSS评分由术前(48.75±3.65)分增至术后(87.54±3.34)分,差异有统计学意义(P<0.05);WOMAC评分由术前(39.44±2.30)分降至术后(9.82±1.45)分,差异有统计学意义(P<0.05),见表1。
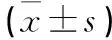
表1 术前及末次随访时膝关节ROM、OKS评分、HSS评分、WOMAC评分比较
2.3 典型病例 68岁男性,左膝疼痛5+年入院。入院后诊断为左膝前内侧骨关节炎。在腰麻下行UKA手术,术后疗效评价为优。手术前后影像学资料见图1~3。
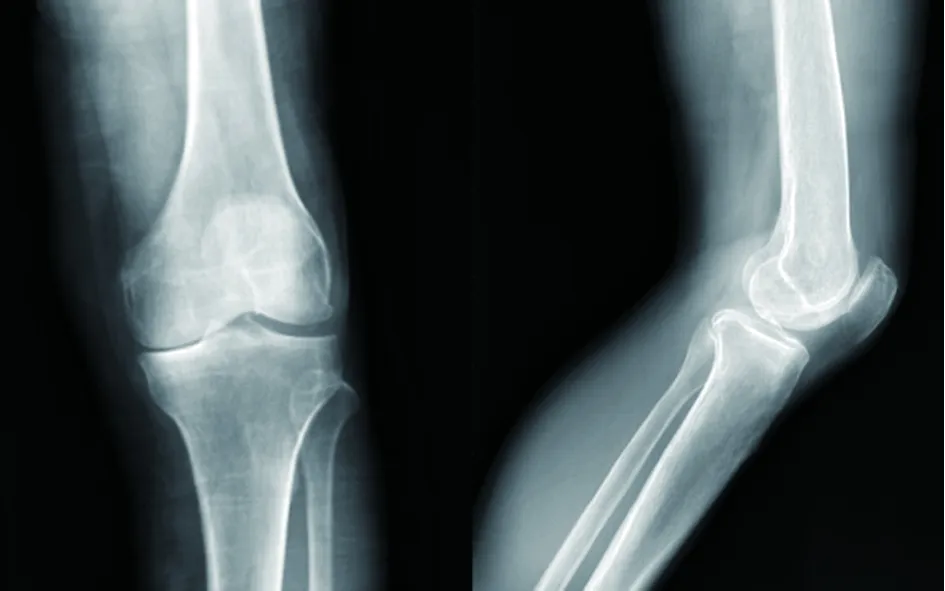
图1 术前正侧位X线片示左膝内侧间隙变窄,关节软骨磨损严重
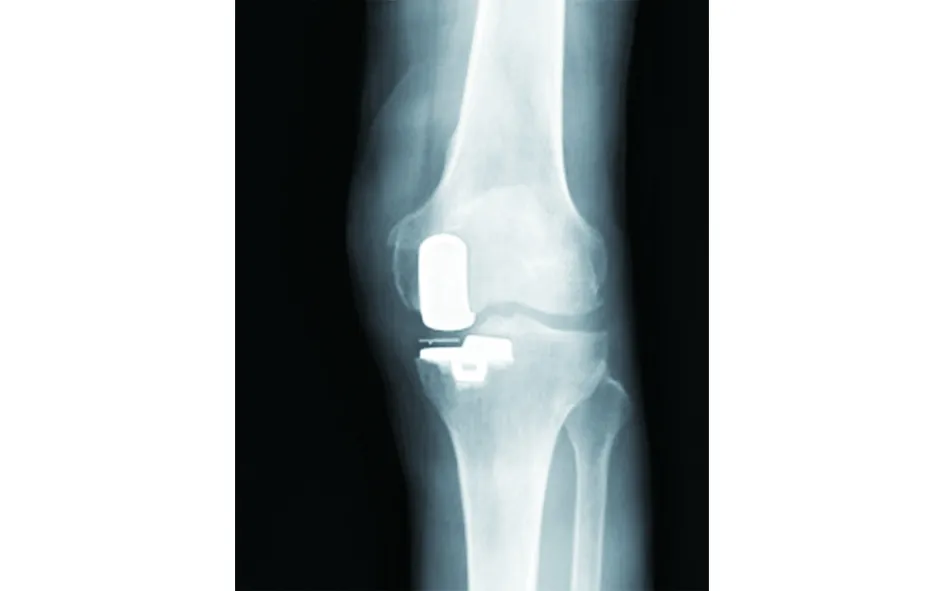
图2 术后X线片示假体位置良好,无松动
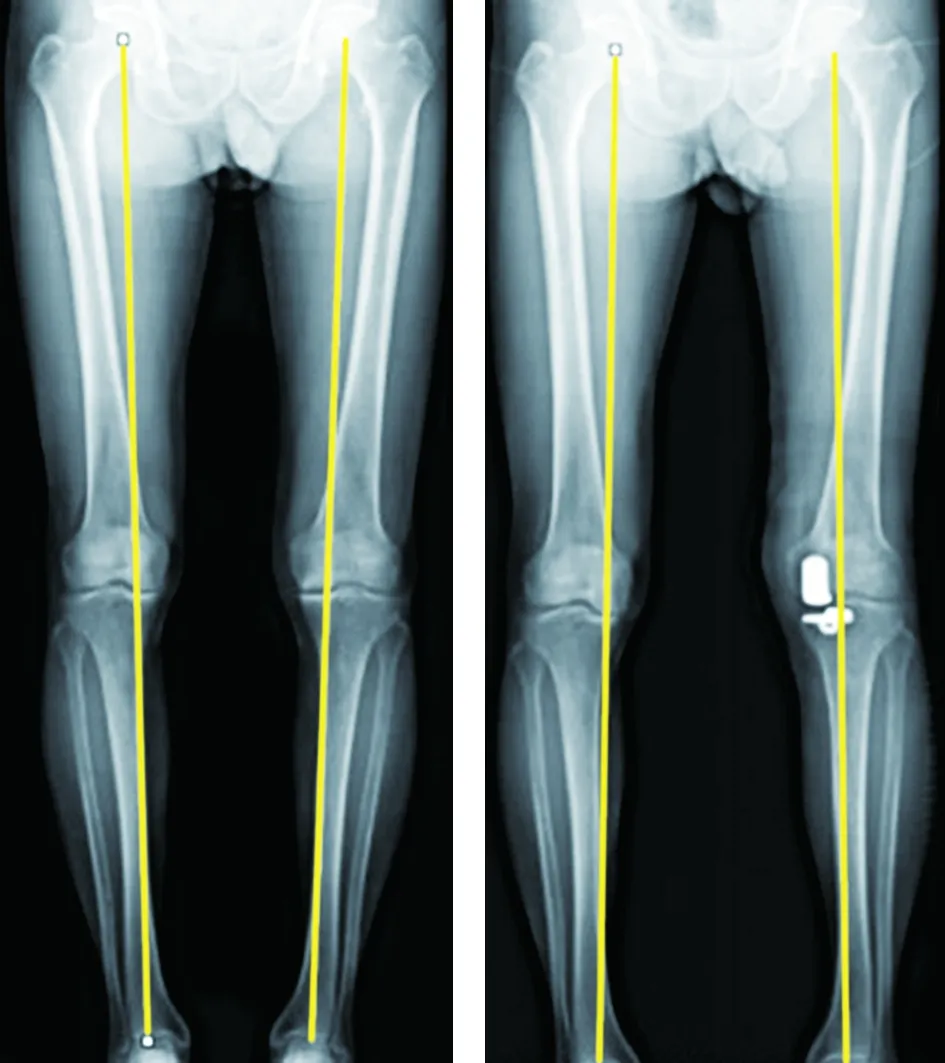
图3 手术前后下肢负重位力线对比,术后内翻矫正
3 讨 论
膝骨关节炎是中老年人常见病、多发病,50岁以上人群骨关节炎患病率达60%,75岁以上高达80%,而症状较重,功能严重受限的患者则需要行TKA治疗[6]。膝前内侧骨关节炎病变范围位于内侧间室的前部和中央部,行TKA治疗会造成较大的创伤,丢失较多正常的骨质,故选择创伤更小的手术显得格外重要。随着假体设计的不断改进,UKA得到了较快的发展,成为解决膝内侧间室骨关节炎的良好选择[7-8],其优良的疗效备受青睐。与TKA相比,UKA仅置换膝关节内侧间室,保留了交叉韧带、对侧间室以及髌股关节,手术创伤小,恢复快,保留本体感觉,术后并发症少[9-10]。与HTO相比,UKA的优势在于:创伤小、允许早期负重活动、康复时间缩短、无需二次手术取出内固定物等,且诸多报道[11-12]表明UKA生存率较HTO更好。
UKA疗效虽好,但却需要严格掌握其适应证。2007年,Goodfellow等[13]提出活动平台UKA置换指证为:前内侧骨关节炎(在站立位片上骨对骨);内侧稳定和前交叉韧带功能完整;外侧间室软骨完整;在外翻力作用下能够矫正的内翻畸形。Kozinn等[14]提出的禁忌证为:膝关节炎性疾病;多间室受累;年龄<60岁,活动量大;体重>82 kg;休息时膝关节疼痛明显;髌股关节疼痛或术中发现髌股关节有骨外露、对侧髌股关节有病变。而随着假体设计及手术技术的不断改进,UKA的适应证也在不断发生变化。有文献[15-16]指出:年轻、肥胖及髌股关节疾病已不再是单髁置换的绝对禁忌证。在本组研究中,部分患者年龄<60岁,也有部分患者术前合并外侧间隙压痛或膝前痛,均获得满意疗效。
ACL损伤是否是UKA禁忌证目前仍存在争议,Hernigou等[17]认为UKA的翻修率与ACL的损伤无关,而与胫骨假体的后倾角密切相关,他认为平台后倾角每增加10°,单腿站立时胫骨平台就会向前方增加6mm的位移,故建议胫骨假体的后倾角应<7°;其它学者[18-19]的研究同样表明ACL损伤对于Ⅲ代牛津单髁置换术的成功率短期内无影响。彭松等[20]认为若膝关节不存在前后方向不稳定,ACL缺陷不应作为固定平台UKA的禁忌证。我们术前并未发现ACL损伤患者,仅在术中发现3例患者ACL滑膜破坏,但ACL功能完全正常,仍行UKA治疗,在随访期间其功能恢复与ACL正常患者并无差异。
在早期,膝前痛和内侧髌股关节损伤也被认为是UKA的禁忌证,但随着假体设计的改进以及手术技术的提高,许多学者[21-23]的研究也证实了膝前痛和内侧髌股关节损伤非UKA禁忌证。此外,梁钰琪等[24]研究还表明外侧间室软骨Ⅰ~Ⅱ级退变对内侧间室UKA术后短期无明显影响。本组研究中术前已证实5例外侧间室轻度退变及3例髌股关节轻度退变患者,术后疗效也并未受影响,故膝前痛和轻度内侧髌股关节损伤不应作为禁忌证。
UKA常见的术后并发症包括假体无菌性松动、聚乙烯衬垫脱落、髌股关节及外侧间室病变、感染及骨溶解等,而假体松动和衬垫脱落是最常见的并发症[25-26]。在我们随访期间,暂未发现假体松动、聚乙烯衬垫脱位及进展为外侧间室骨关节炎和髌股关节炎等出现,仅1例患者出现不明原因疼痛,并发症发生率2.2%,低于Ji等[27]报道的9.8%,可能由于我们随访时间相对较短,故长期随访显得十分重要。
我科采用UKA治疗膝前内侧骨关节炎患者45例(47膝),记录术中失血量、手术时间、伤口引流量、术后并发症发生情况,比较术前及末次随访时膝关节活动度、OKS评分、HSS评分及WOMAC评分。结果显示:所有患者术中失血量较少,为(96.9±17.5)mL,手术时间相对较短,为(88.8±13.4)min,伤口引流量少,为(160.3±41.7)mL,术后并发症发生率低(2.2%),患者膝关节功能得到明显改善。随访时X线片示假体位置良好,未见假体松动迹象等。
为使UKA患者获得满意疗效,在临床工作中我们需注意以下几点:a)术前仔细查体及阅片,若怀疑ACL存在缺陷,需行MRI检查;虽然有报道指出ACL损伤不影响UKA疗效,但随访时间较短,远期影响有待观察,故我们建议ACL若出现断裂或缺失,宜行TKA治疗。b)术前仔细测量下肢力线,术中操作仔细,精确截骨,尽可能减少截骨,保留骨量,减少对膝关节结构的改变,利于术后膝关节功能的恢复。c)加速康复外科方案的建立和实施。
综上所述,UKA是治疗膝内侧间室骨关节炎的有效方法,具有手术创伤小、术后恢复快、术后本体感觉存在等优点,近期疗效满意,值得临床推广。
参考文献:
[1]Abhishek A,Doherty M.Diagnosis and clinical presentation of osteoarthritis[J].Rheum Dis Clin North Am,2013,39(1):45-66.
[2]White SH,Ludkowski PF,Goodfellow JW.Anteromedial osteoarthritis of the knee[J].J Bone Joint Surg(Br),1991,73(4):582-586.
[3]郭万首,刘朝晖,张启栋,等.牛津膝单髁关节置换术[M].北京:人民军医出版社,2012.:147.
[4]Lee M,Huang Y,Chong HC,et al.Predicting satisfaction for unicompartmental knee arthroplasty patients in an Asian population[J].J Arthroplasty,2016,31(8):1706-1710.
[5]刘志宏,张炅,何川,等.活动平台全膝关节假体和单髁膝关节假体置换术后的步态对比分析[J].中华关节外科杂志(电子版),2017,11(1):17-23.
[6]蔡思逸,朱威,翁习生,等.全膝关节置换术治疗合并帕金森病严重骨关节炎患者的并发症特点和临床疗效分析[J].中华骨与关节外科杂志,2015,8(1):38-43.
[7]Kim KT,Lee S,Lee JI,et al.Analysis and treatment of complications after unicompartmental knee arthroplasty[J].Knee Surg Relat Res,2016,28(1):46-54.
[8]Smith WN,Steinberg J,Scholtes S,et al.Medial compartment knee osteoarthritis:age-stratified cost-effectiveness of total knee arthroplasty,unicompartmental knee arthroplasty,and high tibial osteotomy[J].Knee Surg Sports Traumatol Arthrosc,2017,25(3):924-933.
[9]Matsuzaki T,Matsumoto T,Muratsu H,et al.The contribution of intraoperative medial compartment stability to post-operative knee flexion angle in unicompartmental knee arthroplasty[J].Knee Surg Sports Traumatol Arthrosc,2017,25(1):272-276.
[10]朱东平,杨伟毅,卢明峰,等.全程出血管理条件下单髁置换术后出血及凝血规律的研究[J].实用骨科杂志,2018,24(4):306-309.
[11]Spahn G,Hofmann GO,von Engelhardt LV,et al.The impact of a high tibial valgus osteotomy and unicondylar medial arthroplasty on the treatment for knee osteoarthritis:a meta-analysis[J].Knee Surg Sports Traumatol Arthrosc,2013,21(1):96-112.
[12]Weale AE,Newman JH.Unicompartmental arthroplasty and high tibial osteotomy for osteoarthrosis of the knee.A comparative study with a 12-to 17-year follow-up period[J].Clin Orthop Relat Res,1994(302):134-137.
[13]Goodfellow J,Connor JO,Dodd C,et al.Unicompartmental arthroplasty with the Oxford knee[J].J Bone Joint Surg(Br),2007,89(2):283.
[14]Kozinn SC,Scott R.Unicondylar knee arthroplasty[J].J Bone Joint Surg(Am),1989,71(1):145-150.
[15]Pandit H,Jenkins C,Gill H S,et al.Unnecessary contraindications for mobile-bearing unicompartmental knee replacement[J].J Bone Joint Surg(Br),2011,93(5):622-628.
[16]Murray DW,Pandit H,Weston-Simons JS,et al.Does body mass index affect the outcome of unicompartmental knee replacement?[J].Knee,2013,20(6):461-465.
[17]Hernigou P,Deschamps G.Posterior slope of the tibial implant and the outcome of unicompartmental knee arthroplasty[J].J Bone Joint Surg(Am),2004,86(3):506-511.
[18]Boissonneault A,Pandit H,Pegg E,et al.No difference in survivorship after unicompartmental knee arthroplasty with or without an intact anterior cruciate ligament[J].Knee Surg Sports Traumatol Arthrosc,2013,21(11):2480-2486.
[19]文涛,薛华明,马童,等.前交叉韧带损伤对膝关节前内侧骨性关节炎单髁置换术效果的短期影响[J].中国骨与关节损伤杂志,2015,30(12):1259-1262.
[20]彭松,王波,符培亮,等.前交叉韧带缺陷对单髁置换疗效影响的研究[J].中国骨与关节杂志,2016,5(6):449-453.
[21]余相华.髌股关节退变对老年膝关节单髁置换术疗效的影响[J].深圳中西医结合杂志,2016,26(4):19-21.
[22]朱伟民.髌股关节退变对老年膝关节单髁置换术疗效的影响[J].中国老年学杂志,2014,34(12):3345-3347.
[23]李军,丁波,牛东生,等.髌股关节退变对膝关节单髁置换术早中期疗效的影响[J].宁夏医学杂志,2016,38(7):623-625.
[24]梁钰琪,牛东生,李立新,等.膝关节外侧间室软骨退变对膝关节内侧单髁置换手术的影响[J].中国骨与关节损伤杂志,2017,32(4):354-356.
[25]Lim HC,Bae JH,Song SH,et al.Oxford phase 3 unicompartmental knee replacement in Korean patients[J].J Bone Joint Surg(Br),2012,94(8):1071-1076.
[26]Svard UC,Price AJ.Oxford medial unicompartmental knee arthroplasty.A survival analysis of an independent series[J].J Bone Joint Surg(Br),2001,83(2):191-194.
[27]Ji JH,Park SE,Song IS,et al.Complications of medial unicompartmental knee arthroplasty[J].Clin Orthop Surg,2014,6(4):365-372.

