低镁血症与老年急性心力衰竭90天不良预后的相关性
胡振,张新超*
(1北京医院急诊科,2国家老年医学中心,北京100730)
急性心力衰竭(acute heart failure,AHF)已成为年龄超过65岁患者住院的主要原因,研究表明其预后差,住院病死率为3%,6个月再住院率约50%,5年病死率高达60%[1]。在AHF的诊治过程中,及早评估病情轻重和预后有重要意义,生物标志物如N末端脑钠肽前体(N-terminal pro-brain natriuretic peptide,NT-proBNP)已被各大指南推荐用于判断预后[1-3]。但这个指标有自身局限性如受年龄和肾功能影响、检测花费高且基层医院难以开展。而血清镁是临床常规检测项目,价格便宜且较易检测。很多研究已经表明血清镁与心力衰竭预后相关,但研究对象多为慢性心力衰竭患者,且研究结果不一致。一部分研究提示血镁水平和心力衰竭预后不相关[4,5],一部分研究提示低镁血症[6]或高镁血症[7]预示预后不良,一部分研究结果显示低镁和高镁血症均提示预后不良[8]。但血清镁和AHF相关的研究较少,为此本研究分析了血清镁对急诊科老年AHF患者预后评估的作用,同时为了保证随访数据可靠及减少失访率,设定入院后90 d内因AHF再次入院以及全因死亡为终点事件,记录终点事件的发生情况。
1 对象与方法
1.1 研究对象
入选2013年1月至2016年12月北京医院急诊科AHF患者150例,其中男性80例、女性70例,年龄60~93(77.1±7.2)岁。根据入院后90 d内是否发生终点事件分为预后不良组56例和非预后不良组94例。纳入标准:符合《中国心力衰竭诊断和治疗指南2014》AHF诊断标准;年龄≥60岁;第一次住院期间完善临床资料的收集;同意完成90 d预后随访。排除标准:终末期肾病透析、严重免疫或血液系统疾病、晚期肿瘤、严重脓毒症、严重气道疾病、甲状腺功能异常、入院前补充镁剂。本研究符合伦理委员会制定的伦理学标准,所有患者均知情同意。
1.2 方法
收集患者资料,包括年龄、性别、心脏基础疾病、入院时血清镁和其他血生化检测指标、NT-proBNP、肌钙蛋白I(troponin I,TnI)、彩色多普勒超声心动图等结果。单因素和多因素logistic回归分析筛选影响预后的危险因素。
1.3 随访
记录入选患者的病历号、住址、每个患者和家属至少2个电话号码,以保证完成随访。随访时间设定为第一次入院后90 d。终点事件为入院后90 d 内因AHF再次入院以及全因死亡。
1.4 统计学处理
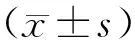
2 结 果
2.1 患者基本情况
首次发生AHF占14%(21/150),慢性心力衰竭急性加重占86%(129/150)。射血分数降低心力衰竭(heart failure with reduced ejection fraction,HFrEF)患者占49.3%(74/150),射血分数保留心力衰竭(heart failure with preserved ejection fraction,HFpEF)患者占50.7%(76/150)。血清镁(0.77±0.09)mmol/L,血清镁<0.7 mmol/L 占26.7%(40/150),血清镁0.7~1.2 mmol/L占73.3%(110/150)。90 d内终点事件发生率37.3%(56/150),其中因AHF再入院31.3%(47/150),死亡发生率6%(9/150)。
2.2 影响患者90 d预后的单因素分析
2组患者年龄、性别、血肌酐、肌酐清除率(creatinine clearance rate,Ccr)、左心室射血分数(left ventricular ejection fraction,LVEF)、TnI、收缩压(systolic blood pressure,SBP)、心脏基础疾病差异无统计学意义(P>0.05)。2组患者血钾、心率、呼吸频率、既往心力衰竭史、临床床旁分级、NT-proBNP水平差异有统计学意义(P<0.05)。预后不良组血镁水平明显低于非预后不良组,差异有统计学意义(P=0.000;表1)
2.3 多因素logistic回归分析影响预后的危险因素
将单因素分析有统计学意义的变量纳入研究,以是否发生终点事件为因变量,以血钾、心率、呼吸频率、既往心力衰竭史、临床程度床旁分级、NT-proBNP水平、血镁水平为自变量,多因素logistic回归分析结果表明血镁水平降低、呼吸频率增快、临床程度床旁分级为重型(Ⅲ和Ⅳ级)、NT-proBNP水平升高为影响AHF患者90 d预后的独立危险因素(表2)。
3 讨 论
本研究结果提示NT-proBNP水平升高、血镁降低、呼吸频率增快、临床程度床旁分级重型为影响AHF患者90 d终点事件发生的独立危险因素。2016年欧洲心脏病学会发布的《急慢性心力衰竭诊断和治疗指南》推荐AHF患者出院前复查NT-proBNP有利于评估远期预后[2]。2017年美国心脏病学会/美国心脏协会/美国心力衰竭学会指南推荐NT-proBNP可用于评估慢性心力衰竭患者的预后和疾病严重程度,急性失代偿性心力衰竭患者应检测NT-proBNP入院基线水平来预测其预后,住院心力衰竭患者出院前也应检测NT-proBNP水平以预测其预后[3]。
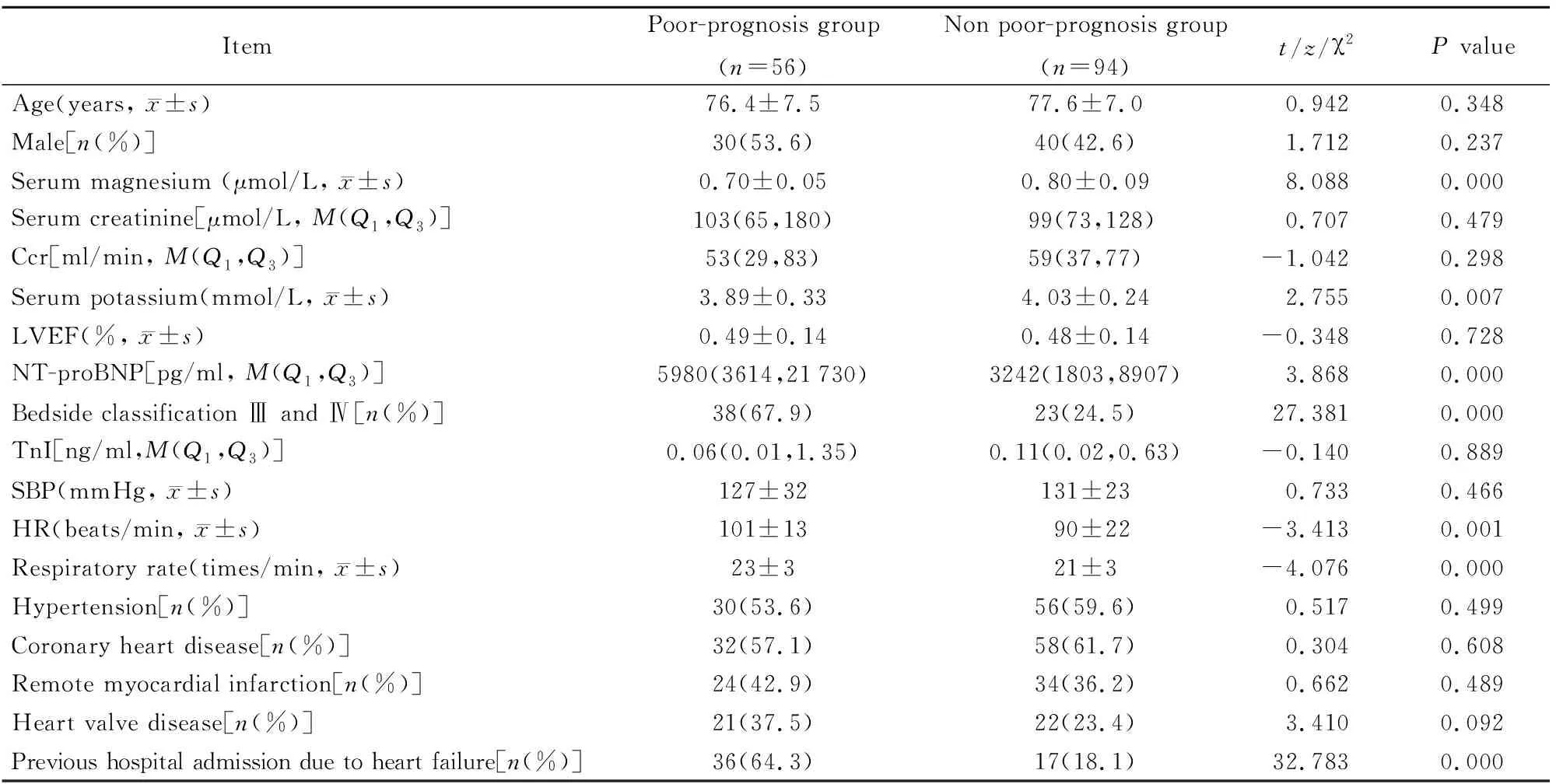
表1 影响患者90 d预后的单因素分析
Ccr: creatinine clearance rate; LVEF: left ventricular ejection fraction; NT-proBNP: N-terminal pro-brain natriuretic peptide; TnI: troponin I; SBP: systolic blood pressure; HR: heart rate. 1 mmHg=0.133 kPa

表2 多因素logistic回归分析影响预后的危险因素
HR: heart rate; NT-proBNP: N-terminal pro-brain natriuretic peptide
低镁血症是判断AHF预后的独立危险因素,至少可作为NT-proBNP的有力补充帮助临床医师评估病情和预后[3]。因为镁在心力衰竭发病过程中起重要作用。镁是细胞内数量居第二位的阳离子,在稳定心肌细胞膜、参与酶促反应、转运细胞内物质方面发挥重大作用,具有扩张血管、抗炎、抗缺血、抗心律失常特性,对高血压、动脉粥样硬化、急性心肌梗死、心律失常、左心室肥厚等心血管疾病有治疗作用[10,11]。镁缺乏会增强钙介导的血管收缩、破坏心肌细胞膜的完整性、导致必需的物质转运受损[12]。以上研究结果对认识低镁血症导致心力衰竭不良预后机制有一定帮助。
AHF患者多因呼吸困难急诊入院,呼吸频率增快说明患者缺氧明显,每分钟通气量不够,机体代偿性增加呼吸频率以满足氧供,所以呼吸频率是一项重要的生命体征,呼吸频率增快说明病情严重,预后不佳。同样床旁分级更重的患者,病情多进展至终末期状态,预后更差。
本研究也有一定的局限性。属于单中心研究,样本量偏少,且研究对象局限于老年患者,研究结论是否可推广至一般AHF患者还需要进一步研究证实。我们测定的血镁是入院时的值,是否是最佳的检测点或者是否连续地检测血镁变化能更好地评估预后,以及低镁血症影响AHF预后的机制还有待进一步研究证实。
鉴于镁缺乏在心力衰竭患者中可能预示预后不良,因此补充镁的研究也有相关报道。79例纽约心功能分级Ⅳ级心力衰竭患者应用乳清酸镁治疗1年可改善预后[13]。一项囊括了3350例因合并心力衰竭住院患者的回顾性研究中,中位随访时间4.6年,结果显示补充镁和出院后死亡率无显著相关性[14]。综上,低镁血症是老年AHF患者常见的电解质紊乱类型,本研究也提示低镁血症是患者90d内发生AHF再入院和全因死亡的独立危险因素,而且检测也简单易行,价格低廉,其价值值得临床医师重视。
【参考文献】

